Нервы глаза принято подразделять на три группы: двигательные, секреторные и чувствительные.
Чувствительные нервы отвечают за регулирование обменных процессов, а также обеспечивают защиту, предупреждая о любых внешних воздействиях. К примеру, попадании в глаз инородного тела или возникновении воспалительного процесса внутри глаза.
Задача двигательных нервов — обеспечение движения глазным яблоком посредством согласованного напряжения двигательных мышц глаза. Они отвечают за функционирование дилататора и сфинктера зрачка, регулируют ширину глазной щели. Двигательные мышцы глаза в своей работе по обеспечению глубины и объема зрения, находятся под контролем глазодвигательного, отводящего и блокового нервов. Ширина глазной щели контролируется лицевым нервом.
Мышцы самого зрачка контролируются волокнами нервов вегетативной нервной системе.
Находящиеся в составе лицевого нерва секреторные волокна, регулируют функции слезной железы органа зрения.
Заболевания периферических отростков
Основное и наиболее часто диагностируемое поражение периферических сплетений, которое сопровождается функциональными расстройствами – невропатия или неврит. Возникают симптомы, характерные для нарушения двигательной, чувствительной, вегетативной функции. Человек ощущает боль, которая отдает по ходу пораженного сегмента.
К заболеваниям, которые протекают с нарушением функций корешков, относятся: дегенеративные и дистрофические процессы, расстройства метаболизма, воспаление корешков и защемление опухолью, остеофитами, грыжей или другим новообразованием.
Другие нарушения работы периферических сплетений:
- Зрительные нервы
- Диагностика
- Исследование черепных нервов
- Спинной мозг, medulla spinalis. Развитие спинного мозга.
- Неврология двигательных нервов
- Вторая ветвь тройничного нерва. Верхнечелюстной нерв, n. maxillaris. Крылонебный узел, ganglion pterygopalatinum.
- Блуждающий нерв (X пара, 10 пара черепных нервов), n. vagus
- Функции черепных нервов
- Вкусовые нервы
- Лечение заболевания
- Диагностика невралгии
- Сенситивные нервные структуры
- полиневропатия, когда в поражение вовлечено несколько или много отростков;
- плексит – заболевание, характеризующееся поражением целого сплетения;
- радикулоневрит – одновременный патологический процесс в корешках спинномозгового канала и стволах;
- миелорадикулоневрит – состояние, характерное для поражения спинного мозга, нервных стволов и корешков;
- радикулит – симптомы, характерные для травмирования корешков спинного мозга;
- ганглионит – патологический процесс, характеризующийся поражением межпозвоночных узлов.
Зрительные нервы
Такие расстройства зрения, как снижение остроты, цветоощущения, нарушение зрительного поля, слепота, вызывают поражения каких-либо частей II пары ЧМН — зрительного. Типы нарушений зависят от дислокации очага.
Тубулярное зрение проявляется при неврите II пары ЧМН, истерии, глаукоме, арахноидите. Полная слепота – в результате травмы, патологии хиазмы. Оценка состояния проводится по результатам обследования зрительных компонентов (остроты, поля зрения и пр.), глазного дна.
Полихроматические таблицы позволяют оценить уровень цветоощущения. Обнаруженные офтальмологом дефекты зрения (так называемые, скотомы) сигнализируют о патологии, затронувшей нерв зрительный. Сами пациенты обращаются к врачу при снижении остроты редко. Результатом амблиопии может стать амавроз. Иногда полная утрата зрения – результат запущенной патологии, когда патологический процесс – необратим.
Диагностика
Диагностика проводится на основании симптомов, анамнеза, исследований:
- Врач беседует с пациентом, узнает симптомы. Выясняет, какая боль, где располагается. Есть ли инфекционные болезни в области головы. Например, отит, гайморит, удаление зуба, аденоидит.
- Затем осматривает, пальпирует поврежденную область. Выявляется наличие отечности, покраснения.
- Когда врач примерно представляет диагноз, обследует на наличие заболеваний с похожими признаками. То есть проводится дифференциальная диагностика. Направляет на осмотр к стоматологу и оториноларингологу.
- Для определения диагноза существует метод нанесения раствора гидроксида кокаина на слизистую передней части носа. Если пациент перестает чувствовать боль, то это воспаление носо-ресничного нерва.
- Далее следует провести инструментальные исследования. Офтальмоскопию, МРТ головы, биомикроскопию, переднюю риноскопию.
- После установления диагноза назначается лечение.
С помощью дополнительного обследования дифференцируют невралгию носо-ресничного нерва от других заболеваний. И устанавливают точный диагноз.
Биомикроскопия глаза
Проводится с помощью щелевой лампы, основная часть которой выглядит как большая щель. Прибором исследуют структуру глаза, заднюю и переднюю стенки. Этот метод позволяет увидеть любое повреждение, инородное тело, обнаружить заболевание на ранней стадии. Биомикроскопия позволяет увидеть состояние сетчатой оболочки и зрительного нерва.
Офтальмоскопия
Офтальмоскопом исследуют глазное дно. С помощью глазного зеркала можно увидеть сосуды, нервы. Выявить изменения, покраснения, отечность.
Передняя риноскопия
Осуществляется носовым зеркалом. Осматривается передняя часть носовой полости, вводя прибор в ноздри. Наиболее подходящее для этой процедуры , зеркало Гартмана. Врач держит в левой руке прибор, слегка раздвигая ноздрю. При этом видно носовую перегородку, ходы. Так замечаются покраснения, искривления, атрофию и гипертрофию.
Иногда возможно обследовать носовую полость с помощью освещения рефлектором. Его применяют для осмотра детей, поскольку те могут испугаться неизвестного предмета.
МРТ головы
Для точного подтверждения диагноза проводится МРТ головы. Рентгеновское излучение здесь не используется. Обследование производят с помощью магнитных полей, которые создают энергетическое изменение в зоне осмотра. Так получают снимки без применения контраста. На монитор компьютера выводится изображение в разрезе.
Первые признаки повреждения
Первыми симптомами поражения нерва выступают дискомфорт в области десен и щек, нижней губы. Проявления проблемы выступают:
- парестезия, то есть изменение уровня чувствительности без болевых ощущений;
- дизестезия с болью в пораженной зоне, чувством «мурашек», изменения общей чувствительности области;
- анестезия – полная потеря чувствительности на определенном участке.
В некоторых случаях может затрагиваться язычный нерв, который проходит со стороны языка в тканях десны. Обычно это наблюдается в результате удаления «восьмерок» (примерно в 2,1% всех случаев). При имплантации этот нерв затрагивается реже. Если такая ситуация происходит, появляются следующие симптомы:
- слюнотечение становится обильным;
- появляется непроизвольное прикусывание кончика языка;
- нарушения дикции;
- ощущение жжения, онемения в языке;
- потеря, изменение вкуса;
- глотание нарушено.
В 90% случаев проблемы проходят самостоятельно через семь-десять недель, специальное лечение не требуется.
Исследование черепных нервов
Двигательные волокна управляют жевательными мышцами и некоторыми мышцами среднего уха.
У тройничного нерва три чувствительных ядра, два из которых находятся в продолговатом мозгу и мосту, а одно в среднем мозгу. Единственное двигательное ядро этого нерва расположено в мосту.
Название «тройничный» связано с тем, что он состоит из трех ветвей, несущих информацию от трех «этажей» лица — лба; носа, щек и верхней челюсти; нижней челюсти. Двигательные волокна проходят в нижней ветви тройничного нерва.
Лицевой нерв
(VII пара) содержит три типа волокон:
1) афферентные чувствительные волокна приносят импульса- цию от вкусовых рецепторов передних двух третей языка. Эти волокна заканчиваются в ядре одиночного пути — общем чувствительном ядре лицевого, языкоглоточного и блуждающего нервов. Оно протянуто из продолговатого мозга в мост;
2) соматически-двигательные волокна иннервируют мимические мышцы, а также мышцы век, некоторые мышцы уха. Эти волокна идут от двигательного ядра, расположенного в мосту;
3) вегетативные парасимпатические волокна лицевого нерва иннервируют поднижнечелюстную и подъязычную слюнные железы, слезные железы, железы слизистой носа. Они начинаются от парасимпатического верхнего слюноотделительного ядра, также лежащего в мосту
Языкоглоточный нерв
(IX пара) похож по составу на лицевой нерв, т.е. также содержит три типа волокон:
1) афферентные волокна приносят информацию от рецепторов задней трети языка и оканчиваются на нейронах ядра одиночного пути;
2) эфферентные соматически-двигательные волокна иннервируют некоторые мышцы глотки и гортани. Волокна начинаются в двойном ядре — общем двигательном ядре для языкоглоточного и блуждающего нервов, расположенном в продолговатом мозгу;
3) эфферентные парасимпатические волокна начинаются в нижнем слюноотделительном ядре и иннервируют около ушную слюнную железу.
Блуждающий нерв
(X пара) называется так из-за обширности распространения своих волокон. Это самый длинный из черепных нервов; своими ветвями он иннервирует дыхательные органы, значительную часть пищеварительного тракта, сердце. Латинское название этого нерва
п. vagus,
поэтому его часто называют вагусом.
Так же, как VII и IX нервы, вагус содержит три типа волокон:
1) афферентные несут информацию от рецепторов названных ранее внутренних органов и сосудов грудной и брюшной полости, а также от твердой оболочки головного мозга и наружного слухового прохода с ушной раковиной. По этим волокнам приходит информация о глубине дыхания, давлении в кровеносных сосудах, растяжении стенок органов и т.п. Заканчиваются они в ядре одиночного пути;
2) эфферентные соматически-двигательные иннервируют мышцы глотки, мягкого неба, гортани (в том числе управляющие натяжением голосовых связок). Волокна начинаются в двойном ядре;
Важно Анализ активности вегетативной нервной системы
3) эфферентные парасимпатические волокна начинаются от парасимпатического ядра блуждающего нерва в продолговатом мозгу. Парасимпатическая часть блуждающего нерва очень велика, поэтому он является преимущественно вегетативным нервом.
Из чувствительных черепных нервов
от мозгового ствола отходит только вестибулослуховой нерв (VIII пара). Он приносит в ЦНС импульсы от слуховых и вестибулярных рецепторов внутреннего уха. Чувствительные ядра этого нерва — два слуховых (вентральное и дорсальное) и четыре вестибулярных (латеральное, медиальное, верхнее и нижнее) — находятся на границе продолговатого мозга и моста в районе вестибулярного поля (см. 7.2.2).
VIII нерв берет начало во внутреннем ухе и состоит из двух отдельных нервов — улиточного (слухового) нерва и нерва преддверия (вестибулярного).
***
В заключение надо отметить, что ядра черепных нервов имеют множество афферентов и эфферентов. Так, все чувствительные ядра посылают эфференты в таламус (промежуточный мозг), а оттуда информация поступает в кору больших полушарий. Кроме того, чувствительные ядра передают сигналы в ретикулярную формацию мозгового ствола (см. 7.2.6). Все двигательные ядра получают афференты от коры больших полушарий в составе корково-нуклеарного тракта (см. 6.4). Наконец, между самими ядрами черепных нервов существуют многочисленные связи, что облегчает согласованную деятельность различных органов. В частности, благодаря связям между чувствительными и двигательными ядрами замыкаются дуги стволовых безусловных рефлексов (например, рвотного, мигательного, слюноотделительного и т.д.), аналогичных спинномозговым безусловным рефлексам.
Дата добавления: 2015-10-01; | Нарушение авторских прав
Похожая информация:
Поиск на сайте:
Тройничный нерв
Тройничный нерв: симптомы воспаления и методы лечения
Воспаление тройничного нерва не угрожает жизни пациента, но становится настоящим испытанием силы духа. Болезнь сопровождается мучительными симптомами и значительно ухудшает качество жизни. Тревожное ожидание пароксизмов тригеминальной невралгии провоцирует депрессию, у некоторых появляются суицидальные мысли. Бессонница — типичное для данной патологии состояние, которое может быть вызвано как сильными болями, так и ухудшением эмоционального фона. Среди сопутствующих изменений следует назвать снижение работоспособности, быструю утомляемость, частые головные боли.
В публикации рассматриваются основные причины невралгии тройничного нерва, клинические признаки и особенности диагностики заболевания, основные способы медикаментозной и хирургической помощи. Будут рассмотрены возможности и способы лечения невралгии тройничного нерва физиотерапевтическими методами и народными средствами.
Тройничный нерв: связь между анатомией и симптомами
Тройничный лицевой нерв формирует пятую пару ЧМН (черепно-мозговые нервы). В его составе проходят не только афферентные сенсорные, но также моторные волокна. Сенсорные волокна обеспечивают поверхностную и проприоцептивную (глубокую) чувствительность и передают в головной мозг информацию от кожи всего лица, слизистой глаз, носа и полости рта, мышечных и соединительнотканных структур, зубов и костей лицевого скелета. Двигательные волокна идут к жевательным мышцам.
Свое название nervus trigeminus получил из-за особенностей анатомического строения. Его формируют три ветви. Первая — глазничный нерв. Вторая получила название верхнечелюстной, а третья — нижнечелюстной нерв.
Глазничная, она же первая ветвь nervus trigeminus, содержит только сенсорные волокна. Моторных нейронов ее составе нет. Зона иннервации включает фронтальную зону, виски, бровь, верхнее веко, роговицу глаза и конъюнктиву. Соответственно, при невралгии глазной ветки болевые ощущения, онемение кожи и парестезии локализуются в области лба, бровей и век. Может иметь место ослабление или выпадение рефлексов, приводящая дуга которых проходит в составе верхней ветви (надбровный рефлекс, корнеальный рефлекс).
Вторая ветвь, как и первая, содержит исключительно сенсорные афферентные волокна. Окончания чувствительных нейронов направляются к скулам и щекам, крыльям и спинке носа, нижним векам. Они же передают сигналы от слизистой носовых ходов, верхнечелюстной кости, верхней губы и зубов верхнего ряда. При невралгии второй ветви боль, онемение кожи и парестезии сосредоточены в центральной части лица справа или слева (боль всегда имеет односторонний характер). Типичны боли в зубах верхнего ряда.
Третья ветвь, или нижнечелюстной нерв, содержит не только волокна сенсорных, но моторных (двигательных) нейронов. Эта ветвь передает информацию от нижней части лица — подбородка и нижнечелюстной кости, зубов, нижней губы. Моторные волокна передают сигналы и координируют движения многих жевательных мышц и их антагонистов. Также эфферентные волокна нижней ветки идут к височной мышце.
При поражении нижнечелюстной ветки тройничного нерва эпицентр боли, онемение кожи, гиперестезия и парестезия находится в нижней трети. Одним из симптомов является ослабление или выпадение нижнечелюстного рефлекса. А поскольку нижняя ветвь содержит в своем составе и аксоны моторных нейронов, приступ невралгии может сопровождаться двигательными нарушениями — спазмом или параличом мышц жевательной группы и их антагонистов.
Причины тригеминальной невралгии
В патогенезе невралгии тройничного нерва лежит компрессия одной из его ветвей. Причиной сдавления корешка может стать инфекция и воспаление, аномальное расположение или патология кровеносных сосудов; реже причиной компрессии является опухоль. Тригеминальная невралгия может быть симптомом рассеянного склероза. Способствуют развитию воспаления тройничного нерва следующие изменения организма и патологические состояния:
- Переохлаждение.
- Острый или хронический стресс.
- Ослабление иммунитета.
- Нервное переутомление и истощение.
- Нарушения гормонального фона.
- Хронический гайморит, фронтит.
- Сосудистая патология.
- Травмы головы.
- Наличие в организме очагов хронической инфекции.
Очень часто истинной причиной тригеминальной невралгии становятся заболевания полости рта и зубов. В связи с этим отдельно выделяют одонтогенное воспаление тройничного нерва, которое является вторичным, и причиной коего является стоматологическая патология. При однонтогенной невралгии, как правило, страдает верхнечелюстная или нижнечелюстная ветвь, а среди симптомов заболевания присутствует мучительная зубная боль.
Примечание. В 95% случаев при невралгии n. trigeminus поражается 2-я или 3-я ветви! Это указывает на тесную связь патологии со стоматологическими заболеваниями.
Одонтогенная невралгия тройничного нерва развивается при следующих стоматологических заболеваниях и аномалиях развития зубочелюстной системы:
- Кариес.
- Пульпит.
- Пародонтоз, воспаление тканей пародонта.
- Гингивит.
- Остеомиелит челюстной кости.
- Ретенционные и дистопированные зубы.
- Некачественные протезы.
При воспалении тройничного нерва обязательно нужно пройти обследование у стоматолога на предмет выявления перечисленных выше и других стоматологических заболеваний. Крайне важно провести санацию очагов хронической инфекции — вылечить пульпит, периодонтит, пролечить кариозные зубы, удалить ретенционные и дистопированные зубы, заменить некачественные ортопедические конструкции (протезы).
Многим пациентам санация полости рта помогла полностью вылечить воспаление тройничного нерва. Также необходимо пройти обследование у оториноларинголога, провести диагностику придаточных пазух, пролечить хронический гайморит или фронтит.
Тройничный нерв: клиника заболевания
Ключевой клинический признак воспаления тройничного нерва — сильнейшая боль. Специфика боли (локализация, характер) может отличаться, но одно остается неизменным. Боль всегда мучительная. Пароксизмальные атаки «парализуют» и выбивают из привычного жизненного ритма. Они могут быть кратковременными, продолжительностью не более нескольких минут, и боль в таком случае чаще имеет простреливающий характер. Второй вариант — постоянная жгучая, высверливающая или режущая боль, которая изматывает человека на протяжении 2-3 дней.
Спровоцировать пароксизм невралгической боли могут любые манипуляции на лице. Женщины, которые по неизвестной причине намного чаще страдают от данного заболевания, нередко провоцируют пароксизмальную атаку нанесением декоративной косметики, а мужчины — бритьем. Триггерным фактором приступа тригеминальной боли может стать даже обычный разговор, умывание прохладной водой, гигиенические процедуры по уходу за ротовой полостью или кожей лица.
Триггерные факторы — это действия, провоцирующие возвращение пароксизмальной боли. Им, как правило, предшествуют какие-либо случившиеся незадолго до этого события, повлиявшие на общее состояние организма. Истинной причиной обострения воспаления тройничного нерва может стать переохлаждение, обострение герпеса, простудное заболевание, нервное переутомление и стресс, даже прием определенных продуктов (жирная, острая пища, шоколад, чеснок).
Локализация боли зависит от того, какая ветка поражена патологическим процессом. При компрессии и воспалении глазничной ветви в клинике доминируют боли в верхней трети лица, при поражении среднего корешка — в верхней челюсти, верхних зубах, скулах. При компрессии нижней ветки эпицентр боли часто локализуется в зубах нижней челюсти. Кроме того, для воспаления третьей ветви характерны моторные нарушения — спазм или паралич жевательной мускулатуры на стороне поражения.
Поскольку тройничный нерв иннервирует одну половину лица, боль, парестезии и моторные расстройства всегда носят односторонний характер. Пациент жалуется на боль только справа или только слева. Из-за этого часто развивается незначительная или выраженная асимметрия лица. При невралгии нижней ветки может иметь место ослабление прикуса на стороне поражения.
Тройничный нерв содержит чувствительные волокна, которые являются частью приводящей дуги некоторых рефлексов. В связи с этим, при данном заболевании часто наблюдается снижение или выпадение надбровных, корнеальных или нижнечелюстных рефлексов. Данный симптом выявляется в ходе осмотра пациента невропатологом.
Диагностика
Предварительные диагноз воспаление тройничного нерва ставится невропатологом на основании клинической картины, в которой присутствуют:
- приступы острой боли жгучего или простреливающего характера;
- односторонняя локализация болевого синдрома;
- онемение кожи, ощущение покалывания или «мурашек» на стороне поражения;
- ослабление рефлексов;
- моторные нарушения при поражении 3 ветви тройничного нерва;
- вазомоторные и секреторные нарушения (слезотечение, повышенная саливация).
Для подтверждения диагноза, выявления причины болезни, точного определения места компрессии и дифференциальной диагностики с другими неврологическими заболеваниями назначаются инструментальные обследования:
- Компьютерная томография или МРТ мозга.
- Рентген лицевого скелета.
- Ангиография.
- Электромиография.
- Другие.
Воспаление тройничного нерва: методы лечения
Основные задачи при лечении тройничного нерва — купирование болевого синдрома и полное прекращение пароксизмов невралгической боли. Для решения поставленных задач используются терапевтические и хирургические подходы, а также массаж и физиопроцедуры. Лечение народными средствами можно использовать в качестве дополнительного, но не основного метода.
Медикаментозная терапия
Медикаментозное лечение проводится с помощью сильных обезболивающих препаратов, а также медикаментов противоэпилептической группы. Купированию болевого синдрома способствует карбамазепин — противосудорожное средство. В схемы терапии могут быть включены миорелаксанты и антиневротические препараты. В тяжелых случаях назначаются наркотические анальгетики.
Болеутоляющие средства из группы НПВС при тригеминальной невралгии неэффективны. Назначить сильные анальгетики и другие препараты может только лечащий врач, а потому пациенту следует как можно скорее обратиться к квалифицированному специалисту.
Чтобы уменьшить отек и воспаление, в протоколы лечения тройничного нерва включают гормоны из группы кортикостероидов (Дипроспан, Гидрокортизон). Кортикостероиды обладают сильным антиэкссудативным (противоотечным) и противовоспалительным действием, благодаря которому достигается быстрая положительная динамика. В качестве дополнительного антиэкссудативного и противовоспалительного средства могут использоваться антигистаминные препараты.
Также в лечении используются нейропротекторы, улучшающие питание нервных клеток и способствующие их восстановлению. При наличии очагов хронической инфекции назначаются антибиотики. При обострении лабиального герпеса назначаются противовирусные препараты. В схемы лечения часто включаются витаминные инъекции, сосудистые препараты, антидепрессанты, транквилизаторы и седативные средства.
В обязательном порядке проводится санация очагов хронической инфекции. Необходимо пройти диагностику у стоматолога, пролечить имеющиеся заболевания зубов (кариес, пульпит), десен и тканей пародонта. Если при диагностике невралгии выявлен хронический гайморит, нужно пройти лечение у оториноларинголога.
Хирургическое лечение
В случаях, когда причиной пароксизмальных атак является компрессия корешка опухолью или патологически измененным сосудом, проводится хирургическое лечение. Его целью является декомпрессия нервных волокон, которая достигается за счет удаления опухоли или перемещения кровеносного сосуда. В целях декомпрессии нервный корешок может быть изолирован от окружающих тканей при помощи специальной защитной муфты.
Если декомпрессия невозможна или неэффективна, хирургическое лечение преследует иную цель — полное прекращение передачи импульса по волокнам пораженного нерва. Для этого может использоваться метод радиохирургии, предполагающий разрушение чувствительного нерва, радиочастотная ризотомия (разрушение корешка при помощи электромагнитного воздействия) или баллонная компрессия.
Дополнительные методы лечения
В качестве дополнительных методов терапии используется массаж, физиопроцедуры и лечение народными средствами. Массаж улучшает кровообращение и способствует уменьшению отека, который усиливает компрессию нерва при воспалении. Из физиотерапевтических процедур используется электро- и фонофорез, ультразвуковое воздействие, импульсные токи, электромагнитные импульса. Хороший эффект может давать рефлексотерапия.
В домашних условиях можно использовать следующие рецепты народной медицины:
- Полоскать ротовую полость отваром или настоем ромашки. Полоскания оказывают незначительный эффект при инфекционной этиологии, однако болеутоляющим действием не обладают.
- Втирание в область наиболее сильной боли пихтового масла. В течение дня можно повторять неоднократно для незначительного уменьшения боли. Полностью снять болевой синдром не удастся.
- Протирание кожи пораженного участка лица соком черной редьки. Оказывает слабое обезболивающее действие.
- Лечебная глина: разведенную в уксусе лечебную глину наносить на пораженный участок. Используется в качестве противовоспалительного средства.
- Компрессы из настоя алтея прикладывать к болезненному участку лица на 30 минут 1-2 раза в день.
Тройничный нерв расположен глубоко, и средства народной медицины не могут оказать прямого действия на воспаленные и отечные ткани. Перечисленные выше меры носят, главным образом, отвлекающий и вспомогательный характер; они не могут существенно облегчить состояние пациента. Поэтому, при обострении тригеминальной невралгии следует как можно скорее обратиться за квалифицированной помощью.
Узнать больше о методах лечения невралгии и воспаления тройничного нерва вы можете в клинике «Галактика» (Москва).
Спинной мозг, medulla spinalis. Развитие спинного мозга.
Как уже отмечалось, филогенетически спинной мозг (туловищный мозг ланцетника)
появляется на III этапе развития нервной системы (трубчатая нервная система). В это время головного мозга еще нет, поэтому туловищный мозг имеет центры для управления всеми процессами организма, как вегетативными, так и
анимальными (висцеральные и соматические центры)
. Соответственно сегментарному строению тела туловищный мозг имеет сегментарное строение, он состоит из связанных между собой невромеров, в пределах которых замыкается простейшая рефлекторная дуга. Метамерное строение спинного мозга сохраняется и у человека, чем и обусловливается наличие у него коротких рефлекторных дуг.
С появлением головного мозга (этап кефализации)
в нем возникают высшие центры управления всем организмом, а спинной мозг попадает в подчиненное положение. Спинной мозг не остается только сегментарным аппаратом, а становится и проводником импульсов от периферии к головному мозгу и обратно, в нем развиваются двусторонние связи с головным мозгом. Таким образом, в процессе эволюции спинного мозга образуется два аппарата: более старый сегментарный аппарат собственных связей спинного мозга и более новый надсегментарный аппарат двусторонних проводящих путей к головному мозгу. Такой принцип строения наблюдается и у человека.
Решающим фактором образования туловищного мозга
является приспособление к окружающей среде при помощи движения. Поэтому строение спинного мозга отражает способ передвижения животного. Так, например, у пресмыкающихся, не имеющих конечностей и передвигающихся с помощью туловища (например, у змеи), спинной мозг развит равномерно на всем протяжении и не имеет утолщений. У животных, пользующихся конечностями, возникает два утолщения, при этом, если более развиты передние конечности (например, крылья птиц), то преобладает переднее (шейное) утолщение спинного мозга; если более развиты задние конечности (например, ноги страуса), то увеличено заднее (поясничное) утолщение; если в ходьбе участвуют и передние, и задние конечности (четвероногие млекопитающие), то одинаково развиты оба утолщения. У человека в связи с более сложной деятельностью руки как органа труда шейное утолщение спинного мозга дифференцировалось сильнее, чем поясничное.
Отмеченные факторы филогенеза играют роль в развитии спинного мозга и в онтогенезе
.
Спинной мозг развивается из нервной трубки,
из ее заднего отрезка (из переднего возникает головной мозг). Из вентрального отдела трубки образуются передние столбы серого вещества спинного мозга (клеточные тела двигательных нейронов), прилегающие к ним пучки нервных волокон и отростки названных нейронов (двигательные корешки). Из дорсального отдела возникают задние столбы серого вещества (клеточные тела вставочных нейронов), задние канатики (отростки чувствительных нейронов).
Таким образом, вентральная часть мозговой трубки является первично двигательной
, а дорсальная —
первично чувствительной
. Деление на
моторную (двигательную)
и
сенсорную (чувствительную)
области простирается на всю нервную трубку и сохраняется в стволе головного мозга.
Из-за редукции каудальной части спинного мозга получается тонкий тяж из нервной ткани, будущая filum terminale.
Первоначально, на 3-м месяце утробной жизни, спинной мозг занимает весь позвоночный канал, затем позвоночник начинает расти скорее, чем мозг, вследствие чего конец последнего постепенно перемещается кверху (краниально). При рождении конец спинного мозга уже находится на уровне III поясничного позвонка, а у взрослого достигает высоты I — II поясничного позвонка. Благодаря такому «восхождению» спинного мозга отходящие от него нервные корешки принимают косое направление.
Анатомия
Многочисленные нервы глаза заняты обеспечением правильной работы органа зрения и защитой его от внешних воздействий. Кроме того, они делают возможной работу и вспомогательного аппарата глаза, осуществляя необходимое четкое регулирование всех заложенных функций.
Нервы глаза в видовом отношении делятся на несколько групп: чувствительные, двигательные, секреторные нервы.
Чувствительные нервы выполняют регулирование процессов обмена и защиту, предупреждая о каждом внешнем воздействии, к примеру, проникновению на роговицу инородных тел, либо о воспалительном процессе в глазу, например, иридоциклите. Основная роль в обеспечении чувствительности глаза принадлежит тройничному нерву.
Двигательные нервы делают возможными движения глазного яблока посредством напряжения глазодвигательных мышц, а также действия зрачковых сфинктера и дилататора. Кроме того, они изменяют ширину глазной щели. В своей работе, при обеспечении глубины и объема зрения, глазодвигательные мышцы контролируют глазодвигательный, отводящий и блоковый нервы. Лицевой нерв регулирует возможную ширину глазной щели. Нервные волокна, относящиеся к вегетативной нервной системе, контролируют мышцы зрачка.
Секреторные волокна входят в состав лицевого нерва и прежде всего, регулируют работу слезной железы.
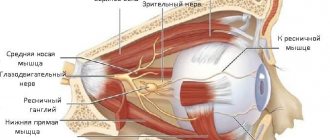
Строение нервной системы глаза
Все нервы, задействованные в работе глаза, берут начало от нервных клеток головного мозга или нервных узлов. Нервная система обеспечивает работу мышц, тонус сосудов крови, скорость обменных процессов, чувствительность глаза, а также его вспомогательного аппарата.
Пять из двенадцати пар черепно-мозговых нервов, принимают участие в иннервации глаза, это: глазодвигательный, блоковый, отводящий, лицевой, а также тройничный нервы.
Нервные клетки головного мозга служат базисом для глазодвигательного нерва, который в свою очередь, имеет тесную связь с нервными клетками блокового и отводящего нервов, а также спинным мозгом, слуховым и лицевым нервом. За счет этого и происходит согласованная реакция глаз, вкупе с головой и туловищем на зрительные и слуховые раздражители, также как и на изменение положения тела.
Глазодвигательный нерв попадает в глазницу сквозь верхнюю глазничную щель, обеспечивая работу поднимающей верхнее веко мышцы, а также нижней, верхней, нижней косой и внутренней прямой мышц. Вместе с тем, глазодвигательный нерв включает веточки, обеспечивающие работу цилиарной мышцы, а также сфинктера зрачка.
Отводящий и блоковый нервы входят в глазницу таким же путем — сквозь верхнюю глазничную щель, их функция — иннервация верхней косой и наружной прямой мышц, соответственно.
В лицевой нерв входят не только двигательные волокна нервов, но и веточки, которые регулируют работу слезной железы. Он заставляет двигаться многочисленные мимических мышц лица, включая и круговую мышцу глаза.
Тройничный нерв включает вегетативные волокна, и является смешанным, он регулирует работу мышц, а также чувствительность. Соответствуя своему названию, тройничный нерв, разделяется на три крупные ветки:
- Первая ветка – глазной нерв. Он попадает в глазницу сквозь верхнюю глазничную щель и подразделяется на три основные нерва: носоресничный, лобный, слезный.
- Носослезный нерв локализуется в мышечной воронке, распадаясь на задние и передние решетчатые ветви, длинные цилиарные ветви, а также носовые. Кроме того, он отдает соединительную ветвь ресничному узлу глаза. Решетчатые нервы в составе носослезного нерва обеспечивают чувствительность клеточной составляющей решетчатого лабиринта, полости носа, кожи крыльев, а также кончика носа.
- Проходящие сквозь склерув зоне зрительного нервадлинные цилиарные нервы направляются в надсосудистое пространство в передний отрезок глаза, где совместно с короткими цилиарными, уходящими от ресничного узла нервами, формируют нервное сплетение цилиарного тела и окружающей области роговицы. Данное нервное сплетение отвечает за чувствительность и регуляцию процессов обмена в зоне переднего отрезка глаза. Вместе с тем, длинные цилиарные нервы включают в состав симпатические нервные волокна, которые отходят от нервного сплетения у внутренней сонной артерии, регулирующие работу дилататора зрачка.
Началом для коротких цилиарных нервов является ресничный узел, они проходят сквозь склеру, огибая зрительный нерв, и обеспечивают иннервацию сосудистой оболочки глаза. Ресничный или цилиарный нервный узел объединяет нервные клетки, участвующие в чувствительной (посредством носоресничного корешка), двигательной (за счет глазодвигательного корешка); вегетативной ( при помощи симпатических нервных волокон) иннервации глазного яблока. Располагается цилиарный узел под прямой наружной мышцей в 7 мм кзади от зоны глазного яблока, и контактирует со зрительным нервом. Длинные и короткие цилиарные нервы, в свою очередь, совместно регулируют работу зрачковых сфинктера и дилятатора; чувствительность роговицы, цилиарного тела, радужки; тонус кровеносных сосудов; обменные процессы глазного яблока. Подблоковый нерв — последняя ветвь носоресничного нерва, осуществляет чувствительную иннервацию дермы корня носа, внутренних углов век и небольшой области конъюнктивы.
- Лобный нерв, входя в глазницу, распадается на два отвода: надглазничный нерв и надблоковый, которые обеспечивают чувствительность кожи в средней области верхнего века и лобной зоне.
- Слезный нерв разделяется в глазнице на верхнюю ветвь и нижнюю. Верхняя ветвь делает возможной работу слезной железы, обеспечивает чувствительность конъюнктивы, а также кожи у наружного угла глаза и участка верхнего века. При соединении нижней ветви слезного нерва со скуловисочным нервом (его ветвью), обеспечивается чувствительность кожи в скуловой области.
- Вторая ветка – верхнечелюстной нерв. Он разделяется на два основных отвода – подглазничную ветвь и скуловую, что обеспечивает нервную регуляцию вспомогательных органов: середины нижнего века, верхней половины у слезоносового протока, нижней половины у слезного мешка, кожи лба, кожи скуловой области.
- Третья ветвь, отходящая от тройничного нерва, в иннервации глаза не участвует.
Методы диагностики заболеваний глазных нервов
- Внешний осмотр, определяющий ширину глазной щели и положение верхнего века.
- Инспекция возможности движений глазного яблока с проверкой работы глазодвигательных мышц.
- Измерение величины зрачка, включающее прямую и содружественную реакции зрачка на свет.
- Инспекция чувствительности кожи, согласно участкам иннервации соответствующими нервами.
- Пальпация на предмет болезненности точек выхода тройничного нерва.
Признаки заболеваний глазных нервов
- Синдром Маркуса-Гунна.
- Параличи и парезы глазодвигательных мышц.
- Синдром Горнера.
- Паралитическое косоглазие.
- Птозверхнего века.
- Нарушение функций слезных желез.
- Невралгия тройничного нерва.
Неврология двигательных нервов
Если поражены черепные нервы, неврология проявляется в зависимости от их функционального назначения. В группу двигательных, исходящих из парасимпатических ядер ствола входят:
- глазодвигательный (III);
- блоковый (IV);
- отводящий (VI);
- добавочный (XI);
- подъязычный (XII).
Глазодвигательная пара
из глазницы управляет косой мышцей, обеспечивающей поднятие века. Глазодвигательный снабжает нейронами мышцу, управляющую зрачком, движениями ресниц. Если он поражен, проявляются слабость и даже паралич вышеназванных мышц. Тогда глаз открывается только частично или же не открывается вовсе, нарушается аккомодация, пропадает световая реакция зрачка, может развиться косоглазие.
Блоковый
из черепной коробки пролегает в глазную впадину и управляет поворотами глазного яблока с помощью косой мышцы. Его поражение сопровождается отклонениями яблока пострадавшего глаза, двоением. Волокна тройничного нерва разветвляются на отростки и осуществляют множество функций. Управляют, обеспечивают чувствительность различных частей лица.
Нейронный пучок отводящего
руководит сокращениями с одной стороны латеральной мышцы, а с противоположной – медиальной. Проявляемые симптомы зависят от степени поражения ядер или нейронов. Могут возникать разные зрительные расстройства: косоглазие, двоение изображения, гемиплегия. Усиливает риск поражения большая протяженность нерва.
Добавочный
состоит из 2-х (спинномозговой и блуждающей) частей. Через проводящий (двухнейронный путь) он осуществляет двигательные функции. При раздражении нерва развиваются тонические мышечные судороги в грудино-ключичной зоне (кивательные движения головой, ее неестественный поворот). Поражение одностороннее влечет затруднения при движениях головы, плеч, двухстороннее — невозможность совершать эти движения, нередко голова запрокидывается назад.
Ядро подъязычного
находится в ромбовидной ямке, его двигательные нити иннервируют языковые мышцы. Поражение 12-го нерва приводит к их парезу, снижению подвижности языка. Двухстороннее поражение чревато развитием паралича иннервируемого органа (глоссоплегией).
Важно Бредовое расстройство
Блуждающий нерв (X пара, 10 пара черепных нервов), n. vagus
N. vagus, блуждающий нерв
, развившийся из 4-й и последующих жаберных дуг, называется так вследствие обширности его распространения. Это самый длинный из черепных нервов. Своими ветвями блуждающий нерв снабжает дыхательные органы, значительную часть пищеварительного тракта
(до colon sigmoideum)
, а также дает ветви к сердцу, которое получает от него волокна, замедляющие сердцебиение.
N. vagus
содержит в себе троякого рода волокна:
1. Афферентные (чувствительные) волокна
, идущие от рецепторов названных внутренностей и сосудов, а также от некоторой части твердой оболочки головного мозга и наружного слухового прохода с ушной раковиной к
чувствительному ядру (nucleus solitarius)
.
2. Эфферентные (двигательные) волокна
для произвольных мышц глотки, мягкого неба и гортани и исходящие от рецепторов этих мышц эфферентные (проприоцептивные) волокна. Эти мышцы получают волокна от
двигательного ядра (nucleus ambiguus)
.
3. Эфферентные (парасимпатические) волокна
, исходящие из
вегетативного ядра (nucleus dorsalis n. vagi)
. Они идут к миокарду сердца (замедляют сердцебиение) и мышечной оболочке сосудов (расширяют сосуды). Кроме того, в состав сердечных ветвей блуждающего нерва входит так называемый n. depressor, который служит чувствительным нервом для самого сердца и начальной части аорты и заведует рефлекторным регулированием кровяного давления. Парасимпатические волокна иннервируют также трахею и легкие (суживают бронхи), пищевод, желудок и кишечник
до colon sigmoideum
(усиливают перистальтику), заложенные в названных органах железы и железы брюшной полости — печень, поджелудочную железу (секреторные волокна), почки.
Парасимпатическая часть блуждающего нерва
очень велика, вследствие чего он по преимуществу является вегетативным нервом, важным для жизненных функций организма. Блуждающий нерв представляет сложную систему, состоящую не только из нервных проводников разнородного происхождения, но и содержащую внутриствольные нервные узелки.
Волокна всех видов, связанные с тремя главными ядрами блуждающего нерва
, выходят из продолговатого мозга в его sulcus lateralis posterior, ниже языког лоточного нерва, 10—15 корешками, которые образуют толстый ствол нерва, покидающий вместе с языког лоточным и добавочным нервами полость черепа через foramen jugulare. В яремном отверстии чувствительная часть нерва образует небольшой узел —
ganglion superius
, а по выходе из отверстия — другое ганглиозное утолщение веретенообразной формы —
ganglion inferius
. Тот и другой узел содержит псевдоуниполярные клетки, периферические отростки которых входят в состав чувствительных ветвей, идущих к названным узлам or рецепторов внутренностей и сосудов (
ganglion inferius
) и наружного слухового прохода (
ganglion superius
), а центральные группируются в одиночный пучок, который заканчивается в
чувствительном ядре, nucleus solitarius.
По выходе из полости черепа ствол блуждающего нерва
спускается вниз на шею позади сосудов в желобке, сначала между v. jugularis interna и а. саrotis interna, а ниже — между той же веной и a. carotis communis, причем он лежит в одном влагалище с названными сосудами. Далее блуждающий нерв проникает через верхнюю апертуру грудной клетки в грудную полость, где правый его ствол располагается спереди a. subclavia, а левый — на передней стороне дуги аорты. Спускаясь вниз, оба блуждающих нерва обходят сзади на той и другой сторонах корень легкого и сопровождают пищевод, образуя сплетения на его стенках, причем левый нерв проходит по передней стороне, а правый — по задней. Вместе с пищеводом оба блуждающих нерва проникают через hiatus esophageus диафрагмы в брюшную полость, где образуют сплетения на стенках желудка.
Стволы блуждающих нервов
в утробном периоде располагаются симметрично по бокам пищевода. После поворота желудка слева направо левый vagus, перемещается вперед, а правый назад, вследствие чего на передней поверхности разветвляется
левый vagus
, а на задней — правый.
Верхнечелюстной нерв (анатомия человека)
Верхнечелюстной нерв
, n. maxillaris, вторая ветвь тройничного нерва, в основном он чувствительный. Имеет толщину 2,5-4,5 мм; состоит из 25-70 небольших пучков, содержащих от 30000 до 80000 мякотных нервных волокон преимущественно небольшого диаметра (до 5 мк).
Верхнечелюстной нерв иннервирует твердую мозговую оболочку, кожу нижнего века, наружного угла глаза, передней части височной области, верхней части щеки, крыльев носа, кожу и слизистую оболочку верхней губы, слизистую оболочку задней и нижней частей носовой полости, слизистую оболочку клиновидной пазухи, неба, зубные органы и зубы верхней челюсти. По выходе из черепа через круглое отверстие нерв попадает в крыло-небную ямку, проходит сзади наперед и изнутри кнаружи. Длина отрезка и его положение в ямке связаны с формой черепа. При брахицефалии длина отрезка нерва в ямке составляет 15-22 мм; он расположен в ямке глубоко — до 5 см от середины скуловой дуги. Иногда нерв в крыло-небной ямке прикрыт костным гребнем. При долихоцефалии длина рассматриваемого участка нерва 10-15 мм и располагается он более поверхностно — до 4 см от середины скуловой дуги.
В пределах крыло-небной ямки верхнечелюстной нерв отдает ramus meningeus к твердой мозговой оболочке и разделяется на три ветви: 1) крыло-небные нервы, nn. pterygopalatini, идущие к gangl. pterygopalatinum; 2) скуловой нерв, n. zygomaticus; 3) нижнеглазничный нерв, n. infraorbitals, являющийся непосредственным продолжением верхнечелюстного нерва (рис. 232, 233).
Рис. 232. Схема строения верхнечелюстного нерва
1. Крыло-небные нервы, nn. ptery go palatini, весьма изменчивы по количеству (1-7) и длине (9-30 мм); отходят от верхнечелюстного нерва на расстоянии 1-2,5 мм от круглого отверстия и идут к крыло-небному узлу, давая нервам, начинающимся от узла, чувствительные волокна. Некоторые крыло-небные нервы минуют узел и присоединяются к его ветвям.
Крыло-небный узел, gangl. pterygopalatinum, — образование парасимпатической части автономной нервной системы. Узел треугольной формы, длиной 3-5 мм, содержит мультиполярные клетки и имеет три корня: а) чувствительный — nn. pterygopalatine б) парасимпатический — большой каменистый нерв, n. petrosus major, ветвь промежуточного нерва, несущая секреторные волокна к слезной железе, к железам носовой полости и неба; в) симпатический — глубокий каменистый нерв, n. petrosus profundus, ветвь plexus caroticus internus, содержащая постганглионарные симпатические нервные волокна из шейных узлов. От узла отходят ветви, включающие секреторные (парасимпатические и симпатические) и чувствительные волокна: глазничные ветви, rami orbitales; задние верхние носовые ветви, rami nasales posteriores superiores; небные нервы, nn. palatini (см. рис. 233).
Рис. 233. Обонятельный нерв, крыло-небный узел и ветви тройничного нерва. 1 — нижний носовой ход; 2, 4, 7 — нижняя, средняя и верхняя носовые раковины; 3 — средний носовой ход; 5 — обонятельная луковица; 6 — обонятельные нервы; 8 — клиновидная пазуха; 9 — зрительный нерв; 10, 23 — внутренняя сонная артерия; 11 — глазодвигательный нерв; 12 — крыло-небный узел; 13 — глазничный нерв; 14 — верхнечелюстной нерв; 15 — тройничный узел; 16 — нерв крыловидного канала; 17 — тройничный нерв; 18 — большой каменистый нерв; 19 — глубокий каменистый нерв; 20, 31 — лицевой нерв; 21 — преддверно-улитковый нерв; 22 — внутреннее сонное нервное сплетение; 24 — язычный нерв; 25 — нижний луночковый нерв; 26 — барабанная струна; 27 — средняя артерия мозговой оболочки; 28 — верхнечелюстная артерия; 29 — шиловидный отросток; 30 — сосцевидный отросток; 32 — околоушная слюнная железа; 33 — перпендикулярная пластинка небной кости; 34 — медиальная крыловидная мышца; 35 — небные нервы; 36 — мягкое небо; 37 — твердое небо; 38 — верхняя губа
Глазничные ветви, rami orbitales, в количестве 2-3 тонких стволиков проникают через нижнюю глазничную щель в глазницу и далее вместе с n. ethmoidalis posterior идут через мелкие отверстия в sutura sphenoethmoidalis к слизистой оболочке задних ячеек решетчатого лабиринта и клиновидной пазухи.
Задние верхние носовые ветви, rami nasales posteriores superiores, в количестве 8-14 стволиков выходят из крыло-небной ямки через foramen sphenopalatinum в носовую полость, сосредоточиваясь в две группы: латеральную и медиальную. Латеральные ветви, rami nasales posteriores superiores laterales (6-10 стволиков), идут к слизистой оболочке задних отделов верхней и средней носовых раковин и носовых ходов, задних ячеек решетчатой пазухи, верхней поверхности хоан и глоточного отверстия слуховой трубы. Медиальные ветви (2-3 стволика) разветвляются в слизистой оболочке верхнего отдела перегородки носа. Одна из медиальных ветвей — носо-небный нерв, n. nasopalatinus, проходит между надкостницей и слизистой оболочкой перегородки вместе с a. nasalis posterior septi вперед к носовому отверстию canalis incisivus, через который достигает слизистой оболочки передней части неба. Образует соединение с ramus nasalis n. alveolaris superior.
Небные нервы, nn. palatini, распространяются от узла через canalis palatinus major, образуя три группы нервов: а) большой небный нерв, n. palatinus major; б) малые небные нервы, nn. palatini minores; в) нижние задние боковые носовые ветви, rami nasales posteriores inferiores laterales.
Большой небный нерв, n. palatinus major, самая толстая ветвь, выходит через foramen palatinum majus на небо, где распадается на 3-4 ветви, иннервирующие большую часть слизистой оболочки неба и ее железы на участке от клыков до мягкого неба.
Малые небные нервы, nn. palatini minores, вступают в ротовую полость через малые небные отверстия, ветвятся в слизистой оболочке мягкого неба и области небной миндалины, а также в m. levator veli palatini (двигательные волокна идут от n. facialis через n. petrosus major).
Нижние задние боковые носовые ветви, rami nasales posteriores inferiores laterales, входят в canalis palatinus majus, покидают его через мелкие отверстия и на уровне нижней носовой раковины проникают в носовую полость, иннервируя слизистую оболочку нижней раковины, средний и нижний носовые ходы и верхнечелюстную пазуху.
2. Скуловой нерв, n. zygomaticus, ответвляется от верхнечелюстного нерва в пределах крыло-небной ямки и проникает через нижнюю глазничную щель в глазницу, где идет по наружной ее стенке и выходит через foramen zygomaticoorbitale, разделяясь на две ветви.
Скуло-лицевая ветвь, ramus zygomaticofacialis, выходит через foramen zygomaticofaciale на переднюю поверхность скуловой кости, ветвится в коже верхней части щеки и области наружного угла глазной щели. Отдает соединительную ветвь к n. facialis.
Скуло-височная ветвь, ramus zygomaticotemporalis, выходит из глазницы через одноименное отверстие скуловой кости, прободает височную мышцу и ее фасцию, иннервирует кожу передней части височной и задней части лобной областей. Отдает соединительную ветвь к n. lacrimalis, посылая секреторные парасимпатические волокна в слезную железу.
3. Нижнеглазничный нерв, n. infraorbitalis, является продолжением верхнечелюстного нерва, получая свое название по отхождении от последнего указанных выше ветвей. Нижнеглазничный нерв покидает крыло-небную ямку через нижнюю глазничную щель, ложится вместе с одноименными сосудами на нижнюю стенку глазницы в sulcus infraorbitalis (в 15% случаев вместо борозды имеется костный канал) и выходит через foramen infraorbitale под квадратную мышцу верхней губы, разделяясь на конечные ветви. Длина нижнеглазничного нерва различна. У брахицефалов ствол нерва составляет 20-27 мм, а у долихоцефалов — 27-32 мм. Положение нерва в глазнице соответствует парасагиттальной плоскости, проводимой через sutura infraorbitalis. Характер отхождения ветвей может быть также различным: рассыпным, при котором от ствола отходят многочисленные тонкие нервы с большим количеством связей, или магистралъным с небольшим количеством крупных нервов. На своем пути нижнеглазничный нерв отдает следующие нервы:
Верхние луночковые нервы, nn. alveolares superiores, иннервирующие зубы и верхнюю челюсть. Различают следующие ветви верхних луночковых нервов: а) задние, б) среднюю, в) передние (рис. 234).
Рис. 234. Верхнечелюстной нерв. 1 — задние верхние луночковые ветви; 2 — скуловой нерв; 3 — верхнечелюстной нерв; 4 — нерв крыловидного канала; 5 — глазничный нерв; 6 — тройничный нерв; 7 — нижнечелюстной нерв; 8 — барабанная струна; 9 — ушной узел; 10 — соединительные ветви крыло-небного узла с верхнечелюстным нервом; 11 — жевательный нерв; 12 — нижний луночковый нерв; 13 — язычный нерв; 14 — крыло-небный узел; 15 — нижнеглазничный нерв; 16 — передние верхние луночковые ветви
Задние верхние луночковые ветви, rami alveolares superiores posteriores, ответвляются от нижнеглазничного нерва, как правило, в крыло-небной ямке в количестве от 4 до 8 и распространяются вместе с одноименными сосудами по поверхности бугра верхней челюсти. Часть самых задних нервов идет по наружной поверхности бугра вниз к альвеолярному отростку. Остальные входят через foramina alveolaria posteriora в canalis alveolaris, из которого выходят на наружную поверхность и в костные канальцы верхней челюсти, формируя с другими верхними луночковыми ветвями верхнее зубное сплетение, plexus dentalis superior. Сплетение залегает в альвеолярном отростке верхней челюсти над верхушками корней; оно достаточно густое, широкопетлистое, растянуто по всей длине альвеолярного отростка. От сплетения отходят верхние десневые ветви, rami gingivales superiores, к периодонту и парадонту, т. е. к слизистой оболочке альвеолярного отростка, десне и луночке на участке верхних моляров, и верхние зубные ветви, rami dentales superiores, к верхушкам корней и foramina apicalia больших коренных зубов, в пульпарной полости которых они и разветвляются. Кроме того, задние верхние луночковые ветви посылают тонкие нервы к слизистой оболочке верхнечелюстной пазухи.
Средняя верхняя луночковая ветвь, ramus alveolaris superior medius, в виде стволика, реже 2, ответвляется от нижнеглазничного нерва, чаще в крыло-небной ямке и реже в пределах глазницы, проходит в одном из альвеолярных каналов и ветвится в костных канальцах верхней челюсти в составе plexus dentalis superior. Имеет соединительные ветви с задними и передними верхними луночковыми ветвями. Иннервирует посредством верхних десиевых ветвей парадонт и периодонт на участке верхних премоляров и верхних зубных ветвей — верхние премоляры.
Передние верхние луночповые ветви, rami alveolares superiores anteriores, обычно в количестве 1-2 стволиков, редко 3, возникают от нижнеглазничного нерва в передней части глазницы; они покидают ее через foramina alveolaria anteriora и выходят через canalis alveolaris на переднюю поверхность верхней челюсти, где входят в состав plexus dentalis superior. Иннервируют посредством верхних десиевых ветвей слизистую оболочку альвеолярного отростка, десну и луночки на участке верхних клыков и резцов и верхних зубных ветвей — верхние клыки и резцы. Кроме того, передние верхние луночковые ветви посылают тонкую носовую ветвь к слизистой оболочке переднего отдела носовой полости.
2. Нижние вековые ветви, rami palpebrales inferiores, ответвляются от нижнеглазничного нерва по выходе из foramen infraorbitale, проникают через квадратную мышцу верхней губы и, разветвляясь, иннервируют кожу нижнего века.
3. Наружные носовые ветви, rami nasales externi, иннервируют кожу в области крыла носа.
4. Внутренние носовые ветви, rami nasales interni, снабжают слизистую оболочку преддверия носа.
5. Верхние губные ветви, rami labiates superiores, в количестве 3-4 стволиков идут между верхней челюстью и квадратной мышцей верхней губы вниз, иннервируя кожу и слизистую оболочку верхней губы до угла рта. Все перечисленные наружные ветви нижнеглазничного нерва образуют связи с ветвями лицевого нерва.
содержание .. 189 190 191 192 193 194 195 196 197 198 199 ..
Функции черепных нервов
Есть 3 вида рассматриваемых структур. Одни отвечают за сокращение мышц, это двигательные (активаторные) функции черепно-мозговых нервов. Другие передают коре импульсы и «знания», полученные от органов чувств для анализа. Существуют и смешанные черепно-мозговые нервы, выполняющие параллельно обе задачи. Функциональность определяется типом нейронно-волоконной передачи.
Двигательные черепные нервы
В данной группе 4 пары, каждая выполняет отдельные задания. Двигательные нервы:
- Блоковый (IV)
– связан с верхней мышцей, лицевой (косой). Предоставляет глазному яблоку возможность крутиться в стороны, поворачиваться. - Отводящий (VI)
– подведен к прямой латеральной мышце. Необходим для отведения в нужную сторону глазного яблока. - Добавочный (XI)
– иннервирует кивательную мышцу. Благодаря ему сгибается шея, голова поворачивается, наклоняется в стороны, откидывается назад, движутся плечи. - Подъязычный (XII)
– 12 пара черепно-мозговых нервов соединена с ротовой полостью. Структура отвечает преимущественно за комфортное глотание, точные движения языковой мышцы.
Важно Оценка неврологического статуса в условиях скорой помощи
Чувствительные черепно-мозговые нервы
Альтернативное название – сенсорные пары, из-за их связей с органами восприятия. Чувствительные черепные нервы осуществляют такие функции:
- Обонятельный (I)
– самые короткие по протяженности волокна. Необходимы для ощущения запахов. - Зрительный (II)
– транспортирует импульсные данные от фоторецепторов сетчатки глаза к коре. Эти черепно-мозговые нервы отвечают за визуализацию. - Преддверно-улитковый (VIII)
– вестибулярные функции. Данная пара необходима для сохранения чувства равновесия, передачи слуховых сигналов.
Смешанные черепные нервы
Описываемая группа нейронных волокон ответственна и за двигательную активность, и за чувствительность определенных структур. Черепно-мозговые смешанные нервы:
- Глазодвигательный (III)
– передает сигналы в средний отдел. Пара отвечает за чувствительность зрачков к изменению освещенности (сужение и расширение). Параллельно нервы обеспечивают движения глазных яблок. - Тройничный (V)
– самое крупное нейронное образование. Эта пара передает сенсорную информацию от тканей лица, слизистых оболочек. Дополнительно структуры осуществляют регуляцию движений жевательных мышц. - Лицевой (VII)
– основной задачей является «командование» мимикой, контроль работы слюнных и слезных желез. Параллельно нервы передают мозгу информацию о вкусе с рецепторов языка. - Языкоглоточный (IX)
– связан с одноименными структурами. В ротовой полости эти черепные нервы человека собирают сенсорную информацию о вкусе. Пара обеспечивает и глотание, посредством передачи команд шейным мышцам, слюнной железе. - Блуждающий (X)
– максимально «нагруженный» нерв. «Обслуживает» сердце , дыхательные пути, пищеварительные и фильтрующие органы. Влияет на процесс глотания, регулирует общую активность человека, корректирует интенсивность стресса. Пара может взаимодействовать с симпатической системой и большинством внутренних органов.
Функции подглазничного нерва
Подглазничный нерв выполняет важные функции
Строение и расположение сети нервных окончаний и ответвлений подглазничного нерва определяет выполняемые им функции.
Каждая маленькая веточка участвует в обеспечении нервными окончаниями отдельного участка лица человека.
Все зубы в верхней челюсти снабжаются (иннервируются) ответвлениями подглазничного ствола: большие коренные зубы – с помощью задних верхних альвеолярных ветвей, малые – с помощью средних ветвей, резцы и клыки – с помощью передних ветвей.
От верхних альвеолярных нервных стволов отходят верхние десневые и зубные ветви, которые и иннервируют зубы. Передние верхние альвеолярные ветви частично участвуют в иннервации слизистой оболочки носа, а задние – слизистой гайморовой полости.
Остальные ответвления подглазничного нерва снабжают нервными окончаниями соответствующие отделы лица:
- Кожу носа – наружные носовые ветви.
- Слизистую носа – внутренние носовые ветви.
- Кожу нижнего века – нижние ветви век.
- Кожу и слизистую верхней губы – верхние губные ветви.
Подглазничный нерв, в отличие от тройничного, имеет только чувствительные корешки. Таким образом, иннервация зубов верхней челюсти, кожи и слизистой оболочки рта, носа позволяет человеку ощущать изменения температуры и влажности, прикосновения к этим поверхностям, частично – относительное взаимоположение отдельных частей лица.
Вкусовые нервы
Клетки эллипсоидальной формы, расположенные во рту, предназначены распознавать вкус (вкусовой бутон). Вкусовые луковицы состоят из базальных клеток и хеморецепторов (собственно вкусовых). Вкусовые сосочки разного типа расположены на языке, щеках, мягком небе, надгортаннике в начальной части пищевода.
Ощущения сладкого, соленого, горького передаются в определенный отдел коры ГМ через нервы: языкоглоточный (IX), лицевой (YII), блуждающий (YIII). Биоимпульсы вкуса через нервные волокна поступают к таламусу, затем в опекулярную область коры ГМ.
Повреждения этих нервов и центральных отделов ГМ (опухоли, травмы, операции) провоцируют невральные расстройства вкуса:
- тотальная агевзия потеря возможности различать вкус (соленый, сладкий и пр.);
- агевзия частичная;
- специфическая агевзия;
- дисгевзия (извращенный вкус).
Лечение заболевания
Лечение невроза носоресничного нерва состоит в устранении заболевания, повлиявшего на него.
При воспалительных процессах в лор-органах больным показан курс лечения антибиотиками и набором препаратов, влияющих на устранение воспалений и восстановление слизистой оболочки, или оперативное вмешательство (при патологиях носовой перегородки).
При сосудистых заболеваниях больным назначаются препараты с гипотензивным и ноотропным действием. Также лечение проводится с применением вазоактивных лекарственных средств.
Для ослабления болей и других симптоматических и клинических проявления невралгии в медицинской практике применяются местноанестезирующие препараты в сочетании с ненаркотическими обезболивающими и сосудорасширяющими средствами. Их применение обусловлено тем, какой участок носоресничного нерва подвергся патологическому воздействию:
- При невралгии длинного ресничного нерва используется дикаин (0,25%-й раствор для глаз) в смеси с адреналином (4 капли на 10 мл раствора).
- При невралгии подблокового участка носоресничного нерва используется гидрохлорид кокаина (2%-й раствор) в смеси с 0,1%-м адреналином (4 капли на 5 мл препарата). Также применяется раствор лидокаина в виде спрея, который вводят в носовые проходы с соответствующей стороны или в оба сразу (при двухсторонней невралгии) до 4-х раз в сутки.
- При поражении любого участка нерва применяют порошковую смесь папаверина, глюкозы, спазмолитина, димедрола и аминазина 2 раза в сутки.
В качестве дополнительной терапии больным с диагностированным синдромом Чарлина показано курсовое введение витамина В12 внутримышечно, а также внутривенное введение сульфаниламидных препаратов.
Неприятная боль в груди часто является признаком сердечной патологии. Но подобный симптом характерен и для невралгии. Грамотный специалист должен суметь отличить признаки невралгии в области сердца от сердечных болей. О том, как лечить этот недуг, читайте в статье.
Причины и симптомы тригеминальной невралгии рассмотрим в этой теме.
Поражение нерва во время имплантации: диагностика, лечение, профилактика
Повреждение ветвей тройничного нерва (например, нижнего альвеолярного, языкового, подбородочного или подглазничного) является потенциальным осложнением, которое может развиться в ходе выполнения процедуры дентальной имплантации.
Непосредственно поражение нервного волокна может быть спровоцировано травмой, воспалением или результатом действия инфекционного фактора. Чаще всего ветви тройничного нерва поражаются во время манипуляций анестезии, сепарации лоскута, забора костного аугментата, остеотомии и непосредственно установки титановой внутрикостной опоры. Поскольку восстановление пораженных нервных волокон является довольно проблематичным, лучшая тактика лечения подобных осложнений – это профилактика. Поэтом врачу крайне важно понимать особенности гистологии и анатомии нервов челюстно-лицевой области, и быть информированным о симптомах, которые чаще всего сопровождают их поражения. Также клиницист должен учитывать аспекты дифференциальной диагностики, чтобы правильно установить причину развития тех или иных симптомов, основываясь на которых в дальнейшем ему придется проводить соответствующее лечение. Варианты лечения поражений ветвей тройничных нервов включают применение различных фармакологических препаратов, мониторинг с физиотерапией, или даже удаление проблемного дентального имплантата.
В данной статье мы обсудим подходы к лечению стоматологических пациентов с поражением нервов челюстно-лицевой области ассоциированных с процедурой дентальной имплантации, а также основные аспекты этиологии и патогенеза подобных патологий в целом.
Анатомия и гистология тройничного нерва
Тройничный нерв представляет собой пятую и наибольшую пару черепных нервов, которая состоит из следующих ветвей: очного нерва (V1), верхнечелюстного нерва (V2) и нижнечелюстного нерва (V3). Нижнечелюстной нерв является самой большой ветвью и иннервирует нижнюю губу, область подбородка, зубы, смежные мягкие ткани, нижнюю челюсть и часть наружного уха. Двигательные волокна нижнечелюстного нерва не поддаются повреждению во время процедуры имплантации, поскольку они отходят от основной ветви V3 еще до выхода из подбородочного отверстия. Основной структурной единицей нерва является нервное волокно. В структуре V3 преобладают миелинизированные нервные волокна. Каждый аксон и шванновская клетка покрыты соединительной тканью, которая называется эндоневрием. Группы нервных волокон формируют пучки, которые окружены эпиневрием. Поражение любой части нервного пучка может привести к нейросенсорным нарушениям. Тройничный нерв состоит с 7000-12000 аксонов, а количество пучков варьирует в разных участках челюстно-лицевой области. Нижний альвеолярный нерв (НАН) является полипучковым (состоит больше чем из 10 пучков), в то время как язычный нерв включает лишь несколько аналогичных нервных структур. Поскольку НАН характеризуется большим количеством нервных пучков его регенераторные способности также значительно выше по сравнению с язычным нервом.
Типы нервных поражений
Поражения тройничного нерва могут быть спровоцированы компрессией, растяжением, полным или же частичным нарушением целостности нервного волокна. Повреждения могут привести к нейросенсорным изменениям в отношении чувствительности прикосновения, давления, температуры и боли. Подобные патологии заметно влияют на комфорт и возможность пациента нормально разговаривать, кушать, целоваться, бриться, наносить макияж, чистить зубы и пить. Кроме того, нейросенсорные нарушения также влияют на возможность пациента нормально взаимодействовать в социуме. Признаки данных патологий могут быть идентифицированы непосредственно во время проведения хирургического вмешательства (при наличие болевого симптома), так и в процессе длительного мониторинга за состоянием пациента. Для описания травматических поражений аксонов разной степени сложности используют следующие термины
— нейропраксия – поражение при котором сохраняется целостность нервного волокна, а механизм травмы связан с растяжением или воздействием по типу тупой травмы; чувствительность, как правило, нормализируется на протяжении нескольких дней или недель.
— аксонотмезис – поражение нерва, при котором развиваются процессы его дегенерации и регенерации, однако сам аксон при этом не теряет своей целостности, и чувствительность нормализируется на протяжении 2-4 месяцев; однако чувствительность после восстановления может быть несколько меньше, чем до вмешательства, а в отдельных клинических случаях характеризуется сопровождающей дизестезией.
— нейротмезис – поражение нерва, при котором отмечается нарушение его целостности, а прогноз восстановления нормальной чувствительности является неблагоприятным.
Международная ассоциация по изучению боли стандартизировала номенклатуру, касающуюся травматических поражений нервов. В частности, было изменено определение термина парестезия, которое раньше использовалось для обозначения потери чувствительности. Актуальная терминология предусматривает следующие определения:
— парестезия – изменение чувствительности без сопутствующих неприятных ощущений;
— дизестезия – изменение чувствительности, которое сопровождается неприятными ощущениями;
— анестезия – потеря чувствительности.
Для описания изменений нейросенсорных функций также используются такие термины, как аллодиния (возникновение боли на раздражители, которые в норме болевых ощущений не провоцируют), каузалгия (наличие персистирующей жгучей боли), гипостезия (снижение чувствительности на действие раздражителей), гиперестезия (повышение чувствительности на действие раздражителей).
Когда нервы растягиваются или сжимаются, периневрий защищает пучки от повреждения. Однако удлинение нерва более чем на 30% может спровоцировать его структурное поражение. При полном нарушении целостности нерва отмечается развитие симптомов анестезии и снижение определенных сенсорных функций. При частичном нарушении целостности нервного волокна могут наблюдаться различные симптомы поражения, включающие дизестезию. Следует отметить, что наличие персистирующей боли после оперативного вмешательства не является критерием для определения потенциальной возможности потенциального полного восстановления функции пораженного волокна.
После повреждения периферического нерва начинает развиваться валлеровская дегенерация, которая продолжается на протяжении нескольких недель и даже месяцев. Дистальнее места травматического пересечения развивается некроз аксонов. Дегенерация в подобных случаях является прогрессирующей и необратимой и длиться на протяжении до 18 месяцев. На возможность заживления пораженной области нерва влияют такие факторы как общее состояние здоровья пациента, возраст и тип поражения. Ключевым моментом в процессе восстановления нерва после поражения является формирование рубцовой ткани в области эндоневральных тубул.
Оценка травматических поражений тройничного нерва
Чаще всего в ходе установки дентальных имплантатов поражается НАН. Признаки поражения нижнего альвеолярного нерва включаются анестезию, парестезию или дизестезию в области кожи, нижней губы, щеки и десен до участка второго моляра. Пациенты же с повреждением язычного нерва характеризуются неконтролируемым слюноотделением, надкусыванием языка, ощущением изжоги, потерей вкуса, изменениями речи и функции глотания, онемением слизистой и языка. Как в ходе операции, так и после нее все потенциальные симптомы нарушения нейросенсорных функций должны быть задокументированы. Области измененной чувствительности картируют (как по локализации, так и по площади пораженного участка). Таким образом, удается проводить мониторинг за изменением всех параметров в будущем, и определить нуждается ли пациент в микрохирургическом вмешательстве или нет. Для идентификации и определения степени нарушений используют как объективные, так и субъективные диагностические тесты, которые условно делятся на механоцептивные (реакция на механические раздражители и компрессию) и ноцицептивные (ощущение боли).
Механоцептивные тесты включают статическое касание мягкой щеточкой, двухточечное распознавание и определение направления движения кисти. Ощущение укола иглой и распознавание термических раздражителей относят к ноцицептивным диагностическим процедурам. Для сравнения показателей всегда диагностируют не только область поражения, но и симметрический участок, таким образом, точно идентифицируя факт и степень нейросенсорных нарушений. При жалобах пациента на потерю вкуса для диагностики используют ватный тампон, смоченный солью или сахаром.
Распространенность травматических поражений нервов
После имплантации постоянное нарушение чувствительности в области губы вследствие травматического поражений нервных волокон отмечается в 0-36% клинических случаев. Однако эти данные можно считать несколько устаревшими, и не соответствующими подходам современной имплантологической практики. Ведь раньше в ходе операции хирурги-стоматологи использовали чаще вестибулярные разрезы, из-за которых и развивалось нарушение чувствительности. На сегодняшний день в процессе установки дентальных имплантатов выполняют срединные разрезы слизистой по вершине резидуального гребня, а всю процедуру предварительно планируют, учитывая данные, полученные после компьютерно-томографического исследования. Таким образом, можно предположить, что распространенность поражений нервных волокон в результате имплантации значительно меньше 36%.
Dannan и коллеги сообщили, что частота поражения нервов при имплантации достигает 2,95% (5 из 169 пролеченных пациентов) в случаях временных нейросенсорных изменений, и 1,7% в случаях, необратимых имплантат-ассоциированных нейропатий. В другом исследовании было указано, что частота поражений нервов после проведения хирургических вмешательств в челюстно-лицевой области достигает 2,69% (42 из 1559 пациентов), при этом процент необратимых нейросенсорных нарушений составляет еще меньше, но точное число таковых не было указано в исследовании. По мнению автора, однако, даже такие показатели имплантат-ассоциированных поражений нервных структур являются слишком высокими для клинической практики. Транзиторное нарушение чувствительности губы часто может быть связано с отеком, который наблюдается на протяжении первых двух недель после хирургического вмешательства.
Травматическое поражение язычного нерва в ходе выполнения хирургических манипуляций
Язычный нерв в области моляров нижней челюсти проходит в мягких тканях с язычной стороны челюсти. Иногда нерв находиться корональнее поверхности костной ткани и плотно прилегает к кортикальной костной пластинке с язычной стороны. Поэтому в данной области нужно очень аккуратно проводить какие-либо хирургические вмешательства. После удаления третьих моляров нижней челюсти поражения язычного нерва отмечаются в 0,5-2,1% клинических случаев. Травматические же нарушения язычного нерва в ходе дентальной имплантации – явление не распространенное и регистрируется достаточно редко. Для профилактики подобных осложнений при установке дентальных имплантатов следует придерживаться следующих правил: можно выполнять лишь внутрибороздковые разрезы без послабляющих разрезов и сепарации лоскута с язычной стороны; в ходе сепарации лоскута нужно избегать его перерастягивания и придерживаться безопасного расстояния при выполнении остеотомии. 90% всех регистрируемых случаев нейросенсорных изменений, связанных поражениями язычного нерва, разрешаются на протяжении 8-10 недель после оперативного вмешательства.
Предоперационное планирование: профилактика травматических поражений нервов
Для профилактики большинства осложнений, связанных с установкой дентальных имплантатов, необходимо обеспечить тщательное планирование оперативного вмешательства. Использование возможностей компьютерной томографии и хирургических шаблонов позволяет избежать непредвиденных исходов ятрогенного вмешательства. При установке дентального имплантата между апикальной его частью и корональной частью канала нижнечелюстного нерва должно быть оставлено минимум 2 мм толщины костной ткани. Кроме того, важно придерживаться установленной длины остеотомии и четко следовать протоколу препарирования костной ткани. Наличие 2 мм толщины костной ткани также позволяет избежать чрезмерной костной компрессии в области нерва после установки титановой внутрикостной опоры (фото 1 — 2).
Фото 1. Имплантат был установлен в области 30 зуба. После того, как действие анестезии закончилось, пациент начал жаловаться на наличие парастезии в области правой губы и подбородка. На рентгенограмме, сделанной сразу после имплантации, признаков пенетрации имплантата в канал нижнечелюстного нерва не видно.
Фото 2. Установка имплантата была проведена 10 лет назад, и за этом время пациент смог адаптироваться к изменениям чувствительности. На КЛКТ-снимке видно, что имплантат в области 30 зуба намного ближе к каналу нерва, чем казалось раньше.
При необходимости с целью обеспечения безопасности вмешательства могут быть использованы короткие дентальные имплантаты. Врачу также важно быть ознакомленным с абсолютной длиной всех сверл, которые используются в ходе манипуляции, поскольку неучет данных параметров может спровоцировать чрезмерное углубление более чем на 0,4-1,5 мм относительно выбранной безопасной границы. Для контроля углубления в костную ткань рекомендуется также использовать специальные стопперы. Тем не менее, врач должен понимать, что ни толщина, ни плотность костной ткани над областью нерва не обеспечивают безопасность его состояния в ходе выполнения процедуры остеотомии, поэтому приложение слишком больших усилий и давлений в процессе препарирования костной ткани строго воспрещается. Наконец, следует отметить, что до 50% судебных исков, связанных с повреждением нерва после имплантации, спровоцированы отсутствием информированного согласия со стороны пациента, которое врач должен получить до операции. Неплохо также провести оценку нейросенсорных параметров пациента до вмешательства, чтобы сравнить их с теми данными, которые будут получены после имплантации.
Местная анестезия: потенциальная причина повреждения нерва
Травматические поражения нижнечелюстного и язычного нервов могут возникнуть в процессе выполнения анестезии по причине травмы иглой, гематомы и воздействия составляющих анестезирующего раствора. Механизмы подобных поражений до сих пор достаточно неизученные. В одном ретроспективном исследовании было указано, что частота поражения нервов в ходе выполнения анестезии составляет от 1 / 26 762 до 1/160 571 6 случаев, тогда как Haas и Lennon прогнозировали частоту развития подобных осложнений на уровне 1/785 000. Другие данные свидетельствуют о том, что распространенность кратковременных транзиторных поражений нижнечелюстного и язычного нервов в результате проведения анестезии составляет от 0,15% до 0,54%. Тогда как случаи развития постоянных изменений чувствительности той же этиологии встречаются довольно редко, с распространённостью в 0,0001-0,01%. После выполнения нижнечелюстной анестезии у 3-7% пациентов отмечаются ощущения по типу электрического воздействия, которые со временем саморазрешаются. Однако, когда клиницист отметил, что пациент слишком резко среагировал на введение иглы, последнюю нужно немного вывести и репозиционировать. Методов для лечения или профилактики нервных осложнений, связанных с выполнением процедуры анестезии до сих пор не разработано. От 70% до 89% случаев нейросенсорных поражений, связанных с анестезией, развиваются в области язычного нерва. Такая тенденция может быть объяснена тем, что язычный нерв состоит лишь из нескольких пучков, в то время как нижний альвеолярный из огромного их количества, что, в свою очередь, повышает его потенциал к регенерации. С геометрической точки зрения все объясняется гораздо проще: размер иглы составляет в среднем 0,45 мм, в то время как диаметр язычного нерва – 1,86 мм, а диаметр нижнего альвеолярного нерва – 3 мм.
Ассоциированная с анестезией нефропатия чаще всего развивается после обезболивания 4% растворами артикаина или пилокарпина. По отношению к лидокаину, пилокарпин и артикаин вызывают в 7,3 и 3,6 раза больше нейросенсорных нарушений. Garisto и коллеги сообщили, что в 4 из 9 исследований, частота осложнений при введении 4% растворов прилокаина или артикаина была выше, чем при инъекции анестетиков с более низкой концентрацией. По мнению авторов, выполнение местной анестезии данным препаратами следует избегать, дабы снизить частоту ассоциированных нейропатий после ятрогенных вмешательств. Однако, по мнению Malamed, случаи, при которых арктикаин продемонстрировал большую связь с нейропатиями, чем лидокаин, являются эпизодическими, и не имеют под собой достаточной доказательной аргументации. Аналогичным образом, в 2013 году после обширного обзора литературы Toma и коллеги пришли к выводу, что исследования, предполагающие высшую нейротоксичность артикаина, являются по своему дизайну ретроспективными, данные представленные в них характеризуются высоким риском наличия ошибок, и полученные результаты не следует расценивать как достаточные доказательства. Авторы пришли к выводу, что непосредственная травма нервного волокна является преобладающей причиной развития нейросенсорных нарушений, и последние мало связаны с химической токсичностью используемых анестетиков. В целом в литературе имеются разногласия по этому вопросу; поэтому клиницисты должны принимать решения в отношении использования более высоких концентраций анестетиков на основе условий каждого отдельного клинического случая, интерпретируя при этом уже предварительно полученную информацию и учитывая рекомендации производителей лекарственных средств.
Процедура остеотомии при имплантации
Процедуру остеотомии следует проводить посредством хорошо заточенных сверл и при обильной ирригации. Гипотетически, перегрев области вмешательства при остеотомии может спровоцировать травматическое поражение нерва. Размер некротизирования кости, вызванного перегревом, прямо пропорционален температуре препарирования в условиях которой проводилось ятрогенное вмешательство.
Eriksson и Albrektsson резюмировали, что выполнение остеотомии при температуре в 47ºС в течение 1 минуты может спровоцировать последующую резорбцию костной ткани. В случаях прогрессивной резорбции, учитывая смещение позиции подбородочного отверстия, проводить транскретальный разрез противопоказано, вместо этого он должен быть смещен в лингвальную сторону. При установке имплантатов кпереди от подбородочного отверстия следует тщательно провести анализ КТ-снимков, которые могут помочь обнаружить наличие петли подбородочного нерва.
Процедуры сепарации лоскута
Как правило, сепарация лоскута не провоцирует каких-либо нейросенсорных нарушений, однако врачу все равно следует уделять огромное внимание при выполнении данного ятрогенного вмешательства в подбородочной области. Врач четко должен понимать, где подбородочный нерв выходит из подбородочного отверстия, дабы при сепарации лоскута не спровоцировать повреждения нервного волокна.
Экстракция зубов
Перед экстракцией моляров и премоляров на нижней челюсти для последующей установки дентальных имплантатов, следует тщательно изучить соотношении положения их корней относительно хода нижнего альвеолярного и подбородочного нервов. Также следует очень аккуратно проводить кюретаж лунок после резекции, поскольку периапикальные поражения часто могут находиться вблизи нервных структур (фото 3 — 4).
Фото 3. Пациент обратился за помощью по поводу боли в области 31 зуба. На рентгенограмме визуализированы признаки острого апикального пародонтита.
Фото 4. Результаты КЛКТ-диагностики указывают на то, что патологический очаг находиться вблизи канала нерва. Зуб был аккуратно удален с последующим осторожным кюретажем области дефекта.
Фармакологическая терапия невропатий, ассоциированных с установкой дентальных имплантатов
Однозначного мнения относительно того, какие препараты лучше использовать при диагностике травматических поражений нервов челюстно-лицевой области нет. Некоторые авторы отдают предпочтение кортикостероидам и нестероидным противоспалительным препаратам (НПЗП). При этом стоит помнить, что использование различных фармакологических средств актуально лишь при сохранении целостности нервного волокна в целом. В случаях нарушения чувствительности после инъекции пациенту можно вести дексаметазон 4 г/мл прямо в область повреждения, и через 3 дня повысить дозу стероидов. При сдавливании нерва или травмы волокна в ходе хирургического вмешательства вводят 1-2 мл дексаметазона внутривенно, после чего на протяжении 6 дней назначают дексаметазон перорально (4 мг, 2 таблетки после еды – три дня, потом 1 таблетку после еды – еще три дня). При нарушении целостности нерва стероиды могут назначить на период от 5 до 7 дней. Нарушение чувствительности могут помочь купировать 800 мг ибупрофена, которые следует принимать трижды на день на протяжении 3 недель. Если нейропатия развилась после удаления имплантата пациентам можно назначать также 800 мг ибупрофена трижды на день и с такой же частотой 500 мг амоксицилина на протяжении 5-7 дней. Параллельно с этим назначают 50 г преднизолона, снижая дозу на 10 мг каждый день (на протяжении 5 дней). Посттравматическую нейропатию можно попробовать купировать низкими дозами антидепрессантов и противоэпилептических препаратов.
В сочетании с фармацевтическим подходом, Renton и Yilma рекомендуют проводить для пациентов с хронической нейропатией также физиотерапевтические вмешательства. Цель подобного алгоритма лечения состоит в том, чтобы снизить чувство дискомфорта у пациента, и помочь ему избавиться от боли. Bagheri and Meyer вообще ставят под сомнение эффективность кортикостероидов при лечении травматических поражений нижнего альвеолярного нерва, поскольку плотность костной ткани формирующей канал нерва настолько высока, что медикаментам попросту невозможно достичь их пространства. На данное время, пока что не получено результатов клинических исследований, которые подтверждают целесообразность и успешность использовать кортикостероиды или НПЗП при травматических нейропатиях, ассоциированных с процедурой установки дентальных имплантатов.
Когда направлять пациента к микрохирургу
Универсальных рекомендаций относительно того, когда нужно направлять пациентов с травматическими нейропатиями тройничного нерва к микрохирургу пока что не разработано. Одни авторы утверждают, что пациента следует направить к специалисту сразу же после того, как он отметил нарушения чувствительности после проведения процедуры имплантации. Другие же исследователи рекомендуют проводить направление к микрохирургу через 2, 3, 4 или даже 6 месяцев мониторинга, если на протяжении таковых наблюдались признаки травматической нейропатии. Ziccardi and Zuniga рекомендуют проводить микрохирургическое вмешательство на протяжении до 1 года после проведения процедуры имплантации, поскольку через год после вмешательства эффективность микрохирургической коррекции заметно снижается. При констатации факта травматической нейропатии после имплантации врач должен установить, нуждается ли пациент в направлении к микрохирургу, или можно ли улучшить ситуацию с использованием различных фармакологических препаратов.
Иногда эксплантация, или незначительное «вывинчивание» имплантата из кости может способствовать разрешению симптомов травматического нарушения сенсорной функции. Результаты отдельных исследований указывают на то, что целесообразность направления к микрохирургу аргументирована лишь констатацией факта полного нарушения целостности нерва. Когда же врач уверен, что он не нарушал целостности костного канала нерва, то нарушение чувствительности может быть вызвано компрессией нервного волокна или же воспалительным эффектом. В таких случаях может помочь и фармакологический подход к лечению. Между тем, врач должен понимать, что даже если он не перфорировал основной нервный канал, часто у нерва имеются дополнительные ветви, предсказать ход которых довольно сложно. Последнее является возможным только при тщательном анализе данных, полученных после КЛКТ-сканирования, ведь двухмерные рентгенограммы провоцируют суперимпозицию отдельных анатомических структур, следовательно, прогноз возможного травматического поражения нервов с их помощью является неэффективным (фото 1-2).
В случаях ощущения дискомфорта после установки имплантата, если можно подтвердить, что интраоссальная опора не находиться вблизи канала нерва, алгоритмы лечения являются вариативными. Bagheri и Meyer предлагают проводить мониторинг на протяжении 3-4 месяцев, чтобы увидеть наблюдаются ли улучшения показателей чувствительности, перед тем как направить пациента к микрохирургу. Также авторы утверждают, что при слишком близкой позиции имплантата к нерву, уровень компрессии последнего можно уменьшить незначительным реверсивным движением имплантата. Другие исследователи предлагают эксплантировать интраоссальную конструкцию на протяжении 36 часов и сразу же назначать стероидные препараты, если после оперативного вмешательства у пациента отмечаются признаки нейросенсорных нарушений.
Khawaja and Renton описали четыре клинических случая развития симптомов нарушения чувствительности после установки дентальных имплантатов, при которых интраоссальная конструкция не находилась вблизи нерва. Однако, при эксплантации симптомы нейросенсорных нарушений разрешились у двух из четырех пациентов достаточно быстро. Интересно, что позитивная динамика наблюдалась у пациентов, которым удаление имплантатов проводили на протяжении 18 и 36 часов, а резидуальные симптомы отмечались у пациентов, эксплантация которым проводилась через 3 и 4 дня после оперативного вмешательства.
Renton, Dawood и коллеги предполагают, что период мониторинга за пациентами с подобными симптомами не должен превышать 3 месяцев, поскольку по истечении данного срока риск развития нейронных изменений превышает уровень потенциальной успешности микрохирургического вмешательства. Ziccardi и Steinberg в своей обзорной статье рекомендуют проводить начальный мониторинг на протяжении 1 месяца, и, если симптоматика улучшается – продолжать наблюдаться за пациентом. Если же симптоматика не улучшается или же усугубляется, необходимо направить больного к микрохирургу. Результаты исследований указывают на то, что пациенты, прооперированные по причине нейросенсорных нарушений через 6-8 месяцев после имплантации, характеризуются таким же уровнем успешности, как и пациенты, прооперированы в более короткий период после ятрогенного вмешательства. По мнению авторов, более ранее вмешательство возможно и является более эффективным, однако доказательных данных для подтверждения этого предположения пока что нет. Кроме того, выполнение микрохирургической операции в случаях лишь незначительных нейросенсорных изменений не показано, поскольку риск от самого вмешательства в таких случаях превышает прогнозированный уровень успешности. Существует также принцип 12-недельного ожидания – в среднем именно столько времени надо врачу, чтобы определиться в необходимости направления пациента на микрохирургическую операцию.
Логично, что в случаях наличия у пациентов острой боли ждать 12 недель необязательно. Перед аргументацией тех или иных подходов к лечению врач должен объективно сопоставить данные рентгенологического контроля и клинические симптомы, после чего учесть все возможны медико-правовые аспекты нарушений.
Хирургическое восстановления поврежденного тройничного нерва
Существуют конкретные причины, которые аргументируют необходимость микрохирургического восстановления повреждённого тройничного нерва, и контрактные факторы, которые определяют прогноз данной манипуляции. Ziccardi и Zuniga сформулировали следующий список причин, которые обосновывают направление пациента к микрохирургу: нарушение чувствительности, которое персистирует на протяжении более чем 3 месяцев и нарушает нормальную жизненную активность пациента, подтверждение факта пересечения нерва, отсутствие улучшений признаков гипостезии, развитие болевых ощущений после имплантации. После выполнения микрохирургической коррекции на успешность таковой влияет ряд факторов: время ожидания после имплантации, тип и объем поражения, степень васкуляризации области поражения, опыт хирурга, метод забора и подготовки трансплантата, наличие натяжения в области восстановления, возраст и общее состояние здоровья пациента.
По сути, микрохирургическое восстановление ветвей язычного и нижнего альвеолярного нервов возможно. Однако уровень успешности подобных манипуляций является весьма вариативным – в среднем исследователи указывают лишь на 50-59,4% эффективность такого лечения, и лишь в двух исследованиях результаты вмешательства достигали уровней 81,7% и 63,1%. Во всех проведённых исследованиях число субъектов является довольно незначительным, поэтому сравнивать конечные результаты таковых методологически невозможно. Тем не менее, 50-60% пациентов после микрохирургической коррекции демонстрируют признаки улучшения неврологических нарушений. Ziccardi and Zuniga предупреждают, что пациенты с тяжелыми нейросенсорными поражениями должны быть проинформированы о том, что полноценная их реабилитация фактически является невозможной. Также многие исследователи указывают на то, что эффективность микрохирургических процедур в случаях терапии анестезии, дизестезии и спонтанных болевых ощущений является преувеличенной. Если резюмировать, то микрохирургическая коррекция может помочь отдельными пациентам, но уровень прогнозированности результатов подобного лечения является неоднозначным. Таким образом, лучшая терапия нейросенсорных нарушений, связанных с имплантацией – это их профилактика.
Заключение
В клинической практике часто встречается дилемма: если имплантат успешно остеоинтегрирован, но вызывает умеренную парестезию без боли, что с ним делать? Ведь эксплантация не всегда может способствовать разрешению симптомов, а ретенция имплантата в кости при фактическом поражение нерва может спровоцировать развитие невромы. Последняя формируется в результате чрезмерного заживления области поврежденного нерва и гиперплазии смежных тканей, и очень часто требует последующего хирургического удаления. Решение о выборе возможного метода лечения должно приниматься вместе с пациентом после тщательной дискуссии всех возможных вариантов, и перед началом реабилитации пациент официально должен подтвердить свое согласие посредством заполнения специальной письменной формы.
Авторы: Gary Greenstein, DDS, MS Joseph R. Carpentieri, DDS John Cavallaro, DDS
Источник статьи: https://stomatologclub.ru/stati/implantologiya-14/porazhenie-nerva-vo-vremya-implantacii-diagnostika-lechenie-profilaktika-2895/
Диагностика невралгии
Дифференциальной диагностикой занимается невролог. Диагностика невралгии начинается с неврологического осмотра пациента с типичными жалобами для этого заболевания. Перечисленные причины невралгий требуют более полного обследования для выявления или исключения основного заболевания.
В отдельных случаях может потребоваться дополнительное инструментальное обследование (электронейрография), если причина появления невралгии была травма в проекции нерва. Может потребоваться проведение МРТ позвоночника или какого либо из нервных сплетений в случае какого-либо объёмного воздействия на нервные структуры, как это бывает при грыже или протрузии межпозвонкового диска или опухолях мягких тканей.