Страх перед болью всегда заставляет человека искать варианты избежать этого ощущения. Причем речь идет не только о ситуациях, когда требуется серьезное и длительное оперативное вмешательство, но и при таких процедурах, как лапароскопия, лечение зубов и т.д. В этих случаях часто применяется местная анестезия. Однако у пациентов существует немало опасений и предубеждений на этот счет. О том, что именно собой представляет такое обезболивание и почему оно лучше общего наркоза, АиФ.ru рассказала врач-анестезиолог Софья Галиб.
Статья по теме От удара дубинкой до яда кураре. Как развивалась наука обезболивания
Разнообразие вариантов
Многие привыкли называть «местной анестезией» только укол у стоматолога. Однако, это понятие намного шире. В зубоврачебном кабинете применяют инфильтрационную анестезию — т.к. площадь воздействия там небольшая. Если же надо «заморозить» крупный участок тела — используют регионарную анестезию (спинальную, эпидуральную и отдельного нервного пучка), которая способствует обезболиванию достаточно крупного участка тела.
Еще существуют так называемые блокады — когда при хронических длительных болях на время снимают ощущения в каком-то конкретном участке или нервном пучке. Такой вариант применяется, например, при невралгии. Это, как правило, вынужденная мера, потому что при таких проблемах большую часть времени люди спасаются нестероидными противовоспалительными препаратами, которые либо плохо действуют, либо не действуют вообще и вызывают побочные эффекты (при длительном применении) на желудочно-кишечный тракт. Однако стоит понимать, что такой вариант оказывает временное воздействие. Да, оно будет чуть более затяжным по времени — на несколько часов, а то и на сутки. Но после без должного лечения боль вернется снова.
А в целом регионарная анестезия предпочтительнее общей, т.к. позволяет избегать использования наркотических препаратов, а значит — мягко выходить из наркоза. В этом случае человек не будет галлюцинировать, а также уменьшается риск осложнений, как, например, развития тошноты.
Под наркозом. Четыре важных правила общей анестезии для пациента Подробнее
Операции под местной анестезией
Благодаря стремительному развитию анестезиологии и хирургических технологий многие операции под местной анестезией стали совершенно безболезненными. В качестве примера можно взять лазерное удаление новообразований кожи, а также более деликатные и сложные манипуляции — отопластику, интимную пластику и липосакцию. Отсутствие необходимости в общем наркозе значительно упрощает период восстановления и делает омоложение и моделирование внешности безболезненным, доступным и максимально комфортным.
Узнать больше об анестезиологических приемах и препаратах, используемых в косметологии и пластической хирургии, вы сможете во время консультации специалиста клиники SOHO CLINIC.
Вопрос дозы
Одной из основных проблем в любом виде обезболивания является точный расчет дозы. При оперативных вмешательствах используются формулы, в которых учитывается рост и вес пациента. Работа анестезиолога в данном случае сродни ювелирной — ведь врач должен оценить параметры больного, выбрать препарат, понять, каким болевым порогом пациент обладает. Также приходится рассчитывать, на каком уровне надо будет уколоть, какие сегменты тела надо будет обезболить и т.д. Если речь идет о регионарной анестезии, то местный анестетик влияет на чувствительную и двигательную активность того или иного участка тела, т.е. существует определенный риск, что после анестезии могут тяжелеть руки и ноги, человек может даже перестать их чувствовать. В зависимости от того, какой препарат используется, эффект может быть длительным или наоборот, кратковременным.
Особое внимание уделяется расчету дозировки при родах. Ведь тут важно и помочь женщине перенести схватки, и в то же время — не загасить их. Если перестараться, они очень легко останавливаются, а это плачевный результат. Кстати, за рубежом обезболивание в родах практикуется крайне активно, но при этом у них очень хорошо развита методика родовспоможения при помощи щипцов. Поэтому они за схватки не переживают.
Что касается расчета препарата у стоматолога, здесь используются средние показатели. И есть понятие максимально допустимой дозы, которую нельзя превышать. Но в случае с практикой зубных врачей перескочить этот порог очень сложно, т.к. избыток средства просто начнет вытекать из места прокола, а внутрь не попадет.
Статья по теме
Советы врача-анестезиолога: Какой наркоз безопасней?
Противопоказания к общей анестезии
Противопоказания к анестезии в стоматологии при использовании общего наркоза:
- серьезные сердечные патологии,
- бронхиальная астма,
- нарушения эндокринной системы,
- гормонозависимые заболевания,
- пневмония,
- катар верхних дыхательных путей,
- затрудненное носовое дыхание,
- острые заболевания печени,
- острые инфекционные поражения,
- беременность,
- алкогольное и наркотическое опьянение,
- полный желудок.
С осторожностью применяют любой вид обезболивания при хронической сердечной недостаточности, внутрижелудочковой и атриовентрикулярной блокаде сердца, почечной недостаточности, в детском и пожилом возрасте, при воспалительных процессах в месте вмешательства и тяжелом общем состоянии.
French Dental Clinic имеет все необходимые лицензии для использования анестезии в стоматологической практике. Обладая знаниями, полученными в ведущих европейских учебных заведениях, и большим опытом, стоматологи FDC способны провести обезболивание максимально безопасно с оценкой всех противопоказаний к данной процедуре.
Нездоровая реакция
Одно из основных беспокойств людей, которым собираются ставить местную анестезию, — не возникнет ли аллергия? Тут стоит вспомнить — если человек уже лечил зубы у стоматолога, то, скорее всего, у него не проявятся нежелательные реакции. Ведь все препараты стандартные и используются уже не первое десятилетие. Перед каждой операцией анестезиолог тщательно осматривает пациента, собирает анамнез, в личной беседе уточняет, есть ли какие-то хронические заболевания и склонность к аллергии и т.д. Также заранее человеку назначаются антигистаминные препараты, чтобы снизить риск развития проблемы в процессе и уменьшить интенсивность аллергических проявлений, если они все же будут. Сегодня нередко проводят и тест — разводят препарат в 100 раз, вводят тонкой иглой под кожу и наблюдают за реакцией. При этом стоит понимать, что от развития анафилактического шока даже при такой тщательной подготовке не застрахован никто, поэтому в операционной всегда на всякий случай есть набор средств, позволяющих снять это грозное осложнение и спасти человеку жизнь.
Отек, шок… Как оказать первую помощь при аллергии у ребенка Подробнее
Местная анестезия препараты
Как правило, в косметологии используются специальные препараты местной анестезии. Для аппликационного метода применяется крем ЭМЛА на основе прилокаина и лидокаина, препараты с тетракаином, бензокаином. Для инфильтрационной и проводниковой анестезии применяется ультракаин (раствор лидокаина с адреналином), тримекаин, бупивакаин. Все современные анестетики обладают высокой эффективностью, хорошо переносятся и не приводят к развитию аллергических реакций при отсутствии сенсибилизации.
Пациент должен быть спокоен
Местная анестезия считается более мягкой и безопасной, чем общая — потому что она ненаркотическая. Однако нередко приходится сочетать анестетики со снотворным. И связано это, в первую очередь, с повышенной тревожностью пациентов. Так, например, при проведении простой лапароскопии врачу нужен хороший обзор внутри брюшной полости. Хирург проводит камеру через разрезы на брюшине — чтобы там увидеть все повреждения, ему требуется, чтобы живот, образно говоря, был надут как шарик. В этом случае применяют сочетанную анестезию, когда человек расслаблен и спит за счет одних препаратов, а обезболивается за счет спинальной или эпидуральной анестезии.
Нередко, например, при проведении спинальной анестезии люди боятся, что станут инвалидами и не смогут ходить — они почему-то твердо уверены, что врач обязательно дернет рукой или ошибется, и тогда пациент окажется обездвиженным. На самом деле, в процессе введения анестетика врач даже не касается спинного мозга — препарат вводится в ликвор.
Еще один страх многих — препарат не подействует. В этом случае приходится вводить дополнительно успокоительное средство внутривенно, по необходимости добавлять дозы тех или иных препаратов. А еще есть такая проблема, как внутреннее убеждение. Если человек уже чувствует боль, бывает, что ее уже не снять ничем, настолько силен его психоэмоциональный настрой.
В общем и целом регионарная анестезия сегодня — наиболее предпочтительный вариант обезболивания, который более безопасен для человека. Но стоит помнить, что перед вмешательством анестезиолог обязан рассказать обо всех имеющихся видах обезболивания и процедуре их выполнения, а пациент — принять решение, на чем все же остановиться.
Виды местной анестезии
Если вы готовитесь к омоложению методами аппаратной или инъекционной косметологии, вам не обязательно знать обо всех тонкостях работы анестезиолога. Общих представлений о видах и принципах местной анестезии достаточно, чтобы избавиться от ненужных сомнений и лишних тревог.
Сегодня в эстетической медицине используются следующие виды местной анестезии:
- аппликационная, она же поверхностная;
- инфильтрационная, или регионарная;
- проводниковая, или блокады.
1. При аппликационной анестезии передача нервных импульсов блокируется на уровне нервных окончаний. Анестезиологический раствор (гель, мазь, крем или спрей) наносят на поверхность слизистой или кожи, что вызывает временную блокировку нервных окончаний, расположенных на глубине до 3-5 мм. Данная техника активно используется при мезотерапии, лазерном омоложении, при поверхностных пилингах, инъекциях Ботокса или Диспорта, удалении небольших новообразований (папиллом, кондилом).
2. Инфильтрационная местная анестезия требует интрадермальной инъекции анестезиологического раствора. С помощью тончайшей иглы врач вводит в дерму анестетик и блокирует нервные окончания на значительной глубине. Метод применяется при нитевом лифтинге и контурной пластике дермальными филлерами.
После местной анестезии регионарным способом наблюдается незначительная отечность тканей (временная) вследствие инфильтрации дермы анестетиком. По этой причине в косметологии чаще используется аппликационный метод, который обеспечивает надежное обезболивание без каких-либо последствий. Преимуществом регионарной анестезии является глубокий и быстрый эффект — блокада импульсов достигается всего за 3-5 минут.
3. Проводниковая анестезия предполагает прерывание передачи импульса на уровне спинного мозга, нервного ствола или сплетения. Благодаря введению препарата в специальную точку удается полностью обезболить обширную область. При манипуляциях на лице используется блокада ветвей тройничного нерва. Спинномозговая и эпидуральная блокада на уровне поясничного отдела позвоночника применяется в пластической хирургии перед безоперационной липосакцией или интимной пластикой.
Важно понимать, что если проведена местная анестезия, больно не будет. Возможно, вы будете чувствовать тепло, давление или покалывание, однако болевые ощущения исключены. В некоторых случаях используются комбинированные методики местной анестезии (например, мезоанестезия), допускающие появление незначительной боли, но об этом врач обязательно вас предупредит.
Обезболивание и наркоз
Мы считаем абсолютно необходимым, максимально информировать пациентов обо всем, что их ждет во время и после операции. Очень важно, чтобы пациент смог оптимальным образом подготовится к достаточно сложному испытанию — хирургической операции. Ведь не зря говорят — предупрежден, значит вооружен. Многолетний опыт показывает, что только заранее хорошо информированные пациенты переносят операцию легко, быстро поправляются и возвращаются к активной жизни.
Будет ли мне больно во время операции?
Такой вопрос для современной медицины звучит несколько наивно, ведь еще во второй половине XIX века с болью во время хирургической операции было покончено. С тех пор анестезиология (раздел медицинской науки, изучающий различные виды обезболивания и наркоза) проделала колоссальный путь в своем развитии и сегодня располагает всем необходимым, чтобы любая, даже самая сложная и обширная операция прошла для пациента безболезненно, безопасно и комфортно. Однако даже самый осведомленный пациент порой волнуется и задается подобным вопросом: а не будет ли мне больно во время и сразу после операции, когда «отойдет» наркоз? Ответ в этом случае может звучать так: если анестезиолог (специалист по обезболиванию и контролю за состоянием пациента во время операции и в ближайшем послеоперационном периоде) является специалистом высокого класса и выполняет свою работу профессионально, боли во время операции и после окончания действия операционного обезболивания — не будет.
Какие виды обезболивания существуют в современной медицине? При каких операциях используются определенные виды обезболивания?
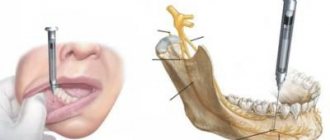
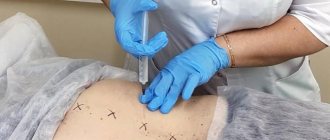
Обезболивание или анестезия может быть общей и местной. При незначительных по объему операциях (в урологии это многие операции на половом члене и органах мошонки, в гинекологии — незначительные по объему вмешательства на половых губах, влагалище, области наружного отверстия уретры и т.д.), как правило, применяетсяместная анестезия. Она заключается во введении с помощью шприца в зону выполняемой операции или в область периферических нервов, контролирующих болевую чувствительность зоны операции, специального вещества, местного анестетика (лидокаин, ксилокаин, маркаин и др.), которое на время выключает болевую чувствительность. Местная анестезия бывает инфильтрационной (введение анестетика непосредственно в зону разреза и операционных манипуляций), проводниковой (введение анестетика в область крупных нервов, которые обеспечивают болевую чувствительность в зоне операции, однако сами находятся вне этой зоны) и комбинированной. Во время операции под местной анестезией пациент находится в сознании, он видит и слышит все, что происходит в операционной, он также может ощущать все прикосновения хирургов (не боль), а иногда и испытывать незначительные болевые ощущения. Общая анестезия или наркоз (под словом наркоз понимается только общая анестезия с выключением сознания и болевой чувствительности на уровне головного мозга, просторечное выражение «общий наркоз» лишено всякого смысла) заключается во временном выключении центральных зон болевой чувствительности и передачи болевых импульсов в головном или спинном мозге. Наркоз бывает внутривенный и интубационный. При внутривенном наркозе в вену пациента вводится препарат, который вызывает выключение центров болевой чувствительности головного мозга и одновременно выключает сознание пациента, сохраняя, как правило, самостоятельное дыхание. Внутривенный наркоз применяется при малых и средних операциях, когда местная анестезия не может обеспечить надлежащего обезболивания. Данный вид наркоза применяется и по желанию пациента, когда он не хотел бы находиться в сознании во время операции, видеть слышать и ощущать все, что происходит в операционной. Интубационный наркоз заключается в предварительном временном выключении на уровне головного мозга центральной болевой чувствительности и сознания пациента, временной парализации мускулатуры с последующей интубацией (введением в трахею дыхательной трубки) и осуществлением искусственной вентиляции легких (искусственное дыхание) с помощью специальной дыхательной аппаратуры на все время операции. Такой вид наркоза применяется при обширных операциях на органах брюшной и грудной полостей, органах таза и забрюшинного пространства (полостные операции). Подобные операции требуют, чтобы мышцы пациента были расслаблены и непроизвольные или произвольные движения не мешали бы хирургу и были бы полностью исключены. Интубационный наркоз может использоваться и в случаях, когда внутривенный наркоз или местная анестезия могут быть недостаточными для обеспечения надлежащего обезболивания и контроля за состоянием пациента во время средних по объему операций, а также по медицинским показаниям, связанным с наличием некоторых заболеваний оперируемого. Особое место среди методов общего обезболивания занимает спинальная (перидуральная) анестезия (рис. 1), которая заключается во введении в спинномозговой канал местных анестетиков различной продолжительности действия (лидокаин, ксилокаин, маркаин и др.), что приводит к временному выключению болевой и тактильной чувствительности, а также двигательной функции ниже места введения.
Рис. 1 Выполнение спинальной анестезии врачом анестезиологом.
Спинальная анестезия, как правило, дополняется так называемой внутривенной седатацией (медикаментозный сон) и пациент во время операции спит. Данный вид анестезии применяется при различных операциях на органах таза и наружных половых органах.
Каковы особенности выхода пациента из различных видов анестезии и ближайшего послеоперационного периода? Что нужно сделать для быстрейшего восстановления и выздоровления пациента после операции?
Очень часто пациенты интересуются, что будет с ними, и как они себя будут чувствовать, когда действие анестезии пройдет? Конечно же, это зависит и от вида применявшегося обезболивания, и от вида и объема операции, а также от общего состояния и индивидуальных особенностей болевой чувствительности пациента. После прекращения действия местной анестезии, после малых операций, пациенты, как правило, испытывают незначительную боль в зоне операционной раны (место операционной травмы не может не болеть). Для снятия этих болей обычно достаточно принять ненаркотический анальгетик (обезболивающее) типа анальгина, ибупрофена или диклофенака (вольтарена). Если действия этих препаратов оказывается не достаточно, применяются более мощные ненаркотические анальгетики — кеторол, трамадол, кетонал и т.п. Обычно послеоперационные боли при малых и средних операциях длятся не более 1 — 2 дней. Если они продолжаются дольше, на это следует обратить внимание лечащего врача. После внутривенного и интубационного наркоза пациенты чувствуют себя как после хорошего и глубокого сна, иногда они помнят причудливые сновидения, изредка испытывают головную боль, отмечают тошноту, в единичных случаях рвоту. После интубационного наркоза ощущается першение и чувство дискомфорта в горле, что связано с нахождением там во время операции дыхательной трубки. Некоторые медикаменты, которые применяются для этих видов наркоза, могут вызвать нарушения дыхания. В связи с этим пациенты находятся в первые часы после операции под пристальным наблюдением медицинского персонала анестезиологической службы (врач анестезиолог, медсестра-анестезистка). Только когда есть абсолютная уверенность в том, что нарушений дыхания быть не может, пациент переводится в обычную палату. После средних по объему, а особенно после больших полостных операций в течение нескольких дней пациента могут беспокоить достаточно интенсивные боли. В этих случаях послеоперационное обезболивание становится важнейшей частью лечения пациента в первые дни после операции. Существует несколько схем послеоперационного обезболивания, которые подбираются строго индивидуально и гарантируют комфортное состояние пациента в первые дни после операции. В раннем послеоперационном периоде после больших полостных операций с целью скорейшего восстановления и выздоровления пациента, следует решить три основные проблемы. Первая проблема — легочная реабилитация. Часто пациенту бывает трудно глубоко дышать и двигаться в постели. Это может привести к застою в легких и даже к послеоперационной пневмонии (воспаление легких). Чтобы избежать этого, пациента укладывают с несколько приподнятым головным концом, ему рекомендуется двигаться в постели и регулярно (каждые 1 — 2 часа) заниматься дыхательной гимнастикой (вдох с сопротивлением с помощью специального спирометра или выдыхание в баночку с водой). Вторая распространенная послеоперационная проблема, связанная с длительным нахождением в положении лежа и отсутствием мышечной активности —застой крови в венах голеней, образование тромбов, которые по венам могут попасть в сердце и далее в легочную артерию (тромбоэмболия) и вызвать внезапную смерть. Чтобы предотвратить это грозное осложнение пациенту дают препараты, снижающие свертываемость крови, а также применяется постоянная компрессия (сжатие) голеней с помощью эластичного бинта или, что значительно лучше, имитирующая естественную мышечную активность, переменная компрессия с помощью манжетки специального прибора. И, наконец, третья важнейшая послеоперационная проблема — реабилитация пищеварительной системы. Известно, что после больших операций, особенно на органах брюшной полости и таза, отмечается временное снижение перистальтики (сократимости) кишечника, которая, как правило, восстанавливается самостоятельно на 2 — 3 сутки после операции. Для ускорения этого процесса пациентам рекомендуется постепенное возвращение к своей обычной диете. В первые сутки после операции дают только пить воду, на вторые сутки разрешают употреблять жидкие питательные продукты (кисели, желе, бульоны), с третьих суток дополняют диету протертыми вареными овощами и рубленым мясом нежирных сортов (молодая говядина). Решению всех трех основных проблем послеоперационного периода способствует ранняя активизация больного. Мы стараемся, чтобы к концу первых суток после обширных полостных операций, пациент сидел в постели или в кресле, а к концу вторых суток встал, самостоятельно умылся и начал ходить по палате. На 3 — 4 сутки после больших полостных операций подавляющее большинство наших пациентов начинает ходить по коридору отделения и готовиться к выписке из стационара.
Почему важно выписаться из стационара как можно раньше?
В больницах, которые достались нам в наследие от советской системы здравоохранения, еще и сегодня послеоперационное ведение больных часто организовано таким образом, что пациенты находятся в стационаре после больших операций от одной до нескольких недель. Многие люди ошибочно полагают, что чем дольше пациент находится в стационаре после операции, тем «полноценнее» он выздоровеет. Исследования, проведенные в ведущих западных странах, показали, что все происходит совсем наоборот. Было доказано, что чем дольше продолжается послеоперационное пребывание пациента в стационаре, тем чаще возникают инфекционные осложнения (нагноение раны), вызванные так называемой госпитальной инфекцией. Стоит заметить, что состояние дел с госпитальной инфекцией в российских стационарах явно оставляет желать лучшего, так что задерживаться в них не стоит. Другой важный аргумент в пользу ранней выписки из стационара лежит в сфере психологии человека и выражается пословицей — дома и стены помогают. В привычных и комфортных домашних условиях — восстановление происходит гораздо быстрее. Необходимым условием ранней выписки из стационара является наличие близких людей, которые могли бы обеспечить пациенту минимально необходимую помощь в домашних условиях. При необходимости к послеоперационным пациентам клиники Андрос медицинский персонал может прибыть на дом.
Важно знать, что в послеоперационном периоде следует сократить или воздерживаться от курения. Это значительно ускорит заживление послеоперационной раны.
УВАЖАЕМЫЕ ПАЦИЕНТЫ! ПОМНИТЕ, ЧТО КВАЛИФИЦИРОВАННОЕ АНЕСТЕЗИОЛОГИЧЕСКОЕ ПОСОБИЕ И ПОЛНОЦЕННАЯ ПОСЛЕОПЕРАЦИОННАЯ РЕАБИЛИТАЦИЯ ЯВЛЯЮТСЯ ВАЖНЕЙШИМИ КОМПОНЕНТАМИ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ. КЛИНИКА АНДРОС ИМЕЕТ В СВОЕМ ШТАТЕ АНЕСТЕЗИОЛОГА ВЫСШЕЙ КВАЛИФИКАЦИИ, СПОСОБНОГО ПРОВЕСТИ НАРКОЗ ЛЮБОЙ СЛОЖНОСТИ И ОБСЕСПЕЧИТЬ ВЫСОКОПРОФЕССИОНАЛЬНОЕ ПОСЛЕОПЕРАЦИООНОЕ ВЕДЕНИЕ И РЕАБИЛИТАЦИЮ ДАЖЕ В САМЫХ СЛОЖНЫХ СЛУЧАЯХ. В КЛИНИКЕ ПРИМЕНЯЮТСЯ НАИБОЛЕЕ ПРОГРЕССИВНЫЕ МЕТОДИКИ ПОСЛЕОПЕРАЦИОННОГО ВЕДЕНИЯ БОЛЬНЫХ, ПРАКТИКУЕТСЯ РАННЯЯ АКТИВИЗАЦИЯ ПАЦИЕНТОВ, БЫСТРАЯ ВЫПИСКА ИЗ СТАЦИОНАРА. В РЕЗУЛЬТАТЕ ПАЦИЕНТЫ ДАЖЕ ПОСЛЕ САМЫХ СЛОЖНЫХ ОПЕРАЦИЙ (РАДИКАЛЬНАЯ ПРОСТАТЭКТОМИЯ ПРИ РАКЕ ПРЕДСТАТЕЛЬНОЙ ЖЕЛЕЗЫ) ВЫПИСЫВАЮТСЯ ИЗ СТАЦИОНАРА НА 4 — 5 СУТКИ И ЧЕРЕЗ 3 — 4 НЕДЕЛИ ПОСЛЕ ОПЕРАЦИИ ВОЗВРАЩАЮТСЯ К АКТИВНОЙ РАБОТЕ.