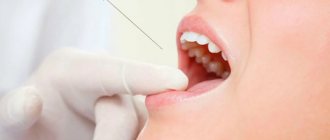
Проводниковая анестезия считается самым эффективным способом обезболивания в стоматологической практике. Суть состоит в блокировке нервных импульсов, которые отвечают непосредственно за болевые синдромы в головном мозге.
После введения анестетика болевой порог сводится к нулю. Это позволяет беспрепятственно провести необходимую операцию. Преимуществами данного метода являются хорошая переносимость и высокая эффективность. Кроме того, после вмешательства болевой синдром продолжает оставаться на минимальном уровне.
Использование в стоматологической практике
Анестетический препарат вводится в область, расположенную на небольшом расстоянии от участка, на котором будет проводиться оперативное вмешательство.
Проводниковый наркоз может проводиться одним из двух способов:
- Центральный. Врач определяет главные стволы нервных окончаний для последующего введения лекарства в один из них.
- Периферический. Анестетик вводится в один из ответвлений главного нерва стволовой системы.
Качественное обезболивание предусматривает доставку раствора до пункта назначения. Речь идет о канале – костном отверстии, через который проходит нервное окончание.
Осложнения при местной анестезии.
В процессе проведения местной анестезии в организм человека (в область введения и в общий кровоток) попадает фармакологический многокомпонентный препарат.
Некоторые из этих компонентов – сосудосуживающие вещества (вазоконстрикторы – катехоламины: эпинефрин, вазопрессин, норадреналин, мезатон) кроме местного воздействия оказывают нежелательные общие эффекты: повышают артериальное давление, уровень сахара в крови, учащают сердечные сокращения. Такие эффекты особенно неблагоприятны для пациентов с ИБС, артериальной гипертензией, сахарным диабетом, феохромоцитомой, глаукомой и др.
Другие составляющие местных анестетиков – стабилизаторы и консерванты могут быть фактором риска у пациентов с аллергологической предрасположенностью (особенно с тяжелой формой проявления гиперчувствительности, например, отек Квинке).
Преимущества
Предпочтительность использования рассматриваемого способа в стоматологии обусловлена следующими достоинствами:
- возможность блокировки чувствительности на большом участке челюсти для поочередного удаления нескольких единиц зубного ряда, вскрытия гнойных абсцессов;
- необходимость использования небольшого количества препарата по сравнению с альтернативными методами обезболивания.
Стоит выделить ряд преимуществ, связанных с минимизацией вероятности осложнений:
- сниженный риск развития нейропатических синдромов;
- отсутствие вероятности проникновения раствора внутрь сосудов;
- повышение качества блокировки чувствительности нервных окончаний;
- высокая эффективность для проведения операций любой сложности.
Показания
Проводниковый наркоз выполняется перед проведением следующих терапевтических мероприятий:
- одновременная экстракция нескольких единиц зубного ряда, расположенных в одной области полости рта;
- удаление зубных корней с воспалительными процессами;
- удаление патологических зубов (например, вросших в десну);
- имплантология (используется для безболезненного вживления импланта);
- оперативное вмешательство на нижних коренных зубах (молярах);
- лечение воспалений в челюстно-лицевом отделе;
- устранение воспаления на слизистых оболочках и мягких тканях;
- лечение сложных кариозных полостей;
- при непереносимости общего наркоза.
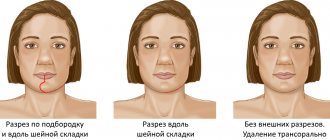
Верхнечелюстное обезболивание
- Небный метод. Позволяет полностью заблокировать чувствительность в области неба, провести любые манипуляции абсолютно безболезненно. Действие анестетика распространяется одновременно на альвеолярный отросток.
- Туберальный. Данная методика используется для проведения операций или экстракции моляров.
- Инфраорбитальный. Целесообразна для проведения лечения клыков, премоляров, резцов.
- Резцовый. Анестезия вводится в область слизистой, расположенной между резцами и клыками.
Нижнечелюстное обезболивание
- Ментальный способ. Проводится для лечения премоляров, резцов, клыков.
- Мандибулярный. Подразумевает блокировку всех единиц зубного ряда со стороны введения препарата.
- Торусальный. Предусматривает введение раствора в валик подвижной челюсти, именуемый торусом. Позволяет заблокировать болевые симптомы в области премоляров, а также моляров.
Есть еще один метод Берше Дубова. Он применяется при челюстно-лицевых оперативных вмешательствах. Обезболивание распространяется на все элементы с одной стороны. Игла может вводиться внутриротовым либо внеротовым способом.
Ограничения
Перед выбором метода обезболивания, важно исключить противопоказания. К ним относятся:
- некоторые операции, проводимые пациентам младше 12 лет;
- нарушение психоэмоционального состояния в выраженной форме;
- кожные заболевания в области проведения вмешательства;
- аллергические реакции на антисептические средства;
- пациенты с врожденной глухонемотой;
- невозможность установки контакта с пациентом.
В чём опасность местной анестезии?
Лечение и протезирование зубов под общим наркозом часто становится источником множества вопросов. Не опасно ли применять наркоз подобным образом? Не скажется ли это на здоровье? Стоят ли пломбы на нескольких зубах искусственно вызванного сна? Ведь каждый из нас слышал о том, что любой общий наркоз не обходится без последствий для человеческого организма. Тем более что местную анестезию вроде бы давно и успешно применяют при лечении зубов. Разумеется, нас приводит в ужас вынужденный «героизм» советских людей, которые лечили зубы и вовсе без какого-либо обезболивания — за исключением разве что удаления, когда применялся препарат, не всегда действующий должным образом. Люди той эпохи не то что общий наркоз — даже местную анестезию могли счесть роскошью. Это, кстати и объясняет «генетический» страх перед зубным врачом даже у детей тех, кто жил в те времена.
Однако сейчас, как нам кажется, практически нет проблем — любая аптечная сеть в Москве предложит препараты местной анестезии на выбор. Достаточно будет всего лишь сделать укол и врач эффективно вылечит зубы безо всякой боли. Разве недостаточно этого? Зачем же применять общий наркоз для лечения зубов? Многие считают, что местная анестезия куда менее безобидна, чем общий наркоз. Однако так ли безвредна пресловутая «заморозка» и действительно ли она никак не действует на наш организм?
Однако, местная анестезия только выглядит безобидно. На деле же, новокаин сочетают с гормоном адреналина — чтобы сузились капилляры, что обеспечивает длительный эффект анестезии. Адреналин, в свою очередь, вызывает учащение сердцебиения, что достаточно нежелательно для тех, кто страдает проблемами кардиологического характера. Как новокаин, так и иные препараты, являющиеся его аналогами, могут стать причиной аллергии. Также местная анестезия может поднять давление или вызвать спазм сосудов. Разумеется, если с сердцем у пациента всё в порядке, равно как и с давлением, местная анестезия ничем такому человеку не грозит. Однако, где же найти при нынешней экологии абсолютно здорового человека?
Если у вас возникла проблема, похожая на описанную в данной статье, обязательно обратитесь к нашим специалистам. Не ставьте диагноз самостоятельно!
Почему стоит позвонить нам сейчас:
- Ответим на все ваши вопросы за 3 минуты
- Бесплатная консультация
- Средний стаж работы врачей – 12 лет
- Удобство расположения клиник
Единый контактный телефон: +7
Записаться на прием
Если же у пациента имеются проблемы в области сердца и давления, то местная анестезия просто противопоказана. И любой сознательный стоматолог, прежде чем применять местную анестезию, обязательно спросит пациента о состоянии его здоровья. И, скорее всего, услышав жалобы на гипертонию или проблемы с сердцем, посоветует вместо «заморозки» общий наркоз, который нанесёт организму гораздо меньше вреда.
Проводниковая анестезия
Проводниковая анестезия: определение, техника проведения, показания, осложнения
Проводниковая анестезия верхней конечности
Что такое проводниковая анестезия
Проводниковая анестезия – это один из видов анастезии, при котором выполняется блокирование нервной передачи в той области тела, где планируется выполнение операции, что проявляется полным обездвиживанием и обезболиванием.
Синонимы проводниковой анестезии: блокада нервов, периферическая анестезия, нервная анестезия, стволовая анестезия, нервная блокада, проводниковый наркоз.
Проводниковая анестезия является одной из разновидностей регионарной анастезии.
Что чувствует пациент во время проводниковой анестезии
В месте проведения проводниковой анестезии пациент может испытывать различные ощущения. В момент прокола иглой – либо небольшой дискомфорт, либо некоторую болезненность, выраженность которой не больше, чем боль, ощущаемая при взятии на анализ крови из вены. В момент введения местного анестетика в обезболиваемой области могут возникать чувства тяжести, распирания, жара. Если при проведении проводниковой анестезии не возникает никаких технических сложностей, то продолжительность неприятных ощущений исчисляется всего лишь несколькими секундами.
При проведении операции проводниковая анестезия гарантирует полное отсутствие боли при ясном сознании пациента. Если же пациент чувствует беспокойство и хочет поспать, то проводниковая анестезия может быть скомбинирована с седацией.
Как работает проводниковая анестезия
Обезболивание при проводниковой анестезии достигается благодаря блокаде нерва или группы нервов, по которым идёт передача болевого импульса от источника боли (места операции) к головному мозгу, обрабатывающему этот сигнал и выдающему его нам уже непосредственно в виде ощущения боли. В зависимости от того, какой именно нерв будет блокирован – анестезия той или иной области тела и наступит.
Как выполняется проводниковая анестезия
Технически проводниковая анестезия представляет собой один или несколько уколов раствора местного анестетика в область, где расположен необходимый для блокады нерв. Для того чтобы регионарная анестезия подействовала, лекарственный препарат должен быть введен в непосредственной близости от нерва — в нескольких долях миллиметра от него. Если местный анестетик будет введен чуть дальше нерва, то анестезия не разовьётся, а пациент при операции будет ощущать боль, что потребует изменения тактики анестезии, в частности, применения другого вида наркоза. В том случае, когда местный анестетик будет введен непосредственно в сам нерв, может развиться такое осложнение анастезии, как нейропатия (см. ниже).
Какие операции можно проводить под проводниковой анестезией
К сожалению, в силу анатомических особенностей организма человека при помощи проводниковой анестезии можно обезболить не любую часть тела. Поэтому примерный перечень основных операций, которые могут быть обезболены при помощи проводниковой анестезии, будет следующим: операции на верхних и нижних конечностях, операции по удалению паховой или бедренной грыжи, некоторые операции на половых органах, операции на щитовидной железе, операции на сонных артериях, стоматологические операции.
Какие бывают осложнения проводниковой анестезии
К наиболее серьёзным осложнениям проводниковой анестезии относятся развитие нейропатии, а также возникновение неблагоприятной реакции на местный анестетик.
Неблагоприятная реакция на местный анестетик проявляется или развитием аллергической реакции, или системной реакцией организма. Системная реакция организма возникает при случайном непреднамеренном введении раствора местного анестетика в кровеносный сосуд, она может проявиться сердечной аритмией, головокружением, слабостью, потерей сознания. Аллергическая реакция на местный анестетик — явление крайне редкое, встречающееся примерно в 1 случае на 50000 анестезий.
Нейропатия – это повреждение или нарушение работы нерва, проявляющееся различными признаками: чувством «ползанья мурашек», онемением, болью или мышечной слабость в анатомической области, анестезию которой проводили. Однако не стоит огорчаться и пугаться проводниковой анестезии. Частота развития нейропатии не такая уж и большая — менее 1% случаев. Кроме того, в большинстве случаев за несколько месяцев (реже в течение года) происходит полное восстановление работоспособности поврежденного нерва. И, что самое главное, развитие новых технологий проводниковой анестезии позволило свести к минимуму вероятность развития данного рода осложнения.
Что делает проводниковую анестезию максимально безопасной
Максимально безопасной и эффективной проводниковую анестезию делает использование при её проведении ультразвука.
Ультразвук помогает выполнять проводниковую анестезию под контролем зрения, а не вслепую, как это было раньше (и иногда ещё встречается на просторах нашей родины). Использование ультразвукового аппарата помогает видеть нерв и иглу, а, следовательно, позволяет ввести местный анестетик в необходимую зону.
Использование ультразвука в проводниковой анестезии позволяют свести к минимуму риск развития нейропатии, случайного внутрисосудистого введения местного анестетика и, что самое главное, значительно повысить успешность выполнения нервного блока, получив, таким образом, стопроцентное качественное обезболивание.
ГБУЗ ЛО «Тосненская клиническая межрайонная больница»
Болезненность во время проведения стоматологических манипуляций воспринимается пациентами как недостаток профессионализма или пренебрежительное, невнимательное отношение врача. Поэтому анестезия в стоматологии считается одним из важнейших этапов лечения, в немалой степени определяющим его суммарную эффективность, а также привлекательность для пациента.
Обезболивание в стоматологии может быть проведено одним из трех методов:
- местная анестезия: аппликационная, инфильтрационная и проводниковая;
- общий наркоз – временное обратимое отключение сознания и всех видов чувствительности;
- потенцированное обезболивание (седация) – сочетание местной анестезии с системным введением наркотического анальгетика или анксиолитика.
Местное обезболивание
Под местной анестезией понимают отключение болевой чувствительности на ограниченном участке за счет блокировки проведения болевого импульса по нервным окончаниям. Препараты действуют исключительно в зоне введения, пациент остается в сознании и полностью контролирует свои действия. Большую часть стоматологических манипуляций можно проводить под местным обезболиванием.
В зависимости от способа введения препарата в ткани способы местной анестезии подразделяется на три вида:
- аппликационная – анестетик наносится на поверхность кожи или слизистой и проникает вглубь за счет диффузии;
- инфильтрационная – обезболивающий препарат послойно пропитывает ткани;
- Проводниковая: центральная и периферическая – депо анестезирующего раствора создается в области прохождения крупного нервного ствола.
Аппликационная анестезия
Методика проведения предельно проста: анестезирующее средство наносят прямо на кожу или слизистую оболочку, не нарушая ее целостности. Препараты для местной аппликационной анестезии в стоматологии выпускают в виде мазей гелей или концентрированных растворов. В первом случае поверхность, которую нужно обезболить, смазывают, во втором – накладывают на нее ватный тампон, смоченный препаратом, или распыляют из пульверизатора.
Концентрированный анестетик за счет диффузии проникает с поверхности кожи вглубь на 2-3 мм, блокируя болевые рецепторы нервных окончаний. Обезболивание наступает приблизительно через 3-5 минут и продолжается до получаса. Анестезирующее вещество практически не всасывается в кровь, поэтому эта методика анестезии считается наиболее безопасной.
Преимущества аппликационной стоматологической анестезии:
- безболезненна при проведении;
- эффект наступает быстро;
- не проявляется резорбтивное действие;
- минимальная выраженность побочных эффектов.
Недостатки:
- малая глубина обезболивания;
- непродолжительность действия;
- невозможность обезболивания глубжележащих тканей.
В каких случаях применяется аппликационная анестезия?
- обезболивание места вкола перед проведением инъекционного обезболивания;
- удаление небольших новообразований на тонкой ножке, располагающихся в пределах кожи или слизистой;
- снятие зубных отложений, пародонтальные аппликации;
- удаление молочных зубов в том случае, если корни уже рассосались, а коронка удерживается на слизистой оболочке;
- дополнительное обезболивание пульпы перед ее удалением.
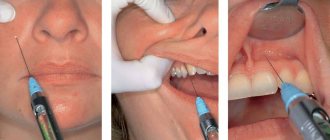
Инфильтрационная анестезия
Этот вид обезболивания относится к инъекционным методикам. Раствор вводят вглубь мягких тканей, пропитывая их. При этом отключаются нервные окончания в зоне введения препарата и все ткани, пропитанные анестетиком обезболиваются.
Преимущества инфильтрационной анестезии:
- хороший контроль зоны обезболивания;
- быстрое наступление анестезии;
- удовлетворительная продолжительность и глубина действия.
Недостатки:
- может потребоваться большое количество анестетика, если зона обезболивания велика;
- деформация мягких тканей за счет введения анестетика и отек в зоне введения.
К инфильтрационным методикам в стоматологии относят следующие виды обезболивания:
- внутрислизистая и подслизистая – обеспечивает обезболивание слизистой оболочки и надкостницы. На верхней челюсти, где костная ткань более пористая, при условии применения современных анестетиков с высокой проникающей способностью может отключиться болевая чувствительность нескольких зубов или челюстной кости;
- поднадкостничная и плексуальная – обычно проводится после подслизистой, так как сама по себе инъекция болезненная, отключает болевую чувствительность костной ткани и зубного нерва (раствор проникает вглубь кости за счет диффузии);
- интралигаментарная – обезболивающий раствор вводится в периодонтальную связку, соединяющую корень зуба с костной лункой. Отключается болевая чувствительность пульпы одного зуба. Основные преимущества этой методики – глубокая локальная анестезия, отсутствие онемения близлежащих тканей, обескровливание пульпы (лучшие условия для эндодонтической обработки канала) и использование крайне малых количеств анестетика –0,1-0,5 мл.
- интрасептальная и внутрикостная анестезия в стоматологии подразумевает введение анестезирующего раствора в пористое губчатое вещество кости. Снаружи оно покрыто плотной кортикальной пластинкой, которую практически невозможно проткнуть обычной иглой. Поэтому для внутрикостной анестезии используют специальные толстые иглы или трепанируют кортикальную пластинку с помощью бора. При внутрикостном введении анестезирующего препарата достигается глубокое обезболивание кости и всех зубов в зоне введения препарата, однако эта методика анестезии достаточно травматична. Ее применение оправдано при проведении стоматологических операций, в тех случаях, когда кость уже обнажена в ходе хирургического вмешательства.
Проводниковая анестезия
В этом случае создается депо обезболивающего препарата в зоне прохождения крупного нервного ствола, при этом отключается проведение болевой чувствительности и обезболивающий эффект наступает во всей зоне его иннервации. Проводниковая анестезия в стоматологии подразумевает использование небольших объемов анестетиков в относительно высоких концентрациях.
Параллельно нервным стволам, в непосредственной близости от них обычно проходят крупные кровеносные и лимфатические сосуды. Врач при введении анестетика руководствуется расположением анатомических ориентиров, но не видит нервы и сосуды непосредственно. Возможность их случайного повреждения не исключена, но при четком соблюдении техники проведения сводится к минимуму.
В зависимости от размера нервного ствола различают центральную проводниковую анестезию и периферическую. В первом случае подразумевается отключение магистральных нервных стволов непосредственно в месте их выхода из полости черепа, во втором – более мелких, вторичных ветвей.
Преимущества проводниковой анестезии:
- длительное и глубокое обезболивание в зоне иннервации ствола;
- требуется относительно небольшое количество анестетика;
- позволяет достичь глубокого обезболивания с помощью относительно малоэффективных анестезирующих препаратов.
Недостатки методики:
- высокий риск травмирования нерва и кровеносных сосудов;
- требует высокого уровня мануальных навыков;
- область обезболивания ограничивается зоной иннервации нервного ствола.
Виды центральной анестезии
Анестезия у круглого отверстия черепа – отключает вторую магистральную ветвь тройничного нерва – верхнечелюстной . При этом отключается болевая чувствительность альвеолярного отростка соответствующей половины верхней челюсти вместе со всеми находящимися в нем зубами и покрывающей его слизистой оболочкой, а также кожа крыла носа и верхней губы и слизистая оболочка дна верхнечелюстной пазухи.
Обезболивание у овального окна – отключает болевую чувствительность половины нижней челюсти с соответствующей стороны вместе с зубами, а также слизистую оболочку щеки, дна полости рта, половины языка, а также кожа подбородка, угла рта и нижней губы.
Центральную анестезию применяют в основном челюстно-лицевые хирурги при проведении объемных вмешательств на кости челюсти.
Периферическая зубная проводниковая анестезия позволяет отключить чувствительность в зоне иннервации одной или нескольких конечных ветвей:
- туберальная анестезия – отключает задние верхние альвеолярные ветви и обезболивает жевательные зубы верхней челюсти;
- небная – обезболивает слизистую твердого неба;
- инфраорбитальная – отключает болевую чувствительность в области резцов и клыков, а также верхней губы;
- резцовая – обезболивает слизистую твердого неба на отрезке от клыка до клыка верхней челюсти.
- торувальная анестезия отключает нижнелуночкавый щечный и язычный нервы, обезболивая все зубы нижней челюсти в одной стороны, слизистую альвеолярного отростка, щеки и языка.
Местные анестетики
Местные анестетики, в зависимости от их химического строения подразделяются на сложные эфиры (новокаин, анестезин) и амиды (лидокаин, мепивастезин, артикаин). Первые – менее токсичны, вторые – более эффективны. Помимо самого анестетика в состав препарата могут быть включены сосудосуживающие вещества и средства, улучшающие проникновения раствора в ткани. Основной критерий выбора местного анестетика – соотношение эффективности и токсичности. С этой точки зрения бесспорным лидером считаются анестетики амидной группы артикаинового ряда: Ультракаин и Убистезин.
Чем обезболивать полость рта пациента при проведении стоматологического вмешательства, решает сам стоматолог. При этом он учитывает не только рабочие характеристики анестетика, но и его стоимость, а также технические возможности. К примеру, врач, владеющие методикой проведения проводниковой анестезии, вполне может добиться хорошего уровня обезболивания с помощью лидокаина, а при недостатке мануальных навыков может не спасти даже самый эффективный артикаин.
Общий наркоз в стоматологии
Общий наркоз – это сложная медицинская манипуляция, подразумевающая использования сильнодействующих фармакологических препаратов, поэтому в стоматологии его применяют не часто. Общий наркоз показан:
- пациентам с психическими нарушениями, если с ними невозможно установить продуктивный контакт;
- при проведении объемных хирургических вмешательств, чаще всего, из области дентальной имплантации;
- тем, кто испытывает иррациональный страх перед стоматологическим вмешательством, который не удалось устранить после работы с психологом и психотерапевтом;
- лечение пульпита и периодонтита у детей младшего возраста.
При проведении общего наркоза требуется госпитализация пациента, по крайней мере, на 1 сутки. Из-за большого количества побочных эффектов и невозможности использования в амбулаторной практике, наркоз в стоматологии применяется все реже и реже, уступая место внутривенной седации.
Потенцированное обезболивание
В этом случае, помимо местного анестетика, пациенту вводят препараты, снижающие тревожность. При этом человек остается в сознании, осознает происходящее, способен выполнять инструкции врача, но не испытывает беспокойства или страха перед вмешательством. Выход из состояния седации занимает около получаса, после чего пациента можно смело отправлять домой.
Поделиться новостью
Осложнения местной анестезии и эндодонтического лечения
Автор: Tara Renton
Перевод: Гаврюшина Анна
Возможный механизм повреждения нерва при местной анестезии
Повреждения нервов вследствие местной анестезии — комплексная проблема. Повреждение нерва может быть физическим (игла, сдавление из-за эпиневрального или периневрального кровоизлияния) или химическим (кровотечение или компоненты местного анестетика). Таким образом, итоговое повреждение нерва может быть комбинацией пери-, эпи- и интраневральной травм, вызывающих последующее кровоизлияние, воспаление и рубцевание, приводящее к демиелинизации (потере нервной оболочки). Проведение местной анестезии может привести к повреждению нервов различными путями. Место повреждения нерва может также иметь значение, как и механизм. Факторы, которые необходимо учитывать, заключаются в том, что только у 1,3–8,6% пациентов возникает ощущение типа «электрический шок» при проведении мандибулярной анестезии, а 57% пациентов, которые страдают от длительной невропатии, не испытывали дискомфорта при инъекции, поэтому это не является специфическим признаком.
Повреждения при мандибулярной анестезии
Нейропатия
Любое повреждение чувствительной нервной ткани может вызвать сочетание анестезии (онемение), парестезии (измененное ощущение, которое не является болезненным), дизестезии (измененное ощущение, которое является неприятным / болезненным) и невропатической боли. Нейропатия в орофациальной области должна восприниматься серьезно, и причина должна быть установлена, поскольку существуют некоторые серьезные условия, которые необходимо устранить, если причина не очевидна. Часто из анамнеза возможно определить ее происхождение. Отсутствие чвствительности должно быть отмечено на лице, чтобы можно было оценивать увеличение или уменьшение нечувствительной зоны. Любой пациент с расширяющейся областью парестезии, для которой не установлена причина, должен быть направлен к специалисту. Среди прочего, парестезия может быть результатом травмы, повреждения нерва, хирургического вмешательства, инфекций и длительных реакций на местную анестезию, вирусов, злокачественных новообразований или серьезных заболеваний. Если есть подозрение на стоматологическую причину, пациентам требуется повторное обследование, тщательное документирование и последующее наблюдение.
Односторонняя парестезия и паралич лицевого нерва могут происходить при проведении проводниковой анестезии в неправильном направлении, когда местный раствор анестетика депонируется в околоушной железе. Обычно это происходит, когда глубина проникновения длинной иглы ориентировочно составляет половину ее длины. Скорее всего, это происходит, когда ветвь нижней челюсти расширяется в боковом направлении, что затрудняет оператору «ощущение кости». Односторонний паралич лицевых мышц обратим. Он проходит в течение нескольких часов. Пациента следует успокоить и защитить его глаза, пока не восстановится рефлекс мигания, поскольку роговичный рефлекс часто нарушается.
Неврологические повреждения от нелеченных периапикальных инфекций
В эндодонтической практике нередко встречаются пациенты с апикальным периодонтитом эндодонтического происхождения, приводящим к нарушению чувствительности нижнего альвеолярного или подбородочного нерва. Он неизменно проходит на фоне уменьшения воспаления и местного отека. Ряд авторов рассмотрели и задокументировали клинические случаи неврологического расстройства с парестезией и гипестезией подбородочного нерва, возникающего как следствие апикального периодонтита второго премоляра и второго моляра нижней челюсти.
Паралич двигательного нерва в результате эндодонтического лечения
Имеются сообщения о дефиците д