Вряд ли найдется такой человек, который в своей жизни хоть раз не болел тонзиллитом. Возбудителями тонзиллита являются стафилококки, стрептококки и пневмококки. Различают острый тонзиллит и хронический тонзиллит.
Острый тонзиллит (или ангина) — инфекционное заболевание, которое поражает небные миндалины, а также языковую, гортанную и носоглоточную миндалины.
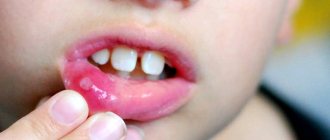
При остром тонзиллите болит горло, тяжело глотать, повышается температура тела, появляются общая слабость, озноб, ломота суставов, головная боль. При правильном лечении и соблюдении предписаний врача–оториноларинголога болезнь лечится через 5-7 дней.
1
Диагностика хронического тонзиллита в МедикСити
2 Диагностика хронического тонзиллита в МедикСити
3 Диагностика хронического тонзиллита в МедикСити
Хронический тонзиллит — общее инфекционное заболевание, при котором очаговая инфекция находится в нёбных миндалинах. Формирование хронического воспалительного очага в миндалинах происходит по причине длительного воздействия микробов на лимфоидную ткань миндалин.
Хронический тонзиллит характеризуется периодическими обострениями — ангинами, но встречается и безангинная форма заболевания.
Что такое хронический тонзиллит
Ротоглотка человека имеет специальные структурыー миндалины, они защищают организм от патогенных микроорганизмов. В детском возрасте эти структуры поддаются колоссальной нагрузке, ведь каждый день ребенок контактирует с новыми, еще не знакомыми ему микробами.
Когда на поверхности миндалин на задней стенке глотки, “поселяются” бактерии, а иммунитет не справляется с ними, развивается воспаление ー тонзиллит. Если это воспаление сохраняется длительно, острый тонзиллит (ангина) переходит в хронический воспалительный процесс.
Миндалины при хроническом тонзиллите не выполняют свои функции, а наоборот ー становятся источником заразы. Это приводит к осложнениям инфекционного и аутоиммунного характера.
Предпосылки для развития тонзиллита
Небные миндалины, носоглоточная миндалина, язычная и трубные миндалины образуют защитное кольцо (лимфоэпителиальное кольцо Пирогова) — мощный барьер на пути поступающих в организм воздуха и пищи. Миндалины выполняют огромную работу — распознают в воздухе и пище опасные вирусы и бактерии и запускают иммунную реакцию.
При рассмотрении миндалины на ее поверхности можно увидеть углубления и отверстия с узкими извилистыми и глубокими ходами (т.н. лакуны миндалин).
| 1 — крипта (лакуна);2 — лимфоидные фолликулы;3 — соединительнотканная капсула; 4 — устье лакуны (крипты). | |
Существование глубоких лакун создает предпосылки для развития хронического воспаления миндалин. В лакунах оседают остатки пищи, погибшие иммунные клетки и др., которые являются прекрасной питательной средой для размножения патогенных микроорганизмов.
Симптомы хронического тонзиллита
Тонзиллит сопровождается местными симптомами непосредственно в горле, и общими ー со стороны других органов и систем.
Хронический тонзиллит характеризуется неоднократным повторением ангин.
Основные симптомы:
- боль и дискомфорт в горле, ребенку больно глотать твердую пищу;
- увеличение и болезненность шейных лимфоузлов;
- повышение температуры тела до 37-38 градусов;
- неприятный запах изо рта;
- признаки интоксикации – лихорадка, головная боль, слабость;
- боль в животе, тошнота и рвота;
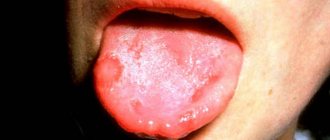
- при осмотре покраснение зева, видны миндалины, возможно с белым налетом (в норме миндалины не выступают из-за небных дужек, их не видно).
Инфекционный процесс не ограничивается только горлом, вслед за симптомами тонзиллита появляются насморк, охриплость голоса, кашель. Возможно развитие конъюнктивита, отита, менингита.
Причины хронического тонзиллита
Тонзиллит
– инфекционное заболевание. Среди возбудителей, которые могут вызвать тонзиллит, выделяют:
- бактерии (стрептококки, стафилококки, дифтерийная палочка и т.д.);
- ОРВИ (вирусы гриппа, парагриппа, аденовирусы);
- герпес-вирусы (цитомегаловирус, вирус Эпштейн-Барра);
- вирус кори;
- дрожжевые грибы (кандида).
В роли провоцирующих факторов выступают переохлаждение, употребление холодных продуктов, контакты с болеющими людьми, стрессы, нерациональное питание. Кандидозный тонзиллит может свидетельствовать об иммунодефиците.
Университет
В настоящее время широкое распространение получили методы экспресс-диагностики стрептококкового антигена в мазках с поверхности миндалин и/или задней стенки глотки (Streptatest, STREP-A-CHECK-1, Binax-Strep A), которые позволяют получать результат уже через 15–20 минут. Однако несмотря на высокую специфичность (95–100 %), они характеризуются более низкой чувствительностью (60–80 %), чем культуральное исследование.
Однако ни культуральное исследование, ни экспресс-тесты не позволяют дифференцировать больных с ОТФ стрептококковой этиологии от бессимптомных носителей БГСА с интеркуррентной вирусной инфекцией.
В соответствии с рекомендациями ESCMID (Европейского общества по клинической микробиологии и инфекционным заболеваниям) 2012 года культуральное исследование мазка на БГСА не рекомендуется как рутинное у всех пациентов с острой болью в горле. При высокой вероятности БГСА на основании оценки по клиническим шкалам следует по возможности провести экспресс-диагностику, в случае отрицательного результата экспресс-теста бактериологическое исследование не проводится.
IDSA (Американское общество специалистов по инфекционным болезням) рекомендует более широкое использование экспресс-теста и (или) культурального исследования мазка с задней стенки глотки, поскольку клинические симптомы не считаются надежными критериями при дифференциальной диагностике ОТФ, вызванного вирусами и БГСА, кроме случаев, когда выражены симптомы вирусной инфекции (насморк, кашель, осиплость голоса и/или язвенные поражения слизистой оболочки полости рта).
У детей и подростков отрицательные результаты экспресс-теста должны быть подтверждены культуральным исследованием (у взрослых необязательно в связи с низкой распространенностью БГСА-инфекции и крайне низким риском развития ревматической лихорадки в последующем). При положительном экспресс-тесте культуральное исследование нецелесообразно. У детей младше 3 лет классические стрептококковые ОТФ практически не встречаются, а обследование на БГСА в этой возрастной группе показано только, если она диагностирована у брата или сестры.
Лабораторные данные также не всегда позволяют отличить бактериальную инфекцию от вирусной. Маркерами бактериальной инфекции можно считать лейкоцитоз более 15 х 109/л, нейтрофилез более 10 х 109/л и/или палочкоядерных форм более 10 % или более 1,5 х 109/л, СРБ более 70 мг/л. Более низкие цифры или значительное повышение только одного из этих показателей нередко встречаются при вирусных инфекциях. Так у 1/3 детей с тонзиллитами, вызванными аденовирусами и вирусом Эпштейна — Барр, лейкоцитоз превышает 15 х 109/л, а СРБ 60 мг/л. С другой стороны, низкие цифры маркеров не обязательно позволяют исключить бактериальную инфекцию. Таким образом, лабораторные маркеры воспаления не всегда помогают в диагностике стрептококковой инфекции, их диагностическая ценность ниже, чем у катаральных симптомов, и рутинное исследование биохимического анализа крови при ОТФ не рекомендуется.
Серологическая диагностика БГСА-инфекции получила широкое распространение. Чаще всего в общеклинических лабораториях она ограничивается определением титра антител к стрептолизину О (АСЛ-О). Истинные БГСА-инфекции всегда вызывают специфический иммунный ответ — нарастание титра АСЛ-О. Определение АСЛ-О в венозной крови является высоко чувствительной и специфичной (около 80 %) реакцией, определение АСЛ-О в капиллярной крови значительно менее достоверно.
Синтез антител вообще и АСЛ-О в частности зависит от индивидуальных особенностей иммунного ответа: у одних он выраженный и длительный, у других замедленный. Синтез антител стартует через 1–2 недели от начала стрептококковой инфекции, но даже спустя 8 недель после перенесенного БГСА-тонзиллофарингита титр АСЛ-О может не достигать максимума. АСЛ-О способен сохраняться на очень высоком уровне до года.
Величина АСЛ-О в острый период не дает никакого представления о риске развития иммунных осложнений и не зависит от тяжести болезни. С другой стороны, если у больного уже в первые трое суток от начала тонзиллофарингита АСЛ-О повышен, это исключает острую стрептококковую инфекцию и говорит о том, что пациент перенес ее в сроки от 2 недель до 6–12 месяцев до обследования или страдает хроническим тонзиллитом. Иммунные осложнения (гломерулонефрит, ОРЛ) развиваются спустя 3–8 недель после БГСА-инфекции; если они не возникли в эти сроки, то вряд ли можно предполагать их развитие в дальнейшем (даже несмотря на повышенный уровень АСЛ-О).
Нужно четко понимать, что АСЛ-О представляют собой антитела распознавания антигена, а не его элиминации, и не лечить пациента антибиотиками, добиваясь нормализации этого показателя. Иммунный процесс имеет определенную стадийность, которая развивается, несмотря на гибель патогена. Лечить нужно инфекцию, а не повышенный уровень АСЛ-О! Определение титра АСЛ-О рекомендовано лишь в кардиоревматологии, нефрологии для доказательства стрептококковой этиологии поражения сердца и почек.
Для диагностики стрептококковой этиологии ОТФ определение уровня антител не используется, диагноз верифицируется культуральными методами. Этот тест может использоваться для дифференцировки активной инфекции от состояния носительства. (Достаточно подробно значение определения АСЛ-О описал Александр Лавринович в «МВ» от 5 января 2022 года).
Различают ранние и поздние (иммунные) осложнения БГСА-инфекции.
Ранние осложнения представлены шейным лимфаденитом, паратонзиллитом, парафарингитом, заглоточным и перитонзиллярным абсцессами. Этиология этих осложнений связана с сочетанной флорой (БГСА и анаэробы), проникающей в паратонзиллярную клетчатку и лимфоузлы из глубины лакун при тяжелом тонзиллите или вследствие травмы, например при обработке, тушировании миндалин. При этом у больного, несмотря на проводимое лечение, сохраняется лихорадка, боли при глотании, поворотах головы, открывании рта. При осмотре выявляются асимметрия зева, выбухание стенки глотки.
Иммунные осложнения БГСА-инфекции, к которым относятся постстрептококковый острый гломерулонефрит и острая ревматическая лихорадка, хорошо известны клиницистам. Последнее заболевание развивается у 0,3 % больных с нелеченным БГСА-тонзиллитом, из них у 40 % формируется хроническая ревматическая болезнь сердца. Адекватная АБТ на 80 % снижает риск развития острой ревматической лихорадки (ОРЛ), на 85 % — паратонзиллярного абсцесса.
Так называемые ревматогенные штаммы БГСА обладают рядом определенных свойств. Особое значение имеет М-протеин — типоспецифический антиген, располагающийся в наружном слое клеточной стенки. Антитела к М-протеину перекрестно реагируют с различными тканями организма-хозяина по принципу молекулярной мимикрии как основного патогенетического механизма развития иммунных осложнений БГСА-инфекции. Кроме того, белок М обладает свойствами суперантигена, вызывая поликлональную активацию лимфоцитов и образование низкоаффинных антител, что может привести к нарушению толерантности к собственным тканевым антигенам и развитию аутоагрессии, особенно у генетически предрасположенных больных. Эти свойства отмечены у серотипов М-3, М-5 и М-18.
Иммунопатологические осложнения БГСА-инфекции развиваются в стадии реконвалесценции. Острый гломерулонефрит манифестирует на 7–10-й день болезни, причем адекватная терапия ангины не снижает риска его развития. Клиника ОРЛ появляется через 2–3 недели после купирования симптомов ОТФ, причем лихорадка бывает не более чем у 30 % больных. Однако и в острый период ОТФ выявляются нарушения со стороны внутренних органов. Изменения со стороны сердечно-сосудистой системы характеризуются тахикардией, приглушенностью или ослаблением сердечных тонов.
При нормализации температуры тела тахикардия сменяется брадикардией, глухость сердечных тонов становится еще более выраженной. У 1/3 больных в острой стадии болезни выявляется микрогематурия, исчезающая при купировании синдрома интоксикации. Эти патологические изменения связаны с прямым действием токсинов стрептококка (экзотоксины, стрептокиназа, гиалуронидаза и др.) на органы, не имеют отношения к иммунопатологическим реакциям и не требуют проведения какой-либо противовоспалительной или иммуносупрессивной терапии.
Осложнения при неправильном самолечении и отсутствии лечения тонзиллита
Различают простую форму тонзиллита ー сопровождается только местными симптомами, и токсико-аллергическую (осложненную) ー на первый план выступают проявления интоксикации и нарушения функции всех органов и систем.
Токсико-аллергические проявления свойственны хроническому тонзиллиту стрептококкового происхождения. При этой форме в крови образовываются антитела к стрептококкам, которые также способны атаковать и собственные ткани организма. Наиболее уязвимыми к такой аутоиммунной агрессии являются почки, сердце и суставы. Поэтому хронический тонзиллит приводит к таким осложнениям:
- гломерулонефрит и впоследствии почечная недостаточность;
- эндокардит, миокардит, перикардит;
- ревматизм, ревматоидный артрит, системная красная волчанка.
Поэтому любой тонзиллит должен быть обследован и адекватно пролечен. 3-4 недели после выздоровления необходимо наблюдать за состоянием ребенка. При появлении тревожных симптомов со стороны сердца (боли в груди, учащенное сердцебиение, высокая температура), суставов (боли при движениях, скованность), почек (отеки, боли в пояснице) обратиться за медицинской помощью.
Рекомендации по профилактике тонзиллита
Чтобы предотвратить развитие хронического тонзиллита, необходимо придерживаться таких рекомендаций:
- избегайте переохлаждения ребенка;
- оградите его от общения с заболевшими людьми;
- следите за полноценностью питания ребенка;
- своевременно показывайте ребенка педиатру или детскому ЛОР-врачу при появлении первых симптомов ангины;
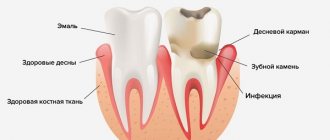
- своевременно посещайте с ним стоматолога для удаления кариозных зубов, которые являются источником размножения бактерий во рту.
Диагностика и лечение тонзиллита
Диагностика хронического тонзиллита делается на основании симптомов и данных осмотра. Для оценки общего состояния ребенка могут быть назначены дополнительные методы обследования:
- общий анализ крови;
- общий анализ мочи;
- рентгенография грудной клетки;
- электрокардиография.
При хроническом тонзиллите у ребенка могут быть выявлены признаки поражения других органов. Поэтому при необходимости детский оториноларинголог может направить его на осмотр к узким специалистам (нефролог, кардиолог, офтальмолог и т.д.).
Хронический тонзиллит подразумевает медикаментозное лечение: полоскания горла, антибактериальные, противовоспалительные препараты и физиопроцедуры.
Если консервативное лечение оказывается неэффективным, ребенку показана тонзиллэктомия (хирургическое удаление миндалин).
Хронический тонзиллит это очаговая инфекция, которую необходимо вывести из организма как можно быстрее, для сохранения здоровья ребёнка.
Лечение ангины
Родителям необходимо понимать, что обращение к врачу является неотъемлемой частью успешно проведенной терапии. Самолечение может принести непоправимый вред детскому здоровью.
Общие рекомендации
Ангина является сильно заразным заболеванием, требующем от болеющего ребенка временной изоляции. Маленькие дети особенно подвержены инфицированию. Передача инфекции при близком контакте возможна уже с первого дня заболевания.
Острый тонзиллит практически всегда сопровождается высокой температурой, родителям необходимо позаботиться о соблюдении ребенком постельного режима. Для ускорения выведения инфекции из организма и предотвращения обезвоживания малышу необходимо давать большое количество чистой воды, компотов, морсов и других жидкостей.
Помимо этого родители должны знать рекомендации по детскому питанию: при ангине следует исключить горячую, грубую, острую, жареную и сильно соленую пищу (для предотвращения раздражения глотки). Детский рацион должен содержать отварные, запеченные блюда или блюда на пару, протертые некислые фрукты и овощи, нежирные бульоны.
Устранение возбудителя болезни
Тактика лечения самого воспаления зависит от разновидности инфекции, вызвавшей поражение небных миндалин. Так, при бактериальной форме ангины ребенку назначаются антибиотики (подбираются с учетом чувствительности определенного возбудителя). При вирусной ангине доктор подбирает противовирусные препараты, при грибковой – противогрибковые средства.
Нередко антибактериальные и противовирусные средства отрицательно сказываются на работе желудочно-кишечного тракта малыша. Для предотвращения диареи, вздутия и других неприятных симптомов, врач может назначить курс пребиотиков и пробиотиков.
Снятие симптомов ангины
Помимо устранения возбудителя заболевания, необходимо направить усилия на снятие неприятных симптомов болезни и улучшение общего самочувствия малыша. При высокой температуре тела ребенку даются жаропонижающие средства. В аптеке можно приобрести средства, сбивающие температуру тела, разных форм применения. Для детей грудного возраста рекомендуется отдавать предпочтение ректальным свечам, в старшем возрасте, как правило, назначаются препараты перорального применения.
Для снятия воспаления и облегчения боли в горле могут использоваться местные спреи, сиропы или леденцы. Подобные препараты воздействуют напрямую на микроорганизмы, вызвавшие заболевание.
Нередко ангина сопровождается сильной отечностью тканей глотки, от чего у малыша возникает нарушение дыхания. В таких случаях врач может назначить прием антигистаминных препаратов. Средства не только помогают справиться с отеками в горле, но и усиливают эффективность жаропонижающих и обезболивающих лекарств.
Выбор средств и их дозировка определяется с учетом возрастных особенностей пациента и степени выраженности проявлений болезни.
Ополаскивания
Хорошо помогают снять воспаление и устранить боль полоскания антисептическими и обезболивающими растворами. Однако такой способ лечения подходит лишь тем детям, которые умеют без помощи взрослых ополаскивать горло, не проглотив раствор внутрь. Маленьким детям рекомендуется заменить полоскания на орошение полости рта. Данный метод лечения позволяет увлажнить полость рта, смыть гнойные и слизистые образования с поверхности гланд вместе с патогенными микроорганизмами.
Физиотерапия
Кроме медикаментозных способов лечения ангины у детей хорошо себя зарекомендовали физиотерапевтические методы:
- ингаляции;
- УВЧ;
- электрофорез;
- фонофорез;
- магнитотерапия;
- лазеротерапия;
- светолечение.