Экзостоз кости или остеохондрома – самая распространенная опухоль скелета. На ее долю приходится порядка 20% всех случаев формирования костных новообразований и практически 40% от числа развития всех доброкачественных опухолей костей. Чаще всего она обнаруживается еще до 20 лет, хотя обычно протекает бессимптомно. Только в отдельных случаях наблюдается возникновение болей и других нарушений. Тем не менее образование нароста на кости обязательно требует получения консультации врача, так как редко, но все же возможна малигнизация или озлокачествление остеохондромы.
Что такое экзостоз кости
Костно-хрящевой экзостоз – доброкачественное костно-хрящевое образование на наружной поверхности кости. Чаще всего оно обнаруживается еще в молодом возрасте до момента окончания роста скелета, в том числе у детей.
Образование остеохондромы провоцирует нарушение протекания естественных процессов рассасывания (резорбции) и образования новой костной ткани (ремоделирования).
Экзостоз представляет собой нарост, образованный губчатой костью и имеющий кортикальный слой (прочную, твердую «оболочку»). Он может расти на ножке или крепиться к кости широким основанием. Снаружи костный нарост покрыт хрящевой тканью, имеющей много общего с суставными хрящами. Ее толщина не превышает 1 см. Верхний слой экзостоза еще называют хрящевой шапочкой.
Остеохондрома является следствием нарушения роста костей в области эпифизарных пластинок, т. е. их смещения из анатомически правильного положения с «выбросом» хрящевой ткани в сторону. Впоследствии она так же, как и метафиз, окостеневает по направлению от основания к вершине, что и приводит к формированию костного экзостоза с хрящевой шапочкой. При этом он продолжает увеличиваться в размерах вплоть до закрытия зон роста, а появляться может абсолютно в любой кости. Костная часть остеохондромы образована из неравномерно распределенных костных балок. Между ними располагается жировая ткань с островками гемопоэза. Костные перегородки формируются за счет энхондральной оссификации хряща. Это обуславливает возможность присутствия в губчатой кости кальцинатов.
Чаще поражаются метафизарные участки длинных трубчатых костей:
- бедренной (30%);
- плечевой (10—20%);
- большеберцовой (15—20%).
Метафизом (иногда шейкой) называют небольшую часть трубчатой кости, которая расположена между ее эпифизом (головкой) и диафизом (телом). В 18—25 лет он перестает нарастать и окостеневает, что свидетельствует о завершении формирования кости.
Таким образом, часто наблюдается суставный экзостоз – образование нароста на верхней (проксимальной) части большеберцовой или нижней (дистальной) части бедренной кости, т. е. новообразование локализуется чуть ниже или чуть выше колена. Поражение плоских костей, т. е. экзостоз ребра, лопатки, костей таза, встречаются менее часто. Еще реже диагностируются остеохондромы костей пальцев рук и ног, ключицы. Наиболее редко наблюдается формирование костных наростов в позвоночнике.
Также костный экзостоз может формироваться на язычной или щечной поверхности челюсти. При этом он может иметь форму гребня, выступа, бугра или приобретать причудливые очертания. В таких случаях больным показана консультация стоматолога.
По нашим данным, остеома встречается у 8 % больных с костными новообразованиями челюстей, чаще у женщин молодого и среднего возраста. Различают периферическую и центральную остеому. Периферическая остеома в виде костного образования округлой, реже неправильной формы соединяется с челюстью узким или довольно широким основанием, приводит к деформации лица.
Центральная остеома, исходящая из эндоста, располагается в глубине челюстной кости, имеет небольшой размер (до 1,5 см), протекает бессимптомно. Возможно, что ее появление в виде очага остеосклероза является реакцией на раздражение при хроническом периодонтальном процессе. По структуре опухолевой ткани различают компактную и губчатую остеому. К остеоме тесно примыкают экзостозы и остеофиты, локализующиеся на альвеолярном отростке челюсти в виде небольших костных выступов. Природа их спорна, большинство авторов не относят их к опухолям. Растут они чрезвычайно медленно, но, вызывая деформацию альвеолярного отростка, препятствуют изготовлению зубного протеза.
Клиническая картина остеомы зависит от ее размера и локализации. Увеличивается она медленно, безболезненно, развивается в различных участках лицевого скелета, выявляется случайно или при обнаружении деформации лица. Функциональные расстройства могут возникнуть при локализации остеомы на верхней челюсти (диплопия, затруднение носового дыхания), на скуловой дуге (ограничение открывания рта). Остеома шиловидного отростка (в виде так называемого мегастилоида) ведет к неприятным ощущениям и боли в позадичелюстной области и соответствующей половине горла. Озлокачествления остеомы не наблюдается.
Рентгенологическая картина остеомы, особенно компактной, характерна. На рентгенограмме она выявляется в виде более плотного, чем кость, с четкими границами образования, выходящего за пределы челюсти при периферической форме. Губчатая остеома на рентгенограмме неоднородна, отмечается чередование участков уплотнения и разрежения. Дифференциальную диагностику, особенно губчатой остеомы, проводят с оссифицирующейся фибромой, хондромой, остеосаркомой. Макроскопически ткань остеомы представляет губчатую или плотную кость.
Микроскопически ткань компактной остеомы напоминает структуру кортикального слоя зрелой кости, но отличается от нее нарушением общего плана строения: каналы остеона (гаверсовы каналы) располагаются беспорядочно, остеоны отличаются причудливой формой. Губчатая остеома представлена переплетом извитых костных балочек различной степени зрелости, заключенных в клеточно-волокнистую ткань.
Лечение остеомы заключается в иссечении в пределах непораженной кости. Операцию применяют по косметическим и функциональным показаниям, а также в случае затруднений при зубном протезировании. При невозможности провести оперативное лечение (нарушение общего состояния больного, труднодоступная локализация остеомы и др.) устанавливают динамическое наблюдение.
Прогноз для жизни благоприятный.
Остеоид-остеома и остеобластома — эти опухоли доброкачественные остеобластические, тесно связаны между собой, хотя имеют некоторые различия в клинических проявлениях. Они встречаются редко, в основном у лиц среднего возраста.
Остеоид-остеома развивается в кортикальном слое челюсти. Располагаясь поверхностно, она вызывает вначале чувство неловкости, затем неинтенсивные боли, больше по ночам, во время приема пищи. Слизистая оболочка над ней становится гиперемированной, при пальпации определяется болезненное выбухание кости небольших размеров (до 1 см). Наличие болевого симптома некоторые авторы связывают со склерозированием окружающей кости. Остеобластома располагается в губчатом веществе, характеризуется большими размерами (более 1—1,5 см), при ней, как правило, отсутствуют болезненные ощущения и гиперемия слизистой оболочки.
При рентгенологическом исследовании остеоид-остеомы выявляется очаг разрежения кости диаметром до 1 см с четкими контурами и окружающей склерозированной костью. Иногда в центре очага определяется уплотнение костного характера. При остеобластоме зона реактивного костеобразования в окружающей ткани отсутствует, очаг разрежения больших размеров, чем при остеоид-остеоме.
Опухоли дифференцируют от неврита, невралгии тройничного нерва, хронического остеомиелита, кистовидных поражений челюстей.
Макроскопически обе опухоли представляют собой мягкотканное образование красного цвета, нередко с участком окостенения в центре, при остеоид-остеоме окружающая костная ткань беловатого цвета за счет склероза.
При гистологическом исследовании обнаруживают клеточную высоковаскуляризированную ткань, состоящую из незрелой кости и остеоида. В некоторых случаях остеобластому трудно отличить от остеосаркомы.
Лечение заключается в удалении опухоли вместе со склерозированными участками окружающей кости. При неполном удалении возможен рецидив.
Прогноз для жизни хороший.
Оссифицирующаяся фиброма (фиброостеома) — эта доброкачественная опухоль встречается только в челюстных костях. Клинически и рентгенологически она протекает идентично с фиброзной дисплазией, отличаясь от последней четкими границами и наличие капсулы. Ранее рассматривалась как очаговая форма фиброзной дисплазии.
Оссифицирующуюся фиброму дифференцируют от десмопластической фибромы, амелобластической фибромы, доброкачественной цементобластомы.
Лечение заключается в удалении опухоли с капсулой.
Прогноз благоприятный, наступает излечение.
Остеосаркома — это высокозлокачественная опухоль, характеризующаяся непосредственным образованием кости или остеоида опухолевыми клетками. Встречается наиболее часто (до 50 %) среди других первичных костных злокачественных новообразований челюстей. Остеосаркома дает даже в начальной стадии гематогенные метастазы в легкие, которые иногда обнаруживают раньше, чем первичную опухоль. В большом проценте случаев поражает мужчин молодого и среднего возраста. Отмечают более частую локализацию в нижней челюсти по сравнению с верхней.
Нередко появлению опухоли предшествует травма. Возникает болезненная ограниченная опухоль на наружной поверхности тела челюсти или альвеолярного отростка. Зубы в пределах опухали выдвигаются, становятся подвижными. Новообразование увеличивается быстро, в течение 1—2 мес, появляется выбухание и со стороны полости рта. Пальпаторно опухоль неподвижна, плотной консистенции, слизистая оболочка над ней растягивается, становится бледной, видна расширенная сосудистая сеть. Интенсивные боли беспокоят по ночам, возникает парестезия соответствующих областей. В поздней стадии заболевания опухоль достигает большого размера. Возможен патологический перелом челюсти. Регионарные лимфатические узлы не увеличиваются. Отмечаются слабость, потеря аппетита.
Рентгенологическая картина остеосаркомы представляет два основных варианта изменений: остеопластический (склеротический) и остеолитический (остеокластический). При остеопластической форме отмечается резко выраженный остеосклероз без видимого разрушения костного вещества. Опухоль выявляют в виде уплотнения кости с нечеткими границами и наличием расходящихся спикул — костных игл, расположенных перпендикулярно к поверхности челюсти («игольчатый периостит»). Остеолитический вариант характеризуется дефектом костной ткани неправильной формы со смазанными неровными контурами. Корковый слой на границе дефекта расщепляется и приподнимается под острым углом в виде шпоры или козырька. Наличие последнего дает возможность дорисовать наружные контуры опухоли. Иногда встречается смешанный вариант.
Диагностика остеосаркомы, особенно в начальной стадии и в случае остеолитического варианта опухоли, представляет затруднения. Дифференцируют ее от воспалительного процесса гигантоклеточной опухоли (литическая форма), саркомы Юинга. Диагноз должен быть подтвержден морфологически. При невозможности получить пунктат для цитологического исследования проводят открытую биопсию.
Макроскопически опухоль при остеопластической ее форме представляет плотную костеподобную ткань беловатого цвета с очагами распада, при остеолитическом варианте — крошащуюся кровоточащую массу. При морфологическом изучении определяется полиморфизм опухолевой ткани, может присутствовать недифференцированная веретеноклеточная ткань.
Лечение остеосаркомы заключается в резекции челюсти с окружающими мягкими тканями. Комбинированное лечение с предоперационным облучением применяют при радиочувствительной опухоли, но часто опухоль резистентна к ионизирующей радиации. Лучевую терапию используют только с паллиативной целью.
Прогноз неблагоприятный, однако лечение больных с ранней стадией опухоли в единичных случаях приводит к выздоровлению.
«Хирургическая стоматология» под редакцией Робустовой Т.Г.
Издание четвертое. Москва «Медицина» 2010
Клинические примеры:
- Амелобластома нижней челюсти
Экзостоз у ребенка
Именно у детей чаще всего впервые диагностируется остеохондрома, что обусловлено ее формированием из клеток присутствующей только до окончания периода роста эпифизарной пластинки, которая примыкает к метафизу. Ее еще называют зоной роста кости, так как она представляет собой гиалиновый хрящ, клетки которого находятся в постоянном миотическом делении. В результате образуются новые хондроциты (клетки хрящевой ткани), формирующие эпифизарную пластинку, а старые смещаются к метафизу и впоследствии замещаются остеобластами (клетками костной ткани).
У младенцев повышает вероятность образования экзостозов нарушение правил профилактики рахита, в частности избыточное употребление препаратов с витамином D.
После завершения полового созревания зоны роста постепенно закрываются и замещаются костной тканью, трансформируясь в тонкую эпифизарную линию. Если в этот период возникают нарушения гормонального фона не исключено сохранение зон роста открытыми, что создает предпосылки для образования остеохондром.
Обычно до 7—8 лет экзостоз кости у ребенка никак не проявляется и дает о себе знать только в период интенсивного роста, т. е. в 8—16 лет, так как так же начинает активно расти. У детей младшего возраста подобные наросты присутствуют в области метафиза непосредственно вблизи эпифизарной пластинки, но впоследствии отдаляются от него и приближаются к диафизу. Поэтому по тому, насколько отдален костный экзостоз у детей от эпифиза, определяют время его образования.
Рост новообразования продолжается до окончания периода роста.
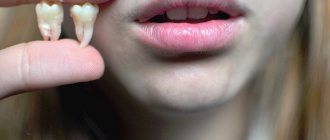
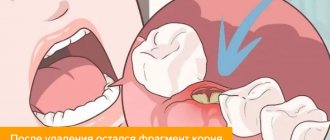
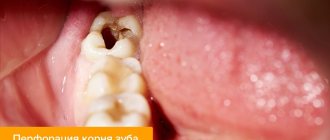
Почему после удаления зуба на десне возникает экзостоз
Причиной появления нароста становится избыточный рост костных тканей. Этот механизм запускается при их повреждении, которое происходит во время экстракции зубных единиц или переломе челюсти. Обычно кости травмируются при сложных операциях по извлечению моляров. После удаления зуба мудрости экзостоз диагностируется чаще других случаев.
Факторы, провоцирующие патологическое разрастание кости:
- наследственная предрасположенность;
- инфекции, воспаление в ротовой полости;
- травмы во время зубочелюстных операций;
- эндокринные нарушения.
После экстракции зуба пациент может чувствовать языком небольшие узелки. Со временем они увеличиваются и доставляют беспокойство.
Виды и стадии развития
Экзостоз может присутствовать только на одной кости, т. е. быть солитарным, или поражать все метафизы костей скелета. Во втором случае говорят о генерализованной форме заболевания, которая чаще встречается у мужчин и в основном носит наследственный характер. Ее еще называют множественной экзостозной хондродисплазией. В таком случае поражается несколько костей или подавляющее большинство из них, но образования имеют разную форму и размеры.
В зависимости от формы и направления роста различают:
- холмовидные;
- линейные;
- шаровидные экзостозы.
Одиночные экзостозы имеют узкое или широкое основание, тогда как множественные обычно представляют собой шаровидные или овальные наросты размером 2—12 см, иногда более.
В своем развитии любая остеохондрома проходит 3 последовательных стадии:
- формирование хрящевого экзостоза, который не определяется при пальпации (прощупывании);
- окостенение и активный рост нароста;
- остановка роста костной части новообразования при сохранении возможности увеличения размеров хрящевой шапочки.
Костные экзостозы уже прощупываются при обследовании и могут приводить к появлению дискомфорта, болей при физической активности и других симптомов.
По характеру развития и клинической картины остеохондромы делятся на следующие виды:
- С нормальной скоростью роста. Костно-хрящевое образование растет медленно, наблюдается соответствие скорости роста хряща и пораженной кости. Такие остеохондромы имеют наиболее благоприятный прогноз, так как после завершения периода роста не склонны продолжать расти и практически никогда не озлокачествляются.
- С высокой скоростью роста. Увеличение размеров нароста происходит за счет разрастания хрящевой ткани и может продолжаться также после завершения формирования скелета из-за сохранения ростковой зоны. В таких случаях показано удаление экзостоза, так как существует достаточно высокий риск малигнизации.
- Озлокачествленный экзостоз имеет самый неблагоприятный прогноз. Чаще всего перерождаются костно-хрящевые новообразования ребер, тазовых костей, лопатки и позвоночника с трансформацией в хондросаркому или остеогенную саркому.
Что такое экзостозы, причины их развития
Экзостозы (или, как их ещё называют, остеофиты) представляют собой костные разрастания верхней челюсти, которые развиваются после сложного удаления единиц или травматического повреждения. На верхней челюсти они локализуются в основном со стороны щёчной поверхности альвеолярного отростка, т. е. той части верхней челюсти, которая несёт на себе зубной ряд. На нижней – со стороны языка в области роста малых коренных зубов, намного реже – в области больших коренных, а также резцов или клыков.
Согласно медицинской статистике, почти у 10% пациентов, у которых частично или полностью отсутствуют зубы, выявляют симметрично расположенные разрастания в области нижних премоляров. Их ещё называют валиками нижней челюсти. Что касается разрастания в области нёбного шва, то он получил название «нёбный торус». Последний нередко обнаруживают у новорождённых: по мере развития малыша увеличивается и экзостоз. Он является аномалией доброкачественной природы и может быть как единичным, так и множественным. Причины его появления:
- Сложная, травматичная экстирпация зубной единицы, после которой хирург не сгладил края лунки;
- Травматические повреждения челюсти (в частности – переломы), после которых повреждённые фрагменты челюсти были неправильно составлены;
- Разрушения большой части кости или надкостницы в процессе сложного удаления зубной единицы.
Если экзостоз появился после травмы, то он находится в её области. Размеры разрастания, как правило, невелики, однако известны случаи, когда их объём был достаточно серьёзным – не меньше яблока.
Причины экзостоза
Еще нет единого мнения о причинах появления экзостозов. Ряд авторов считает, что они имеют опухолевую природу. Но большинство сходится на том, что они являются следствием расстройств процессов энхондрального окостенения, возникающих вследствие дизэмбриогенеза (нарушения эмбрионального развития). Поэтому сегодня основной теорией образования костных экзостозов признано смещение эпифизарной пластинки во время внутриутробного развития плода. Она представляет собой зону роста кости, расположенную непосредственно под эпифизом, и отвечающую за ее удлинение. Поэтому заболевание считается врожденным, а его развитие продолжается в течение всего периода роста.
Повышать риск возникновения остеохондромы способны:
- ионизирующее облучение (в 10% случаев заболевание развивается у больных, перенесших в детстве лучевую терапию);
- нарушения в работе эндокринной системы, прием гормональных препаратов;
- курение и злоупотребление алкоголем родителей.
Также заболевание может носить наследственный характер и передаваться ребенку от одного из родителей. Особенно часто генетически обусловлено множественное поражение костей экзостозами.
Не исключается и приобретенная природа заболевания. Спровоцировать появление новообразований способны:
- травмы костей;
- микротравмы, обусловленные чрезмерной физической активностью, что типично для профессиональных занятий спортом;
- инфекционные заболевания и хронические воспалительные процессы любой локализации (например, пяточная шпора часто развивается на фоне плантарного или подошвенного фасциита);
- патологии надкостницы, дегенеративно-дистрофические заболевания хрящей, болезнь Бехтерева;
- нарушения микроциркуляции в мягких тканях;
- дистрофия мышц;
- ожирение;
- тяжелые формы аллергических заболеваний;
- компрессия конечностей, включая неправильно наложенной гипсовой повязкой или жгутом.
Повышают риск формирования новообразований костей ношение неправильно подобранной одежды и обуви, в частности частое переохлаждение открытых участков тела.
Особенное значение в развитии остеохондромы отводится нарушениям гормонального фона у детей в пубертатный период. Нередко образование экзостозов костей наблюдается на фоне повышенного синтеза половых гормонов у подростков. Это может провоцировать сохранение зон роста открытыми, что впоследствии может стать причиной гигантизма. Также увеличение размеров костно-хрящевых экзостозов может продолжаться после закрытия зон роста у женщин в результате гормональных перестроек.
Причины
Вопрос об этиологии остеохондром до настоящего остается открытым. Ряд авторов не признают опухолевую природу остеохондром, а рассматривают ее как нарушение процесса энхондрального окостенения (как результат дизэмбриогенеза). Многие авторы склоняются к мнению, что появление и развитие остеохондромы связано с врожденной патологией, развитие которой продолжается во всем периоде роста кости (то есть эпифизарная пластинка смещается в процессе формирования костей ребенка еще во время внутриутробного формирования скелета).
К факторам, повышающим риск ее развития, относятся:
- Ионизирующая радиация.
- Сильные ушибы кости и переломы.
- Сбои в эндокринной системе.
- Инфекционные заболевания.
Симптомы
Клиническая картина зависит от формы протекания заболевания, расположения, размера, формы экзостозов, степени их влияния на окружающие ткани. Одиночные новообразования обычно неподвижны, а их рост медленный. Поэтому в большинстве случаев они протекают бессимптомно, боли отсутствуют. Состояние кожных покровов при солитарных экзостозах обычно не изменено.
Но в отдельных случаях наблюдается активный рост и приобретение остеохондромами крупных размеров. Они могут механически сдавливать проходящие вблизи них кровеносные сосуды, нервы, суставы и провоцировать развитие реактивных бурситов и миозитов. Это сопровождается появлением болей разной степени выраженности, отечностью, покраснением тканей, иногда ощущением онемения. Если присутствует экзостоз сустава возможно ограничение амплитуды движений.
Какие будет иметь экзостоз симптомы, во многом зависит от его расположения. При множественных экзостозах нередко первыми признаками заболевания является отставание в росте, вальгусная деформация коленных суставов и косорукость. Также могут наблюдаться переломы ножки остеохондромы.
Экзостоз коленного сустава
Он может быть обусловлен образование нароста на конце большеберцовой кости и или бедренной кости. Экзостоз большеберцовой кости провоцирует выраженную деформацию коленного сустава и легко обнаруживается невооруженным взглядом. При пальпации удается обнаружить под кожей плотное, но безболезненное образование, которое может быть как гладким, так и шероховатым. Достигая больших размеров, он провоцирует боль в колене при ходьбе (особенно часто у женщин, склонных носить обувь на высоком каблуке). При этом экзостоз сустава склонен травмировать прилегающие к нему мягкие ткани, что провоцирует развитие тендинита (воспаление сухожилий) и бурсита (воспаление синовиальной сумки).
Поражение бедренной кости на ранних этапах развития протекает бессимптомно. Но при достижении новообразованием крупных размеров могут возникать боли в бедре и нарушение функции пораженной конечности. Нередко наблюдается множество очагов деформации вплоть до покрытия всей ее поверхности. Поскольку бедренная кость расположена глубоко в мягких тканях, при пальпации обнаружить ее экзостозы сложно.
Классификация
В основе классификации положено несколько признаков. По количественному признаку выделяют солитарную (одиночную) и множественные (генерализованная) формы.
По стадиям формирования остеохондромы:
- Новообразование сформировано из хрящевой ткани, пальпаторно не определяется.
- Окостенение нароста и его увеличение. Костная ткань покрывается хрящом, активный рост продолжается.
- Прекращение роста костной части опухоли, однако рост хрящевой «шапки» опухоли может продолжаться. Определяется при пальпаторном исследовании. При физической активности может проявляться болью и нарушением функции конечностей.
По форме и направлению роста опухоли выделяет холмовидные, линейные и шаровидные экзостозы.
Экзостоз пяточной кости (пяточная шпора)
Это широко известный вид остеохондромы. Нарост может приобретать различную форму, что и определяет особенности возникающих симптомов. При шаровидном или грибовидном новообразовании после достижения им величины в 3—4 см появляются боли при ходьбе, невозможность полностью наступить на стопу. Поскольку нарост находится в зоне, постоянно подвергающейся трению обувью, постепенно кожа в его проекции огрубевает и уплотняется. Характерным признаком является усиление болевого синдрома по утрам и постепенное снижение его выраженности в течение дня. К вечеру нередко наблюдается отечность нижних конечностей.
Экзостоз позвоночника
Поражение может возникать на любом уровне, но чаще страдает грудной отдел. Новообразование располагается в области дужек или отростков позвонков. Оно может расти в сторону позвоночного или спинномозгового канала или же в переднем направлении. Первый вариант более опасен, так как он способен механически сдавливать спинной мозг и отходящие от него нервные корешки. Это провоцирует развитие так называемого корешкового синдрома с резкими сильными болями, отдающими в соответствии с уровнем поражения части тела, нарушения чувствительности и подвижности.
Экзостозы ребер
Образование наростов на ребрах чаще наблюдается при искривлениях позвоночника, которые так же приводят к деформации грудной клетки. Их рост обуславливает фиксацию патологического положения грудной клетки и ограничение жизненного объема легких. В результате могут возникать нарушения дыхательной функции, что провоцирует появление признаков гипоксии (кислородного голодания). В большей степени он нехватки кислорода страдает головной мозг, что может сопровождаться головокружением, головными болями и другими нарушениями. Также чувствительны к изменению газового состава крови сердце, печень, селезенка, а также другие внутренние органы.
Профилактические мероприятия
Контроль за состоянием зубов и ротовой полости позволит уменьшить вероятность появления новообразования.
- Своевременная санация полости рта. Посещение стоматолога для профилактического осмотра и проведения профгигиены дважды в год позволит предупредить разрастание кариеса, появление дефектов пломб и образование зубного камня, приводящих к травмированию десны и появлению эпулиса.
- Предупреждение травмирования десны. Если систематическое травмирование мягких тканей происходит в результате плохо подогнанных ортопедических или ортодонтических конструкций, обратитесь с этой проблемой к лечащему врачу. Он проведет подгонку коронок или протезов.
Если соблюдать эти профилактические меры, прогноз благоприятный, рецидив эпулиса не наступает.
Надеемся, наша статья об эпулисах будет носить для вас исключительно информационный характер. А если вы хотите успокоить десны, сделать их крепкими и сильными, попробуйте ополаскиватель уникальный двухкомпонентный ополаскиватель для полости рта АСЕПТА АКТИВ.
Это единственный ополаскиватель с комбинацией «хлоргексидин + бензидамин» для лечения воспалительных заболеваний пародонта. Средство оказывает комбинированное действие: противомикробное, противовоспалительное и обезболивающее. Мгновенный анестезирующий эффект позволяет быстро уменьшить болевые ощущения.
Экзостоз плечевой кости
Плечевая кость – одна из самых распространенных локализаций остеохондромы. При ее образовании могут наблюдаться:
- тупые боли в области плеча, возникающие в момент совершения движения рукой с большой амплитудой;
- ощущение скованности движений, присутствующее в основном по утрам, пока не удастся размяться;
- ограничение подвижности верхней конечности в плече;
- дистрофия мышц плеча и предплечья, что в сложных случаях можно заметить невооруженным глазом.
Осложнения
Хрящевой экзостоз у детей опасен отрицательным влиянием на состояние зон роста, в результате чего может наблюдаться укорочение голени, бедра, предплечья, плеча и т. д. Это же может становиться причиной искривления рук и ног, повышать риск переломов и вызывать инвалидизацию.
Пациенты с тяжелой формой течения заболевания чувствуют себя неполноценными, что негативно сказывается на их психическом и эмоциональном состоянии.
Самым опасным осложнением остеохондромы является ее малигнизация, т. е. преобразование в злокачественную опухоль – хондросаркому. Наиболее высокий риск озлокачествления при множественных экзостозах. При этом чаще малигнизации подвергаются наросты, локализованные в тазовых костях. Реже в злокачественные новообразования превращаются экзостозы ребер, лопатки, позвоночника. Одиночные остеохондромы преобразуются в злокачественную опухоль не более чем в 1% случаев.
Атипичный рост может наблюдаться в любой части экзостоза: хрящевой шапке, у основания или в средней части.
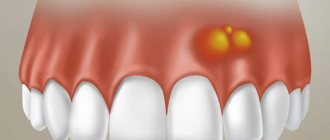
Причины формирования шишек на деснах
Чтобы выяснить, почему на десне появилась шишка, нужно поставить правильный диагноз, сделать это может только специалист. Причин, по которым появляются припухлости, несколько, но ни одна из них не безобидна. При диагностике учитывается характер образования, цвет, плотность, наличие или отсутствие болевого синдрома, гнойного экссудата, а также выясняется природа заболевания – инфекционная или другая.
Важно! В основном, большинство стоматологических проблем связано с некачественным уходом за ротовой полостью. В результате развивается патология слизистой со своей симптоматикой.
Причинами того, что между десной и щекой появляется шишка, могут служить следующие обстоятельства:
- нерегулярный и неграмотный уход за ротовой полостью, в результате чего инфекция поражает ткани пародонта;
- осложнения нелеченого кариеса – инфекционные поражения корней (свищ, периостит);
- периодонтит;
- осложнения, возникшие в результате имплантации зубов;
- неправильное ношение или изготовление ортопедических конструкций;
- кистозные образования;
- гингивит;
- травмы пародонта (гематомы);
- доброкачественные новообразования (эпулис, фибропапиллома);
- злокачественные опухоли.
Есть еще одна причина возникновения уплотнения пародонта. Если у ребенка на десне появилась белая шишка, это может свидетельствовать о прорезывании нового зуба. Кратковременный отек не страшен, но если по истечении долгого времени зуб не показался, следует обратиться к хирургу.
Внимание!
Многие не торопятся идти к врачу, так как нарост не болит. Отсутствие неприятных ощущений не свидетельствует об отсутствии заболевания. Запомните: если на десне появилась шишка, что делать и насколько серьезными будут последствия, определит только врач!
Диагностика
Диагностика костных экзостозов не представляет сложностей. При возникновении их признаков следует обратиться к ортопеду. Врач на основании жалоб пациента, данных анамнеза и результатов осмотра уже может предположить наличие новообразования.
Для уточнения его размеров и других особенностей назначается рентгенография. Ее проводят в 2-х проекциях. Остеохондрома на рентгеновских снимках визуализируется в качестве тени с гладкими четкими контурами и соединенной с костью ножкой или широким основанием. При отсутствии обызвествлений в хрящевом слое, он не будет виден на рентгене.
Для получения дополнительных данных могут назначаться:
- КТ, позволяющая обнаружить наличие костномозгового содержимого в экзостозе и проследить его связь с костномозговым каналом пораженной кости;
- МРТ, дающая точные данные о толщине хрящевой шапки и тем самым уточняющая природу новообразования (для злокачественных опухолей характерна толщина покрывающей их хрящевой ткани более 2 см).
При возникновении подозрений на развитие онкологии пациентам показано проведение биопсии – взятие фрагмента экзостоза для гистологического исследования. Таким образом осуществляют дифференциацию доброкачественной остеохондромы от злокачественных новообразований.
При обнаружении экзостозов в детском и подростковом возрасте обязательно требуется провести полное эндокринное обследование и определить содержание в крови всех значимых гормонов.
Появился нарост на десне: в чем причина
Шишка или нарост – уплотнение на десне, вызванное поражением тканей пародонта, которое может появиться без каких-либо предшествующих признаков. Наросты появляются у людей любого возраста, но в основном у маленьких детей, так как они неосознанно заносят в рот инфекцию. Первое, что нужно сделать при обнаружении образований во рту, – определить природу их происхождения (это сможет сделать только врач). Она бывает двух видов:
- Инфекционная. Появление шишек обусловлено жизнедеятельностью бактерий.
- Неинфекционная. Шишки и наросты как результат травмы, механических или химических повреждений.
Если во рту образовалась шишка, следует обратиться к врачу для исключения возможных осложнений. Доктор поможет диагностировать проблему и назначит соответствующее лечение.
Лечение экзостозов
При диагностировании экзостоза лечение назначается только при проявлении симптомов. В противном случае достаточно динамического наблюдения за новообразованием. Если же опухоль беспокоит пациента в зависимости от ее вида, характера проявления остеохондромы подбирается консервативная или назначается хирургическое вмешательство. Но основной метод лечения экзостоза – операция.
Консервативная, т. е. безоперационная, терапия показана в основном при экзостозе пяточной кости и ребра, но только на ранних стадиях развития. В первую очередь назначается использование специальных ортопедических стелек, изготовленных в индивидуальном порядке, и замене обычной обуви моделями со смещенным краем. Это способствует устранению механического давления на новообразование, снижению нагрузки на ахиллово сухожилие и пяточный бугор.
При появлении сильных болей и воспалительных процессов назначается медикаментозная терапия, включающая:
- НПВС в форме средств для местного применения (Нимид, Доларен, Кетопрофен, Вольтарен);
- лекарственные блокады с введением смеси анестетиков с кортикостероидами (выполняются при сильных болях, не устраняющихся с помощью других средств).
Также показано проведение курсов физиотерапевтических процедур. Наибольшей эффективностью отличается ударно-волновая терапия (УВТ). Она подразумевает воздействие на область поражения инфразвуковыми акустическими волнами. Механизм действия метода основан на эффекте кавитации, возникающем на границе раздела сред. Акустическое сопротивление мягких тканей меньше, чем костной. Поэтому звуковые волны проникают сквозь них и воздействуют на кости и хрящи. Это провоцирует улучшение кровоснабжения, восстановление нормальной хрящевой ткани и костей, уменьшение размера новообразований.
Дополнительно могут рекомендоваться:
- электрофорез с введением анестетиков;
- ультразвуковая терапия;
- лазерная терапия;
- УФО;
- магнитотерапия.
ПОДГОТОВКА
Хирургическое вмешательство является единственной возможностью удаления нароста костной или хрящевой ткани с поверхности челюстного ряда, поэтому для обеспечения благоприятного исхода требует тщательной подготовки.
Во время первичного приема пациента стоматолог выясняет его жалобы и проводит визуальный осмотр ротовой полости с целью выявления видимых патологий. На данном этапе нередко выявляется ряд сопутствующих заболеваний: кариес, воспаление дёсен или пародонта, которые требуют лечения.
Для определения точного расположения нароста, его формы, размера и характера специалист направляет пациента на рентгенографическое исследование. Выполненный снимок является основанием для постановки точного диагноза и составления плана лечения.
На этапе подготовки к операции стоматолог направляет пациента на сдачу анализов, при помощи которых можно выявить дополнительные заболевания, препятствующие проведению процедуры. Так, обязательными шагами являются проверка крови на свертываемость и уровень сахара, оценка баланса гормонов и работы надпочечников.
На подготовительной стадии специалист также определяется с вариантом введения обезболивающего препарата.
Зачастую хирургическое вмешательство по удалению экзостоза осуществляется с применением местной анестезии, однако в некоторых ситуациях может потребоваться общий наркоз.
Прежде чем его вводить, специалист уточняет у пациента наличие аллергической реакции, предыдущий опыт перенесения обезболивания.
Операция по удалению экзостоза
Хирургическое вмешательство показано при:
- крупных размерах остеохондромы и наличии стойких болей;
- развитии осложнений (тендиниты, бурситы, сосудистые, неврологические нарушения и пр.);
- деформации кости в результате роста экзостоза;
- переломе ножки основания;
- озлокачествлении опухоли.
Детям при экзостозе кости операция назначается только в крайних случаях. Как правило, ее проводят только при сохранении показаний после достижения совершеннолетия.
Но при наличии противопоказаний хирургическое вмешательство не проводится. Это:
- гнойно-воспалительные процессы в области предстоящего вмешательства;
- обострение хронических заболеваний;
- декомпенсированная форма сахарного диабета;
- острые инфекционные заболевания.
Лечение экзостоза операцией подразумевает полное его иссечение с захватом хрящевой шапочки. Существует несколько методик проведения удаления костно-хрящевого нароста. Конкретная из них выбирается на основании локализации остеохондромы и ее величины. Обычно предпочтение отдается краевой резекции нароста, т. е. его удалению в пределах здоровых тканей. Только в отдельных случаях требуется прибегать к корригирующей остеотомии с сопутствующей резекцией остеохондромы, но цена удаления экзостоза таким способом выше, поскольку операция исправляет и деформацию кости.
После операции в 98% случаев наблюдается полное выздоровление. Поэтому практически все, кто однажды удалил экзостоз, забывает о нем навсегда.
Краевая резекция – относительно простой вид хирургического вмешательства. Его суть заключается в обнажении пораженной кости и удалении всего новообразования в передах здоровых тканей вместе с окружающей его капсулой с помощью острого долота, дрели, осцилляторной пилы или бора. После удаления патологического образования выполняется кюретаж материнской кости с использованием фрез и бора. В отдельных случаях объем резекции может быть крупным и создавать необходимость в проведении костной пластики с помощью аутотрансплантатов или специальных имплантатов. Важно удалить всю хрящевую шапочку и новообразование, так как в противном случае возможно развитие рецидива.
Проведение корригирующей остеотомии предполагает выполнение распила материнской кости с помощью остеотома и удаление остеохондромы. После этого фрагменты кости фиксируются в нужном положении с помощью особых пластин, винтов или спиц.
Заболевания, при которых шишка на десне сопровождается болевыми ощущениями
Но гораздо сложнее ситуация, когда появления уплотнения на пародонте сопровождается сильной болью. В таких случаях речь идет о более серьезных заболеваниях. Если болит зуб, а на десне появилась шишка: что может послужить причиной?
Периостит
Если периодонтит не лечить вовремя, гной, вместо того, чтобы выйти наружу через свищевой ход, может пойти в кость, вызвав ее воспаление – периостит (в народе – флюс). Такое заболевание отличается более тяжелым течением: повышается температура, отек слизистых ротовой полости распространяется на мягкие ткани щеки, губ, воспаляются лимфоузлы, человек испытывает острую, дергающую боль. Такая шишка может образоваться и вследствие удаления зуба.
Внимание!
Флюс – опасное гнойное заболевание, которое в случае промедления может привести к воспалению челюстной кости, флегмоне и сепсису. При первых признаках, характерных для периостита, нужно срочно обратиться в стоматологическую клинику!
Пародонтит
Пародонтит – быстро развивающееся заболевание десен, которое приводит к разрушению тканей, удерживающих зуб. Причинами служат образование зубного камня, недостаток витаминов в потребляемой пище, неправильная нагрузка на зубы при жевании. Десны начинают кровоточить, появляется зуд, зубы расшатываются, между ними образуются щели. Затем, в запущенных случаях между зубом и тканью появляются зубодесневые карманы, неприятный запах изо рта в связи с выделением гнойного экссудата, шейки зубов оголяются, возникают боли при приеме холодной, горячей, кислой и соленой пищи. Из-за скопления гноя в карманах десны покрываются светлыми небольшими шишками – очагом размножения болезнетворных бактерий. Появление таких симптомов – веская причина срочно обратиться в стоматологическую поликлинику: промедление приведет к потере зубов.
Гингивит
Если на десне появились шишки ярко-красного цвета, небольшие в диаметре, десны кровоточат и слегка гиперемированы, речь может идти о гипертрофическом гингивите – начальной форме воспалительного процесса тканей пародонта. Заболевание возникает из-за некачественного ухода за ротовой полостью и при отсутствии своевременного лечения приводит к серьезным осложнениям, в том числе пародонтиту.
Важно! Любая патология, связанная с ротовой полостью, может привести к серьезным последствиям для здоровья. К стоматологу нужно обращаться не только для лечения, но и для профилактики заболеваний!
Реабилитация
После удаления экзостоза пациент остается в стационаре 3 дня, швы снимаются на 7—10 сутки. Выполнение краевой резекции не требует никаких серьезных ограничений даже в ранний послеоперационный период. Полностью вернуться к привычному для себя образу жизни пациент может уже после снятия швов, а забыть про экзостоз – сразу после операции.
При проведении корригирующей остеотомии полное сращение костей наступает спустя 6 недель, но для полноценного восстановления может потребоваться до 3 месяцев. В этом время важно строго выполнять все рекомендации врача и не перегружать прооперированную часть тела. Всем пациентам, перенесшим остеотомию, назначается медикаментозная терапия, ЛФК и нередко физиотерапия. Длительность реабилитации в таких случаях зависит от вида проведенного хирургического вмешательства и индивидуальных особенностей пациента.
Таким образом, остеохондрома является весьма распространенным видом опухолей. При этом статистика частоты ее встречаемости не совсем объективна, так как нередко экзостозы не проявляются в течение всей жизни человека, а потому и не диагностируются. Тем не менее если сформировавшееся образование беспокоит пациента, причиняет ему боль, снижает качество жизни не стоит медлить с обращением к ортопеду. Специалист сможет оценить степень опасности новообразования и при необходимости удалить его максимально щадящим методом.