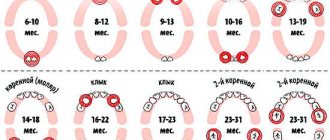
Гипертрофия и воспаление аденоидов у детей нередко требует хирургического лечения, поскольку эта ЛОР-патология приводит к болезненным рецидивирующим отитам, хроническому риносинуситу, аденоидиту, затруднению дыхания, обструктивному апноэ сна (остановкам дыхания), снижению слуха, нарушению развития речи, формированию неправильного прикуса, нарушению развития лицевого скелета и развитию «аденоидного» типа лица. Кроме того, постоянное нарушение носового дыхания приводит к хронической гипоксии и существенно тормозит интеллектуальное развитие ребенка.
Нос ребенка, слизистая оболочка носа у детей
Нос ребенка раннего возраста относительно мал, носовые ходы узкие, нижний носовой ход отсутствует. Слизистая оболочка носа нежная, относительно сухая, богата кровеносными сосудами. Вследствие узости носовых ходов и обильного кровоснабжения их слизистой оболочки даже незначительное воспаление вызывает у маленьких детей затруднение дыхания через нос. Дыхание же через рот у детей первого полугодия жизни невозможно, так как большой язык оттесняет надгортанник. Особенно узким у детей раннего возраста является выход из носа — хоаны, что часто является причиной длительного нарушения у них носового дыхания.
Придаточные пазухи носа у детей
Придаточные пазухи носа у детей раннего возраста развиты очень слабо или совсем отсутствуют. По мере того как увеличиваются в размерах лицевые кости (верхняя челюсть) и прорезываются зубы, возрастают длина и ширина носовых ходов, объем придаточных пазух носа. К 2 годам появляется лобная пазуха, увеличивается в объеме гайморова полость. К 4 годам появляется нижний носовой ход. Этими особенностями объясняется редкость таких заболеваний, как гайморит, фронтит, этмоидит, в раннем детском возрасте. Консультации детского лора в поликлинике «Маркушка».
У детей раннего возраста слабо согревается вдыхаемый воздух
Из-за недостаточного развития пещеристой ткани у детей раннего возраста слабо согревается вдыхаемый воздух, в связи с этим детей нельзя выносить на улицу при температуре ниже -10 град. С. Пещеристая ткань хорошо развивается к 8-9 годам, этим объясняется относительная редкость кровотечений из носа у детей 1-го года жизни. Широкий носослезный проток с недоразвитыми клапанами способствует переходу воспаления из носа на слизистую оболочку глаз (осмотр детского офтальмолога а клинике «Маркушка»). Проходя через нос, атмосферный воздух согревается, увлажняется и очищается. Каждые 10 мин носоглотку проходит новый слой слизи, которая содержит бактерицидные вещества (лизоцим, комплемент и др.), секреторный иммуноглобулин А.
Преимущества детских ЛОР-операций в клинике Пирогова
Все лучшее — детям! В нашей клинике детские ЛОР-операции с применением современной эндоскопической техники выполняются доктором Вячеславом Валерьевичем Вавиным, вклад которого в развитие отечественного здравоохранения и медицины, а также уникальные операции по восстановлению дыхания, слуха и здоровья ЛОР-органов были неоднократно отмечены престижными премиями российских и европейских институтов. Совместно с коллегами из Италии в 2022 году доктор успешно выполнил уникальную реконструктивную операцию по восстановлению надгортанника и языка 5-летнему мальчику Антону из Кемеровской области. Это событие было освещено в крупных федеральных и региональных СМИ. Кроме того, доктор является кандидатом медицинских наук и автором более 10 патентов на лечение заболеваний уха, горла и носа.
Помимо профессиональной помощи специалистов высокого класса мы предлагаем нашим пациентам:
- Скидки, специальные предложения и акции на лечение у ЛОР-врачей.
- Собственную лабораторию — точные результаты обследования вы получаете без очередей и быстро, а при необходимости мы отправляем их на электронную почту.
- Медицинские кабинеты и операционные, оборудованные новейшей техникой проверенных брендов.
- Наличие дневного стационара и палат высокой комфортности.
- Наличие всех узкопрофильных врачей и медицинских специалистов в одном месте.
Записаться на прием
Миндалины, аденоиды у ребенка, детей
К 4-10 годам миндалины уже развиты хорошо, и может легко возникать их гипертрофия. В пубертатном периоде миндалины начинают претерпевать обратное развитие.
Миндалины являются как бы фильтром для микробов, но при частых воспалительных процессах в них может формироваться очаг хронической инфекции, вызывающий общую интоксикацию и сенсибилизацию организма.
Разрастание аденоидов (носоглоточной миндалины) наиболее выражено у детей с аномалиями конституции, в частности с лимфатико-гипопластическим диатезом. При значительном увеличении аденоидов (1,5-2-й степени) их удаляют, так как у детей нарушается носовое дыхание (дети дышат открытым ртом — воздух не очищается и не согревается носом, и поэтому они часто болеют простудными заболеваниями), изменяется форма лица (аденоидное лицо), дети становятся рассеянными (дыхание ртом отвлекает внимание), ухудшается их успеваемость. При дыхании ртом нарушается также осанка, аденоиды способствуют формированию неправильного прикуса. Лечение аденоидов — детский врач гомеопат, поликлиника «Маркушка».
Тонзиллотомия как метод лечения гипертрофии нёбных миндалин
Далеко не самый редкий диагноз у детей – гипертрофия нёбных миндалин. Увеличенные миндалины вызывают одну или несколько проблем сразу:
- затрудненное дыхание носом
- ночное апноэ
- храп
- одышка, поверхностное дыхание
- боль в горле
- нарушения речи
- головные боли
- нарушения концентрации, трудоспособности
Причины увеличения миндалин
Врачи считают, что резкий рост клеток в тканях, составляющих миндалины, связан с иммунной реакцией организма. В раннем возрасте человек подвержен инфекционным заболеваниям сильнее, чем во взрослом. Миндалины, как один из барьеров на пути инфекции в организм, оказываются под ударом заболеваний, которые могут спровоцировать гиперплазию – необычно быстрый рост клеток в тканях без признаков воспаления.
Как определить, что у ребенка увеличенные миндалины?
Во-первых, не реже 1 раза в год нужно посещать ЛОР-врача. Он при осмотре сможет однозначно установить патологию.
Во-вторых, если ребенок дышит преимущественно ртом – это тревожный симптом, возможно носовое дыхание уже нарушено.
В-третьих, обратите внимание на сон ребенка. Храп или внезапные остановки дыхания (апноэ) – также свидетели в пользу увеличенных миндалин.
Как лечить гипертрофию нёбных миндалин?
Часто пациенты не хотят принимать мер, если увеличение миндалин не мешает и не сказывается на качестве жизни. Однако лечить проблемы в горле обязательно – рядом с нёбными расположены и другие органы, на которые может распространиться гиперплазия. Часто процесс захватывает глоточные миндалины.
Методы лечения гипертрофии миндалин существуют трех типов: физиолечение горла, хирургическая операция и применение медикаментов.
Физиолечение горла и его органов:
- УВЧ;
- озонотерапия;
- грязелечение;
- ультразвуковой массаж.
Медикаментозное лечение увеличенных миндалин заключается в комбинации или изолированное приеме иммуностимулирующих препаратов, кортикостероидов, антибиотиков. Также часто назначают раствор азотнокислого серебра. Стратегия медикаментозного лечения определяется только врачом, самостоятельно применять препараты нельзя.
Операция тонзиллотомия
В ходе наблюдения за развитием гипертрофии миндалин врач может предложить их удаление – тонзиллотомию. Это довольно распространенная процедура, и риск ее проведения минимален, особенно если учитывать возможные последствия отказа от лечения.
При тонзиллотомии (в отличие от тонзиллоэктомии) миндалина удаляется не полностью, а затрагивается лишь пораженная ее часть. При этом в будущем миндалины восстановятся и смогут и дальше выполнять свою функцию.
Операция это не относится к числу сложнейших, однако выполняет ее только оперирующий ЛОР-врач. В Воронеже вы можете обратиться за этой . У нас операция происходит методом лазерной хирургии. Тонзиллотомия лазером не требует общего наркоза, анестезия используется местная.
Данная операция относится к так называемым «операциям одного дня» — после процедуры пациент не остается в стационаре, а может спокойно ночевать дома. ЛОР-врач, оперирующий пациента, назначает повторный прием через неделю, чтобы убедиться в правильности регенерации слизистой оболочки.
Противопоказания к операции тонзиллотомия
Не проводят операцию, если:
- У ребенка выявлены бациллы дифтерии
- В острой форме протекает инфекционное заболевание
- В анамнезе значится болезнь крови
Нужно ли удалять миндалины полностью?
Можно, но не рекомендуется без крайней необходимости. Миндалины все же выполняют роль своеобразного барьера на пути инфекций, которые стремятся проникнуть в легкие, бронхи или трахею. После частичного удаления происходит регенерация органа и восстановление его функций. Тонзиллоэктомия не оставляет организму возможности восстановить миндалины – происходит полное и окончательное удаление.
Записаться на консультацию к ЛОР-врачу можно по тел.+7 или через онлайн запись на сайте
Гортань у детей
Гортань у детей раннего возраста имеет воронкообразную форму (позже — цилиндрическую) и расположена несколько выше, чем у взрослых (на уровне 4-го шейного позвонка у ребенка и 6-го шейного позвонка — у взрослого). Гортань относительно длиннее и уже, чем у взрослых, хрящи ее очень податливы. Ложные голосовые связки и слизистая оболочка нежные, богаты кровеносными и лимфатическими сосудами, эластическая ткань развита слабо. Голосовая щель у детей узкая. Голосовые связки у детей раннего возраста короче, чем у старших, поэтому у них высокий голос. С 12 лет голосовые связки у мальчиков становятся длиннее, чем у девочек. Указанные особенности гортани объясняют легкое развитие у детей стенотических явлений даже при умеренных воспалительных изменениях слизистой оболочки гортани.
Большое значение имеет также повышенная нервно-мышечная возбудимость маленького ребенка. Осиплость голоса, отмечаемая часто у маленьких детей после крика, чаще зависит не от воспалительных явлений, а от слабости легко утомляемых мышц голосовых связок.
Лечение ангины у детей
Цены от 2 000 руб. за консультацию.
Ангина – это воспаление миндалин инфекционно-аллергической природы, которое особенно тяжело протекает у детей. Распространенный возбудитель заболевания – стрептококк. Бактерия защищается от иммунитета, расплавляя прилегающие к очагу воспаления ткани. Окружающие горло лимфоузлы не могут противостоять атаке патогена, в результате организм запускает активную продукцию антител, способных остановить бактериальное распространение.
Бактериальная ангина отступает, но антител настолько много, что они начинают бороться с клетками детского организма, прежде всего с суставами и сердцем. Поэтому лечение ангины у детей нужно проводить под контролем квалифицированного врача. У каждого десятого ребенка тонзиллит вызывает золотистый стафилококк, реже хламидии, пневмококк, грибки или гемофильная палочка. Вирусы чаще поражают детей, которым еще не исполнилось 3 года.
Виды ангины
Ангина в зависимости от причин протекает в первичной, вторичной либо специфической форме.Первичный тонзиллит сразу локализуется в области миндалин, а вторичный возникает на фоне уже имеющейся патологии вроде кори, скарлатины и пр. Специфическая форма заболевания развивается на фоне поражения болезнетворными бактериями вроде хламидии, кандиды и пр.
В зависимости от формы поражения гланд выделяют такие виды ангины:
| Разновидность острой ангины< | Особенности поражения |
| Фолликулярная |
|
| Катаральная |
|
| Гнойная |
|
| Лакунарная |
|
| Герпесная (вирусная ангина) |
|
Вирусный тонзиллит чаще встречается у детей в 1-2 года. Острая ангина может часто рецидивировать. Тогда заболевание выявляется у ребенка чаще 3-4 раз в год. Хронический тонзиллит в отличие от острой формы характеризуется длительным течением до 3 месяцев.
Симптомы ангины у детей
Если у ребенка появились симптомы, указывающие на развитие тонзиллита, домашнее лечение недопустимо. Нужно незамедлительно обратиться к ЛОР-врачу, если обнаружились признаки:
- боль в горле, усиливается при глотании;
- резкая температура до 39°С;
- выраженная заложенность;
- болезненная ломота в суставах и мышцах;
- состояние разбитости, усталости;
- беспричинные головные боли;
- шейные и подчелюстные лимфоузлы увеличены;
- миндалины отекшие, горло красное;
- на языке белый, иногда серый налет.
Иногда тонзиллит протекает без температуры, что часто связано с отсутствием или очень слабым иммунитетом у ребенка. Общие симптомы ангины у детей часто сопровождаются:
- желудочно-кишечными нарушениями – рвотой, жидким стулом, тошнотой;
- отвращение к еде;
- осиплость голоса;
- беспокойство, капризное поведение ребенка, нарушения сна.
Симптомы разных видов ангины пересекаются, поэтому для построения верной тактики лечения нужно сдать анализы. Нельзя заниматься самодиагностикой и лечением, особенно у детей до года. Ангина опасна осложнениями, потому при первых симптомах нужно вызвать врача.
Чем опасен тонзиллит у детей
Если пациент своевременно обратился к ЛОРу и получил адекватное лечение, ангина пройдет без последствий.
При неправильной или запоздалой терапии развиваются опасные осложнения:
- ларингит,
- лимфаденит,
- фарингит,
- острый отит,
- сепсис на фоне проникновения инфекции в кровоток,
- инфекция органов средостения.
Вирусная ангина у детей может осложниться бактериальной инфекцией носа, на что указывает появление зеленых выделений, развивается бактериальный тонзиллит. Частыми осложнениями также являются поражения ротоглотки грибковыми микроорганизмами, обострения хронических патологий.
Течение болезни у детей до 6 лет сопряжено с рисками осложнений и более тяжелое, чем, например, у пациентов 11 лет. Любая форма тонзиллита способна запустить патологические процессы в нервной и сердечно-сосудистой системе, в костях и мочеполовых органах.
Поэтому после лечения ангины у детей рекомендуется сделать ЭКГ и обязательно повторить его через 6 месяцев, провести лабораторную диагностику, включая общий анализ мочи и, также обязательно повторить анализ через полгода, исключить вакцинацию в течение месяца.Тревожная симптоматика после лечения тонзиллита – появление отечности конечностей, одышки, болезненных ощущений в суставах и груди.
Причины ангины у детей
У детей до 5 леттонзиллит чаще всего развивается вследствие вирусной активности. Патогенами выступают аденовирусы, грипп или герпес, энтеровирусы, риновирусы и пр. Часто ангину провоцируют и стрептококки. Заболевание отличается повышенной контагиозностью. Заражение легко происходит при чихании, разговоре, через игрушки или посуду. Патогены оседают на поверхности миндалин. Больной ребенок после заражения еще месяц распространяет инфекцию.
Риск инфицирования детей многократно увеличивается под влиянием факторов:
- холодной погоды;
- переохлаждения (съел мороженное, промок под дождем);
- неправильного питания;
- курения родителей в присутствии ребенка;
- пренебрежения личной гигиеной;
- ослабленного общего или местного иммунитета;
- воспалительные очагов в других органах;
- смены климатических условий;
- кариозных очагов;
- хронических инфекций;
- частых стрессов;
- перенесенной ОРВИ, гриппа и других вирусных инфекций;
- диабета, туберкулеза и прочих болезней;
- аллергических реакций;
- контакта с инфицированным и пр.
Современные дети ведут малоподвижную жизнь, питаются фаст-фудом, редко бывают за городом. В результате после малейшего переохлаждения в горле начинается развитие патогенов, даже после мороженного или холодного лимонада. Вирусные ангины, вызванные аденовирусом или гриппом, обычно возникают в холодные сезоны, особенно в период эпидемии. Герпетическая инфекция, наоборот, чаще диагностируется летом.
Методы диагностики ангины
При первом появлении признаков тонзиллита нужно обратиться к ЛОР-врачу или педиатру. Доктор осмотрит миндалины, соберет анамнез, выяснит подробности относительно общего самочувствия ребенка. Можно воспользоваться нашим высокоточным диагностическим оборудованием и многолетним опытом ЛОРов, сдать анализы в нашем медцентре:
- Анализ крови – определит природу ангины (бактериальная или инфекционная), помогает оценить степень иммунного ответа на патологию.
- Бакпосев – безошибочно определяет возбудителя тонзиллита. У ребенка с задней стенки глотки ватным тампоном соскабливают биообразец.
При необходимости наши специалисты проведут фарингоскопию, которая позволяет выяснить степень покраснения и инфильтрации гланд, оценить интенсивность и характер налета. Столь высокоточная диагностика позволяет нашим ЛОРам безошибочно определить форму тонзиллита и назначить эффективную терапию.
Методы лечения ангины у детей
Чаще всего тонзиллитомболеют дети до 10 лет. Обычно терапия проводится в домашних условиях, но только под наблюдением и по рекомендации врача. Только тяжелые формы заболевания требуют госпитализации и стационарного лечения:
- тонзиллит с осложнениями,
- дифтерия,
- сопутствующие патологии вроде недостаточности почек или диабета,
- тяжелая общая клиника,
- отсутствие положительной динамики через неделю после начала лечения,
- сильная интоксикация.
Клинические рекомендации лечения тонзиллита основаны на приеме медикаментов, постельном режиме и щадящей диете. В первые дни болезни ребенку нужен покой и постельный режим.Лучше на время изолировать маленького пациента, чтобы исключить распространение инфекции на остальных домочадцев.
Важно придерживаться диеты, кормить ребенка легкими супами, пюре или кашами. На время болезни нужно исключить горячую, острую и твердую еду. Давайте больному больше теплого питья и чаще проветривайте его комнату. Народные методы вроде компрессов и тепловых процедур строго запрещены, поскольку они могут спровоцировать сильную отечность горла и усилить распространение инфекции по организму.
Медикаментозное лечение ангины у детей основано на приеме препаратов:
- противовирусные средства (только по назначению врача): Гриппферон, Эргоферон, Кагоцел и пр.;
- жаропонижающие, если гипертермия превышает 38°С;
- Регидрон – предупреждает обезвоживание;
- антигистаминные средства – Супрастин, Зодак;
- если присоединяется бактериальная инфекция или же тонзиллит вызван активностью бактерий, назначаются антибиотики, в остальных случаях терапия проходит без антибиотиков, которые только ослабляют иммунитет, усугубляют течение болезни и снижают эффективность противовирусных препаратов;
- для снижения болей в горле врачи рекомендуют использовать антисептические средства в виде спреев (Гексорал, Тантум Верде), рассасывающих таблеток (Лизобакт, Фарингосепт), полосканий Мирамистином;
- ингаляции;
- эффективно снимают боль в горле народные средства вроде полосканий отваром ромашки или шалфея.
Дополнительно наши врачи могут назначить физиотерапевтическое лечение, которое проводится в центре. Эффективно ультразвуковое орошение гланд и слизистых глотки лекарственными растворами, вибро-акустическое лечение и лазеротерапия, кварцевание миндалин.
Категорически нельзя самостоятельно давать ребенку антибиотики – они могут нанести серьезный вред здоровью. Антибиотикотерапия проводится только по назначению врача, причем курс нужно довести до конца, даже если состояние ребенка заметно улучшилось.Комплексный подход наших специалистов обеспечивает быстрое выздоровление маленьких пациентов без осложнений. Поэтому столь важно своевременно обратиться к врачу для получения грамотной терапии.
Профилактика тонзиллита
Если ангина беспокоит ребенка 3-4 раза в год, это говорит о хронизации воспалительного процесса. В подобном случае необходимо срочно обратиться к специалисту, чтобы предотвратить обострения.
Самолечение или неправильная терапия чреваты более опасными осложнениями, которые могут проявиться даже через 4 года после болезни и более:
- артрит,
- сердечные патологии вроде недостаточности или пороков,
- васкулит,
- энцефалит,
- пиелонефрит и пр.
Избежать заболевания и его тяжелых последствий поможет грамотная профилактика:
- соблюдение личной гигиены,
- сбалансированное питание,
- поддержание здоровья зубов и полости рта,
- своевременное лечение инфекций,
- укрепление иммунной защиты.
При появлении первых симптомов ангины нужно показать ребенка ЛОРу или вызвать на дом педиатра. Если ребенок находится под постоянным присмотром врача по программе прикрепления нашей клиники, осложнений и тяжелого течения болезни избежать значительно легче.
Преимущества лечения ангины у детей в
Тонзиллит – опасное заболевание, которое требует срочного лечения. Ослабленный иммунитет вкупе с запоздалой терапией могут вызвать у ребенка серьезные осложнения в сердечно-сосудистой и нервной системе, костных тканях и мочеполовых органах. При появлении первых признаков ангины обращайтесь в мед. Наши специалисты имеют многолетний практический опыт и высокую квалификацию.
Вызывайте детского ЛОРа или педиатра на дом в нашей клинике. Врач осмотрит больного, проконсультирует родителей по вопросам лечения, назначит необходимые препараты, а при необходимости пригласит в центр для диагностики формы заболевания.
Записаться на прием к детскому отоларингологу в нашей клинике можно, заполнив специальную форму на сайте. У наших врачей экспертный уровень, а опыт лечения случаев детской ангины исчисляется сотнями. Получить консультацию по лечению и восстановлению ребенка после тонзиллита можно через онлайн-чат. Наши врачи также дадут нужные рекомендации в телеграм-чат.
Трахея у ребенка, детей
Трахея у новорожденных воронкообразной формы, просвет ее узок, задняя стенка имеет более широкую фиброзную часть, стенки более податливы, хрящи мягкие, легко сдавливаются. Слизистая оболочка ее нежная, богата кровеносными сосудами и суховата вследствие недостаточного развития слизистых желез, эластическая ткань развита слабо. Секреция желез обеспечивает слой слизи на поверхности трахеи толщиной 5 мкм, скорость продвижения которого – 10-15 мм/мин (обеспечивается ресничками). Рост трахеи происходит параллельно с ростом туловища, наиболее интенсивно — на 1-м году жизни и в пубертатном периоде. Особенности строения трахеи у детей приводят при воспалительных процессах к легкому возникновению стенотических явлений, определяют частые изолированные (трахеиты), комбинированные с поражением гортани (ларинготрахеиты) или бронхов (трахеобронхиты) поражения. Кроме того, в связи с подвижностью трахеи может происходить ее смещение при одностороннем процессе (экссудат, опухоль).
Бронхи у ребенка, детей
Бронхи к рождению достаточно хорошо сформированы. Рост бронхов интенсивен на 1-м году жизни и в пубертатном периоде. Слизистая оболочка их богато васкуляризирована, покрыта слоем слизи, которая продвигается со скоростью 3-10 мм/мин, в бронхиолах медленнее – 2-3 мм/мин. Правый бронх является как бы продолжением трахеи, он короче и шире левого. Этим объясняется частое попадание инородного тела в правый главный бронх. Бронхи узкие, хрящи их мягкие. Мышечные и эластические волокна у детей 1-го года жизни развиты еще недостаточно. Нежность слизистой оболочки бронхов, узость их просвета объясняют частое возникновение у детей раннего возраста бронхиолитов с синдромом полной или частичной обструкции.
Легкие у детей, ребенка
Легкие у новорожденных весят около 50 г, к 6 мес. масса их удваивается, к году утраивается, к 12 годам увеличивается в 10 раз, к 20 годам — в 20 раз. Легочные щели выражены слабо.
У новорожденных легочная ткань менее воздушна, с обильным развитием кровеносных сосудов и соединительной ткани в перегородках ацинусов и недостаточным количеством эластической ткани. Последнее обстоятельство объясняет относительно легкое возникновение эмфиземы при различных легочных заболеваниях.
Симптомы воспаления миндалин
Воспаление миндалин сопровождается следующими симптомами:
- Боль в горле, усиливающаяся при глотании;
- С одной или двух сторон наблюдается воспаление гланд — они становятся опухшими и меняют цвет вплоть до темно-малинового, может появляться белый налет и гнойники;
- Поднимается температура тела. При этом она не всегда высокая и может наблюдаться только в вечернее время;
- Человек испытывает слабость и головную боль, похожую на обычные боли при простудных заболеваниях;
- В запущенных случаях может появляться сыпь на коже или обострение других хронических заболеваниях;
- При отсутствии своевременного лечения воспаление миндалин провоцирует сбои в работе сердца и почек.
Формирование структуры легких у детей, ребенка происходит в зависимости от развития бронхов
Формирование структуры легких происходит в зависимости от развития бронхов. После разделения трахеи на правый и левый главные бронхи каждый из них делится на долевые бронхи, которые подходят к каждой доле легкого. Затем долевые бронхи делятся на сегментарные. Каждый сегмент имеет самостоятельную вентиляцию, концевую артерию и межсегментарные перегородки из эластической соединительной ткани.
Сегментарное строение легких уже хорошо выражено у новорожденных. В правом легком различаются 10 сегментов, в левом — 9. Верхние левая и правая доли делятся на три сегмента — 1, 2 и 3-й, средняя правая доля — на два сегмента — 4-й и 5-й. В левом легком средней доле соответствует язычковая, также состоящая из двух сегментов — 4-го и 5-го. Нижняя доля правого легкого делится на пять сегментов — 6, 7, 8, 9 и 10-й, левого легкого — на четыре сегмента — 6, 8, 9 и 10-й. У детей пневмонический процесс наиболее часто локализуется в определенных сегментах (6, 2, 10, 4, 5-м), что связано с особенностями аэрации, дренажной функцией бронхов, эвакуацией из них секрета и возможного попадания инфекции.
Внешнее дыхание, то есть обмен газов между атмосферным воздухом и кровью капилляров легких, осуществляется посредством простой диффузии газов через альвеолярно-капиллярную мембрану вследствие разницы парциального давления кислорода во вдыхаемом воздухе и венозной крови, притекающей по легочной артерии в легкие из правого желудочка. По сравнению со взрослыми у детей раннего возраста имеются выраженные отличия внешнего дыхания в связи с развитием ацинусов, многочисленными анастомозами между бронхиальными и пульмональными артериями, капиллярами.
Удалять ли аденоиды (гланды) ребенку?
Вопреки распространенному стереотипу о «вреде» этой операции, следует отметить, что аденоиды выполняют функцию защиты и являются иммунным органом, поэтому важно выполнять современные щадящие вмешательства с применением эндоскопической техники, что позволяет удалить только пораженный – гиперплазированный участок аденоидной ткани, сохраняя сами иммунные структуры. Аденотомия выполняется по медицинским показаниям, если консервативная терапия не дает хороших результатов. В запущенной стадии воспаленные аденоиды деформирующим образом меняют вентиляцию полости носа, пазух и среднего уха. Они создают угрозу серьезных осложнений, которые могут привести к инвалидизации ребенка (стойкая тугоухость, хронический отит, хронический синусит), нарушению развития прикуса и внешности.
Только опытный врач сможет принять решение относительно целесообразности удаления пораженных аденоидов в каждом конкретном случае. В нашей клинике используются наиболее точные эндоскопические методы обследования носоглотки и уха.
Глубина дыхания у детей
Глубина дыхания у детей значительно меньше, чем у взрослых. Это объясняется небольшой массой легких и особенностями строения грудной клетки. Грудная клетка у детей 1-го года жизни как бы находится в состоянии вдоха в связи с тем, что переднезадний ее размер приблизительно равен боковому, ребра от позвоночника отходят почти под прямым углом. Это обусловливает диафрагмальный характер дыхания в этом возрасте. Переполненный желудок, вздутие кишечника ограничивают подвижность грудной клетки. С возрастом она из инспираторного положения постепенно переходит в нормальное, что является предпосылкой для развития грудного типа дыхания.
Как удаляют аденоиды детям в клинике им. Н.И. Пирогова?
Эндоскопическая аденотомия
— максимально деликатная хирургическая манипуляция, которая проводится в условиях медикаментозного сна. Она выполняется под контролем специального оборудования и видеосистемы с высоким разрешением. Лимфаденоидная ткань удаляется мягко и аккуратно именно в том месте, где это необходимо, сохраняя структуры, важные для нормального иммунитета ребенка. Поскольку процедура удаления аденоидов выполняется без травматизации, риск осложнений и период восстановления сводятся к минимуму. Как правило, уже через несколько часов после операции мы выписываем детей из клиники домой. Послеоперационный период проходит безболезненно. Важно помнить, что после хирургического вмешательства следует на некоторое время отказаться от физической нагрузки и избегать перегревания. После эндоскопической аденотомии период таких ограничений составляет всего 7-10 дней.
Как удаляют аденоиды у детей? Видео на нашем YouTube-канале
Потребность в кислороде у детей значительно выше, чем у взрослых
Потребность в кислороде у детей значительно выше, чем у взрослых. Так, у детей 1-го года жизни потребность в кислороде на 1 кг массы тела составляет около 8 мл/мин, у взрослых — 4,5 мл/мин. Поверхностный характер дыхания у детей компенсируется большой частотой дыхания (у новорожденного – 40-60 дыханий в 1 мин., в возрасте 1 года – 30-35, 5 лет — 25, 10 лет — 20, у взрослых – 16-18 дыханий в 1 мин.), участием в дыхании большей части легких. Благодаря большей частоте минутный объем дыхания на 1 кг массы в два раза выше у детей раннего возраста, чем у взрослых. Жизненная емкость легких, то есть количество воздуха (в миллилитрах), максимально выдыхаемого после максимального вдоха, у детей значительно ниже по сравнению со взрослыми.
Таким образом, анатомические и функциональные особенности системы органов дыхания у детей создают предпосылки к более легкому нарушению дыхания, чем у взрослых.