Панкреатит у детей протекает с развитием воспалительной реакции в тканях поджелудочной железы. В детском возрасте эта патология нередко маскируется под другие болезни пищеварительного тракта (гастродуоденит, гастрит, дисбактериоз), может долгое время протекать с незначительными симптомами.
При появлении признаков панкреатита у детей необходимо обратиться к педиатру или детскому гастроэнтерологу. Без лечения заболевание переходит в хроническую форму и может давать осложнения, включая панкреонекроз (осложнение острого панкреатита с разрушением ткани поджелудочной железы)1.
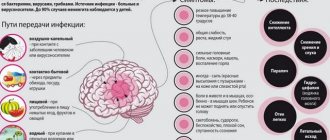
Причины развития панкреатита у ребенка
Панкреатит у детей развивается под действием различных внешних и внутренних неблагоприятных факторов2:
- нерациональное питание, переедание, избыток в рационе жирных, пряных и чрезмерно острых блюд;
- тяжелые аллергические реакции на лекарственные препараты, продукты питания, факторы внешней среды;
- врожденные или приобретенные аномалии развития органов пищеварения;
- повреждения брюшной стенки;
- прогрессирование других болезней ЖКТ*;
- доброкачественные и злокачественные новообразования в поджелудочной железе;
- гельминтозы;
- эндокринологические заболевания;
- перенесенные вирусные заболевания;
- гормональные нарушения;
- бесконтрольный прием лекарственных препаратов.
Независимо от причин развития панкреатита у детей, ребенок нуждается в квалифицированной медицинской помощи и проведении комплексного обследования.
По данным диагностики специалисты выявляют факторы, провоцирующие воспалительную реакцию в поджелудочной железе, подбирают эффективную схему лечения, проводят профилактику для предотвращения дальнейших рецидивов.
Клиническая картина аскаридозa и энтеробиозa у детей на современном этапе
В чем заключаются трудности диагностики гельминтозов? Какова терапия гельминтозов?
На фоне глобальных экологических изменений, широкого применения иммунных, антибактериальных и прочих лекарственных препаратов, частых нарушений адаптационных процессов (болезни адаптации), постоянного стресса, повышения уровня образованности и культуры населения многие давно известные заболевания человека изменили свою клиническую картину. Некоторые симптомы практически перестали встречаться, другие, наоборот, стали выходить на первый план. Это относится и к заболеваниям, вызываемым гельминтами, в частности, круглыми паразитическими червями (нематодами). В умеренном поясе наиболее широко распространенные нематоды — аскарида и острицы.
Гельминты могут вызывать нарушения функции желудочно-кишечного тракта (ЖКТ), быть причиной аллергических (или псевдоаллергических) реакций или усугублять их, вызывать интоксикацию, а также быть фактором, ослабляющим иммунитет [2]. В настоящее время редко встречаются случаи массивной инвазии, когда диагностика не вызывает затруднений, а клубки гельминтов вызывают обтурации кишечника, — значительно чаще гельминты стали являться причиной развития аллергических проблем. При этом гельминтозы относятся к тем заболеваниям, которые трудно диагностировать в связи с объективными и субъективными трудностями (длительные периоды отсутствия яйцекладки, возможность отсутствия среди паразитирующих особей самок, вероятность технических ошибок). Поэтому важно знать клиническую картину данных заболеваний, чтобы иметь возможность назначать углубленное обследование или эффективную терапию по совокупности косвенных признаков, даже не имея прямых доказательств наличия гельминтоза.
С целью оценить клиническую картину при нематодозах проанализированы жалобы, анамнез и результаты осмотра 150 детей, у которых были обнаружены аскариды (116 детей), острицы (27 детей), аскариды и острицы (7 детей). Гельминты выявлены стандартными методами: обнаружение яиц аскарид в фекалиях методом мазка или яиц остриц в соскобе на энтеробиоз, а также визуальное обнаружение аскарид или остриц в фекалиях, рвотных массах или при оперативном или эндоскопическом вмешательстве в брюшной полости или в области прямой кишки [3].
Среди детей было 67 мальчиков, 83 девочки. Распределение по возрасту представлено в табл. 1. Преобладали дети младшего дошкольного возраста (от одного до трех лет), их количество составило 63%. Именно в этом возрасте — наибольшие эпидемиологические предпосылки появления нематодозов.
У 150 детей с доказанными инвазиями аскаридами и/или острицами отмечались следующие клинические проявления.
У 107 детей (71,3%) были аллергические проблемы: кожные высыпания, диатез, атопический дерматит, нейродермит — у 99 (66%), из них у 18 эти проблемы носили периодический характер, у двух детей, кроме кожных высыпаний, отмечались конъюнктивиты; у десяти (6,7%) отмечалась доказанная пищевая аллергия на какие-то продукты с высоким уровнем специфических IgE в сыворотке крови; у шести детей (4%) отмечался астматический компонент или был установлен диагноз бронхиальная астма.
У 113 детей (75,3%) отмечались нарушения функции желудочно-кишечного тракта: неустойчивый стул, непереваренный стул, наличие в кале «зелени», слизи — у 66 (44%); запоры или склонность к запорам — у 55 (36,7%), у 17 детей (11,3%) отмечался неустойчивый стул со склонностью к запорам, т. е. периоды нормального или разжиженного стула чередовались периодами запоров; метеоризм, проявляющийся повышенным газообразованием, вздутием живота, урчанием, отрыжками, проявлялся у 30 детей (20%); тошнота, рвота, регургитация отмечались у 29 детей (19,3%).
У 60 (40%) детей, которые по возрасту могли пожаловаться на боли в животе, отмечался болевой абдоминальный синдром: чаще всего отмечались так называемые «летучие боли», которые возникали независимо от еды, периодически, как правило, без конкретной локализации или локализованные вокруг пупка (в параумбиликальной зоне). Такие боли проходили сами по себе без медикаментов или на фоне приема сорбентов, спазмолитиков, некоторым детям нужно было какое-то время полежать; болевой синдром такого характера отмечался у 54 детей (36%). У восьми детей (5,3%) боли в животе носили постоянный характер, часто были связаны с едой (возникали после еды), были интенсивными, часто требовали медикаментозного лечения и госпитализации для исключения острой хирургической патологии; одному ребенку была проведена по этому поводу аппендэктомия, и в аппендиксе с катаральными изменениями обнаружены аскариды; у двух детей отмечался болевой абдоминальный синдром обоих типов.
У 66 детей (44%) отмечались нарушения аппетита: у 54 (36%) аппетит был чаще снижен или избирательный; у 12 (8%) — повышен (ребенок постоянно хочет есть). Часто на вопрос об аппетите родители отвечали «когда как», т. е. были периоды нормального аппетита и снижения или повышения аппетита. В оценке данного показателя не обходится без большой доли субъективности, т. к. родители по-разному оценивают аппетит своих детей.
Бруксизм (скрежетание зубами) — симптом, который часто связывается с глистными инвазиями, но фактически является неспецифическим признаком интоксикации центральной нервной системы и может сопровождать любые хронические интоксикации — отмечался у 25 детей (16,7%).
Нарушения ночного сна отмечались у 81 ребенка (54%): беспокойство к вечеру, затруднения засыпания — у 15 детей (10%); беспокойный ночной сон (вскрикивания, постанывания, метания во сне, пробуждения, плач, бессонница, кошмарные сновидения) — у 76 (50,7%). Некоторые родители старших детей затруднялись охарактеризовать ночной сон ребенка, т. к. ребенок спит в другой комнате. Проблемы с засыпанием и ночным сном — важный симптом глистных инвазий, т. к. известно, что кишечные нематоды (в том числе аскариды и острицы) часто активизируются именно ночью.
У 54 детей (36%) отмечались зуд и/или покраснения в области заднего прохода (анальная эскориация) — у 43 детей (28,7%); зуд — у 38 (25,3%); оба симптома — у 27 (18%). Анальная эскориация и зуд считаются симптомами энтеробиоза (острицы), но при этом из 54 детей, у которых отмечались данные симптомы, энтеробиоз был доказан у 17 детей (31,5% от числа детей с этими симптомами). У других 37 детей (68,5% от числа детей с данными симптомами) было доказано наличие аскаридоза, но ни визуально, ни в анализах не были обнаружены острицы. Это может свидетельствовать либо о том, что в данных случаях присутствовали острицы, которые не были диагностированы, т. е. гельминтоз был смешанным, либо о том, что анальная эскориация и зуд — симптомы, характерные не только для энтеробиоза, но и аскаридоза.
У 29 детей (19,3%) отмечались признаки общего ослабления иммунитета: часто или длительно болеющие дети (по общепринятой классификации Monto J. et al., 87) — 18 детей (12%); рецидивирующие стоматиты, гингивиты отмечались у 13 детей (8,7%); кариес зубов — у шести (4%); рецидивирующие гнойные заболевания кожи или слизистых — у трех (2%).
У 15 детей (10%) имелись результаты исследования иммунного статуса по крови: у 13 детей было снижено количество Т-клеток; у всех 15 детей было снижено количество Т-хелперов, причем у шести из них — существенно; у 12 детей было снижено хелперно-супрессорное соотношение; у семи детей отмечалось снижение уровня IgA (секреторный иммуноглобулин), в том числе у трех — существенное, у остальных же восьми детей уровень IgA в сыворотке крови был либо нормальным, либо повышенным; у шести детей отмечалось снижение количества лимфоцитов, в том числе у одного ребенка была выраженная лимфо- и нейтропения. Эти результаты подтверждают известные данные о том, что аскариды и острицы угнетающе влияют на функции иммунитета, а также что у людей с ослабленным иммунитетом большая вероятность появления гельминтоза [1].
У 49 детей (32,7%) отмечались различные симптомы, которые также можно связать с воздействием гельминтов на организм: «географический» язык — у 12 детей (8%); отставание в физическом развитии, недостаточная прибавка в весе или похудание за какой-то период времени — у 21 ребенка (14%); болезненный вид (синева под глазами, бледность) выявлен при осмотре у семи детей (4,7%); неприятный запах изо рта, особенно по утрам, отмечался у десяти детей (6,7%); повышенная утомляемость, астенический синдром — у восьми детей (5,3%); эмоциональная лабильность, капризность, раздражительность ребенка — у четырех (2,7%), причем этот показатель субъективен, как и оценка родителями аппетита; гиперсаливация — еще один симптом, который обычно ассоциируют с гельминтозами, отмечался у трех детей (2%); различные проявления гиповитаминозов, в том числе рахит — у пяти детей (3,3%). Нередко при осмотре выявлялись изменения кожного покрова в виде «гусиной кожи».
У большинства детей отмечалось более одного симптома. Обобщенные данные по клинической картине представлены в табл. 2.
Терапия во всех случаях состояла из двух этапов: сначала — антигельминтная терапия, причем назначались два разных препарата (декарис и вермокс) с интервалом три — пять дней между ними, чтобы максимально охватить различные стадии жизни гельминтов; через некоторое время после антигельминтной терапии — препараты для микробиологической и функциональной коррекции. Соответственно оценивались результаты противоглистной терапии, результаты всего лечения, а также катамнез в течение шести месяцев после терапии. В большинстве случаев улучшение наступало быстро в процессе лечения. У 36 детей только после антигельминтной терапии существенно уменьшились или полностью исчезли аллергические проявления, у 39 детей после первого этапа терапии нормализовалась работа ЖКТ, у 41 ребенка сразу прекратились боли в животе, по остальным симптомам также наступало улучшение после противоглистных препаратов. Это подтверждает то, что симптомы были вызваны наличием гельминтов.
У 92 детей после всего лечения не было никаких жалоб; о 37 нет данных об изменениях состояния в процессе и после лечения; у 16 детей эффект был неполным, т. е. какие-то симптомы сохранялись и после окончания лечения; у четырех детей эффект от терапии оказался нестойким, поскольку возникли рецидивы после окончания лечения; у трех детей эффекта от терапии не было.
Литература
1. Благова Н. Н. Некоторые факторы иммунитета у больных аскаридозом и энтеробиозом на фоне лечения албендазолом. Автореф. дис. … канд. мед. наук. СПб, 1997. 2. Богоявленский Ю. К., Рачковская И. В., Чебышев Н. В. Нематоды и антигельминтные средства. М., 1994. 3. Лабораторная диагностика паразитарных болезней: https://www.infectology.spb.ru/. Вестник инфектологии и паразитологии.
Таблица 1. Распределение по возрасту
| Возраст | До 1 года | 1 — 3 года | 3 — 7 лет | 7 — 12 лет | 12 — 15 лет |
| Число детей | 9 | 94 | 23 | 18 | 6 |
назад
Таблица 2. Клиническая картина при кишечных нематодозах
| Жалобы | Количество детей | % от общего числа |
| Аллергические проблемы | 107 | 71,3 |
| Дисфункция ЖКТ | 113 | 75,3 |
| Болевой абдоминальный синдром | 60 | 40 |
| Нарушения аппетита | 66 | 44 |
| Бруксизм (скрежетание зубами) | 25 | 16,7 |
| Нарушения ночного сна | 81 | 54 |
| Анальная эскориация и/или зуд | 54 | 36 |
| Признаки ослабления иммунитета | 29 | 19,3 |
| Прочие симптомы | 49 | 32,7 |
назад
Острый панкреатит у детей
Острая форма панкреатита может развиваться вследствие инфекционного поражения организма, на фоне повреждений поджелудочной железы. Болезнь часто возникает после переедания и употребления чрезмерно жирной пищи, а также на фоне вирусных инфекций и гельминтозов.
Острое воспаление железы сопровождается выраженным деструктивно-воспалительным процессом. Ребенка необходимо госпитализировать, чтобы избежать развития осложнений и серьезных нарушений в работе пищеварительной системы2.
Своевременное обращение к врачу поможет избежать негативных последствий, например, развития гнойного перитонита (инфекционного воспаления брюшины).
Как отличить «плохой» налет от «хорошего»
Фото: так выглядит «молочный» белый налет на языке у грудничка
Появление у грудного ребенка белого налета на языке не всегда является сигналом к беспокойству. Присмотритесь к малышу, дайте ему сделать 1–2 глотка кипяченой воды. Если в поведении не наблюдается негативных изменений, грудничок спокоен, хорошо ест, а после питья количество налета уменьшается, значит, это молочные остатки.
В первые недели жизни основная еда младенца — материнское молоко, и неудивительно присутствие его остатков на языке.
Если белый налет на языке у месячного ребенка имеет плотную консистенцию в виде творожистых хлопьев, нужно срочно отвести малыша к врачу
. Подобные симптомы свидетельствуют о развитии молочницы и других нарушениях в организме ребенка.
Патологический налет не появляется «в одиночку», должны наблюдаться и изменения в поведении, самочувствии малыша: кроха капризничает, плачет, отказывается от еды, повышается температура тела, возможен плохой сон.
Хронический панкреатит у детей
Признаки хронического воспаления поджелудочной железы у детей определяются в первую очередь формой болезни и состоянием других органов пищеварительного тракта. Обычно детей беспокоят ноющие боли под грудью, которые усиливаются после употребления жирных и острых блюд, физического и психоэмоционального переутомления.
Хронический панкреатит в детском возрасте чаще всего развивается на фоне неблагоприятной наследственности. Если у родителей и близких родственников появляется подобное заболевание, риски его развития у ребенка значительно возрастают.
Хроническое течение воспалительного процесса может приводить к необратимым изменениям тканей поджелудочной железы и нарушению функций органа. При появлении характерных признаков обострения, таких как боль в животе, горечь во рту, рвота, частый и жидкий стул, необходимо обращаться к специалистам. Самолечение может усилить воспалительную реакцию.
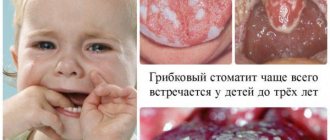
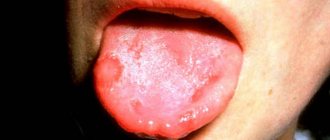
Беловатый язык как признак молочницы
Белый язычок у новорожденного с густым, плотным налетом часто свидетельствует о грибковом поражении полости рта, которое сопровождается развитием кандидоза (молочницы).
Молочница — это заболевание, которое развивается из-за активной жизнедеятельности дрожжеподобных грибков Candida. Они могут располагаться в организме человека, не вызывая дискомфорта, болезненных ощущений. Если среда становится для микроорганизмов благоприятной, они активно размножаются, поражая слизистые ротовой полости.
Дети на первом месяце жизни больше подвержены заболеванию, инфекцию они могли получить при рождении. Если у матери выявили грибок Candida, заражение неизбежно.
Фото: так выглядит белый налет на языке у грудничка при молочнице
Различают легкую и тяжелую стадии грибковой инфекции. Лечение легкой формы длится 7 дней без образования ран, развития осложнений. Чтобы избавиться от тяжелой формы кандидоза потребуется помощь педиатра и медикаментозная терапия. Важно постоянно наблюдать за изменениями цвета языка и слизистой полости рта малыша, за его самочувствием. Возможны осложнения, повышение температуры тела.
Белый язык — частый гость у новорожденных при искусственном вскармливании. Грудное вскармливание помогает подготовить иммунную систему малыша к атакам вирусов, вредных бактерий. Вдобавок тепло матери успокаивает нервную систему грудничка. «Искусственникам» требуется больше времени для укрепления иммунитета, отчего шансы развития недуга возрастают
.
Реактивный панкреатит у детей
Реактивный панкреатит развивается у детей на фоне других заболеваний желудочно-кишечного тракта, токсического поражения (например, в следствии отравления лекарствами), аллергической реакции. В подавляющем большинстве причина воспалительного процесса кроется в обострении желчнокаменной болезни и болезней печени.
Реактивный панкреатит развивается через несколько часов после неблагоприятного воздействия внутренних и внешних факторов. Отмечаются следующие симптомы3:
- боль, нарастающая после еды;
- признаки газообразования;
- изжога;
- тошнота, переходящая в рвоту;
- следы желчи и слизи в рвотных массах.
Причины появления налета на языке
Причин, из-за которых могут появиться разнообразные налеты на языке очень много: от банального употребления продуктов питания, способных изменить цвет языка, и до серьезных проблем со здоровьем, требующих немедленного обращения за медицинской помощью.
Самое первое, что необходимо сделать при обнаружении непонятных налетов на языке у ребенка — это вспомнить, что употреблял в пищу малыш в последние 24 часа. Очень часто сладкие газированные напитки, карамельки или другие сладости содержат активные красители, которые могут придавать слизистым полости рта самые экзотические оттенки: малиновый, фиолетовый, зеленый, оранжевый и другие. Даже натуральные ягоды и фрукты способны кардинально изменить цвет языка. Поэтому сразу впадать в панику не нужно. Следует попросить ребенка почистить зубы и язык, после чего оценить их состояние и цвет. Если налет не изменился или появился вновь без связи с приемом пищи, то это повод срочно посетить своего педиатра.
Итак, каким бывает налет на языке у ребенка, что может послужить причиной его появления и как его лечить, рассмотрим далее.
Белый
Белый налет можно обнаружить в полость рта у младенца чаще всего. Такое явление бывает и в норме, когда после ночного сна на языке обнаруживается тоненький белый налет без неприятного запаха, исчезающий после проведения гигиенических процедур и не вызывающий никакого дискомфорта или неприятных ощущений.
Появление плотного беловатого налета, который крайне трудно удаляется с поверхности языка и не исчезает после чистки зубов, может сигнализировать о проблемах со стороны желудочно-кишечного тракта (гастриты, энтерите или дисбактериоз). Такое явление нередко сопровождается и неприятным запахом изо рта. Кроме этого дети могут предъявлять жалобы, которые могут указывать на патологию ЖКТ:
- боли в животе различной локализации;
- вздутие живота;
- нарушения стула;
- изменение аппетита
Для того, чтобы избавиться от такого белого налета необходимо, прежде всего, обследовать систему пищеварения и устранить даже самые незначительные нарушения в ее работе.
У грудничков до 2 месяца жизни частым явлением, особенно после приема антибиотиков или погрешности в диете у кормящей мамы бывает молочница или кандидоз полости рта. При этой патологии на языке и щеках появляются обильные творожистые налеты белого цвета, которые легко удаляются, и под ними обнаруживается мелкие язвочки. После начала лечения молочницы противогрибковыми средствами и обработки полости рта растворами антисептиков, язык и другие слизистые быстро очищаются и приобретают прежний вид.
Серый
Серый налет на языке может быть признаком некоторых инфекционных заболеваний. Например, при скарлатине на первый же день слизистые оболочки покрываются грязно-серым налетом, который, начиная с кончика языка, постепенно исчезает и обнажает «малиновый язык» — увеличенные в размерах сосочки на ярко-красном фоне, что очень напоминает ягоды малины.
При дифтерии на корне языка можно обнаружить серые пленочные отложения, которые отделяются с трудом. Такие налеты распространяются на слизистые оболочки горла, небные дужки и сопровождаются кашлем и приступами удушья.
Лечение таких инфекционных заболеваний проводится только в условиях стационара. После излечения все налеты на языке исчезают.
Обезвоживание организма ребенка также может приводить к образованию серого налета на поверхности языка. При этом слизистые оболочки выглядят сухими и тусклыми. Восполнение необходимого объема жидкости быстро устраняет такой симптом.
Желтый
Плотный желтый налет на языке свидетельствует о патологии печени или желчевыводящих путей. Часто у детей заболевания билиарной системы протекают без яркой клинической картины, и наличие застоя желчи можно заподозрить только по изменению цвета отложений на слизистых оболочках полости рта.
Если у ребенка появился налет на языке желтого оттенка, необходимо срочно обратиться к врачу и провести обследование внутренних органов и биохимического состава крови.
Оранжевый
Окраска языка в оранжевый цвет является маркером того, что в полость рта попадает кислое содержимое из желудка. Такое случается при обострении гастритов с повышенной кислотностью, при рефлюксной болезни, при патологии пищевода и начальных стадиях развития язвы. При этом ребенок может дополнительно предъявлять жалобы на неприятный кисловатый привкус во рту, отрыжку, периодически возникающую изжогу. Лечение будет заключаться в устранении основной причины.
Зеленый
Появление зеленого налета на слизистой оболочке языка часто очень пугает родителей, особенно если он обнаруживается у новорожденного или грудного ребенка. Наиболее частая причина такого явления — кандидоз — грибковое поражение полости рта, возникающее из-за несовершенства иммунной защиты в организме малыша 1 года жизни или на фоне приема сильных антибактериальных препаратов.
Такой налет имеет различную интенсивность окраски и может распространяться на другие участки ротовой полости, обнаруживаясь на щеках, небе и губах. После его снятия можно увидеть красную поверхность языка с небольшими волдыриками или язвочками, которые доставляют неприятные ощущения ребенку.
Начинать лечить зеленый налет нужно только после консультации с доктором. Терапевтические мероприятия будут заключаться в приеме специальных препаратов с антигрибковым действием и местных антисептиков для лечения молочницы и профилактики бактериальных осложнений.
Коричневый
Коричневый язык у ребенка не такое редкое явление. Причин этому может быть много:
- Тяжелые заболевания системы пищеварения, сопровождающиеся воспалительными изменениями, застоем желчи в желчных протоках, нарушением процессов пищеварения.
- Постоянное обезвоживание детского организма вследствие высокой температуры окружающей среды или недостаточного употребления жидкости.
- Недостаточное потребление витаминов группы В.
- Прием некоторых медикаментов: антибиотиков, растворов антисептиков, концентрированных отваров трав.
Установить точную первопричину появления такого темного налета очень тяжело. Это под силу только опытному врачу, который после дополнительных обследований сможет назначить оптимальное лечение.
Черный
Наличие у ребенка черного налета на языке выглядит достаточно страшно, и причин этому явлению может быть несколько:
- Бактериальная ангина часто сопровождается появлением темных налетов на слизистых оболочках вплоть до черного цвета. При этом у ребенка будут признаки воспаления в миндалинах: красное горло, высокая температура, болезненность при глотании, слабость.
- Скрытые формы сахарного диабета, которые приводят к стойкому нарушению кислотно-щелочного баланса в организме. Избыток кислоты или ацидоз и будет провоцировать потемнение языка.
- Прием некоторых антибиотиков вызывает рост патогенной микрофлоры во рту, которая дает стойкое окрашивание слизистых оболочек в черный цвет.
Лечение такого налета будет заключаться в устранении причин, вызвавших его появление. После того, как будет пролечена ангина, отменены лекарственные препараты или выявлен и компенсирован сахарный диабет, такой симптом, скорее всего, уйдет самостоятельно.
Синий
Синий язык — признак застоя крови. Очень часто разнообразные заболевания сердечно-сосудистой (врожденные пороки сердца, аритмии, сердечная недостаточность) и нервной системы (кровоизлияния, кисты, эпилепсия) приводят к тому, что кровь течет по тканям медленнее, чем надо — появляется цианоз или синюшность на конечностях, губах и языке. Поэтому если Вы заметили такой симптом у своего ребенка, то необходимо срочно обратиться к своему лечащему доктору за консультацией.
Диагностика панкреатита у детей
Диагноз ставится на основании клинической картины, результатов опроса, осмотра ребенка и данных проведенного обследования. При прощупывании живота гастроэнтеролог обнаруживают локальную болезненность в области эпигастрия (в верхней и средней части живота, между реберными дугами). С целью выявления сопутствующих патологий органов пищеварения специалисты могут также назначить2:
- обзорную рентгенографию органов ЖКТ*;
- компьютерную томографию;
- УЗИ;
- МРТ**.
Лечение панкреатита у детей
Выбор методов лечения панкреатита у детей требует внимательного изучения анамнеза, данных обследования и осмотра ребенка. Острая форма заболевания нередко требует госпитализации ребенка. Воспаленная поджелудочная железа нуждается в покое, который можно обеспечить только строгим соблюдением следующих условий2:
- постельный режим;
- диета;
- возможное краткосрочное лечебное голодание;
- медикаментозное лечение, включающее введение глюкозы, обезболивающих и противовоспалительных препаратов, а также лекарств, предназначенных для нормализации пищеварения, например, препарат Креон®.
При выраженной деструкции (нарушении в процессе функционирования) поджелудочной железы требуется срочное хирургическое лечение.
Из-за высокого риска появления осложнений панкреатит в детском возрасте требует контроля специалистов. Даже если симптомы воспалительного процесса слабо выражены, необходимо обратиться к специалисту для предупреждения нежелательных последствий.
Особое внимание гастроэнтерологи уделяют разработке мер профилактики обострений панкреатита у детей. Профилактика включает поддержание рационального питания, соответствующего возрасту ребенка, предупреждение токсикационного поражения организма в результате инфекционных процессов и течения болезней внутренних органов.
У новорожденного белый налет на языке — что делать
Способ лечения белого налета на язычке у грудничка
зависит от причины его появления
. Если белесые пятна — остатки грудного молока, молочной смеси, необходимо очистить язычок малыша. Воспользуйтесь кипяченой водичкой, ополаскивая ею рот младенца после кормления.
Если дефект вызван нарушениями со стороны нервной системы, обратитесь к детскому невропатологу для выявления причины невроза, позаботьтесь о спокойствии малыша. Очищать язык не потребуется, дефект пройдет самостоятельно.
Появление белесых пятен на язычке может означать, что у крохи имеются проблемы с пищеварением. Уделите внимание питанию ребенка. Первоочередная задача — устранить дисбактериоз, подобрав другую смесь при искусственном вскармливании или скорректировав питание матери при грудном. Этих действий достаточно для устранения симптомов.
Белый налет на языке у новорожденного ребенка может появиться при инфекционных заболеваниях слизистой полости рта: герпесе, скарлатине, ветряной оспе. Болезнь протекает с повышенной температурой тела.
Без медикаментозного лечения не обойтись. Во избежание осложнений, перехода недуга в хроническую форму, врач может направить кроху на стационарное лечение.
Лечим молочницу
Лечение легкой стадии молочницы предполагает протирание языка содовым раствором. С его помощью можно легко очистить белесые накопления и предупредить размножение бактерий.
Уделяйте больше внимания правилам личной гигиены:
- Для «искусственников» перед кормлением обязательно обдавайте соску, бутылочку кипятком.
- Регулярно чистите, кипятите резиновые игрушки.
- Своевременно заменяйте устаревшие соски новыми, учитывая рекомендации производителя.
- При грудном вскармливании следите за чистотой сосков. Перед прикладыванием малыша не забывайте мыть грудь теплой водой. В период лечения заболевания дополнительно обрабатывайте ее содовым раствором.
- При лактации постарайтесь избегать приема антибиотиков, приведите в норму рацион, наполните его витаминными продуктами.
- После кормления удаляйте молочные остатки.
Важный момент! Не целуйте больного малыша в губки, не облизывайте соску — вы рискуете сами заразиться и прибавить чаду вредных бактерий, вирусов со своей слюной. Даже после выздоровления воздерживайтесь от подобных действий.
Плотный, творожистый налет на язычке, небе и деснах младенца, появление белесых прыщей свидетельствуют о сложной стадии молочницы. Медикаментозное лечение проводится со строжайшим соблюдением предписаний врача, без нарушений режима. Назначаются иммуномодулирующие, противогрибковые препараты.
Как почистить язычок от налета новорожденному
Важнейшим фактором, влияющим на скорость излечения от молочницы, является гигиена полости рта. Делать чистку поверхности язычка у грудничка родители могут в домашних условиях. Порядок процедуры:
- Сделайте слабый 2%-й содовый раствор: 1 ч. л. пищевой соды растворите в стакане кипяченой воды.
- Прежде чем чистить язык новорожденному, вымойте руки с применением мыла без добавок. На подушечку указательного пальца намотайте немного стерильного бинта.
- Смочите забинтованный палец в содовом растворе, помассируйте им проблемную поверхность. Очищать язык нужно максимально бережно, без нажимов.
- Процедуру повторяйте после каждого кормления, 4–5 раз в день.
Кроме содового раствора, почистить поврежденные слизистые ребенка можно лечебной кашицей. Для ее приготовления смешайте 1/2 таблетки Нистатина (125 тыс. ед.) с 1 мл жидкого витамина B12. Полученную смесь нанесите на десны, небо, поверхность язычка, покрытую налетом. Обработку повторяйте после каждого кормления.
Чтобы убрать неприятный налет, народная медицина советует использовать мед, лимонный сок. Будьте осторожны, такие компоненты способны вызвать аллергическую реакцию у грудничка, усложнить лечение.
Диета при панкреатите у детей
При панкреатите ребенок должен соблюдать диету.
Исключаются следующие продукты питания и напитки2:
- свежий хлеб и выпечка;
- газированная вода;
- жирные молочные продукты;
- копчености, приправы и пряности;
- магазинные соки;
- жирное мясо;
- капуста;
- лимоны;
- кредис;
- бобовые;
- кофе.
Полезны слизистые каши, приготовленные на овощных отварах. Можно употреблять мясные бульоны, приготовленные из птицы (курица без кожи), телятины, кролика, которые предварительно готовят на пару или отваривают. В период обострения пища должна быть протертой, не содержать комков и грубых кусков, способных травмировать слизистую пищеварительного тракта.