По данным antiplagiat.ru уникальность текста на 16.10.2018 г. – 99,9%.
Ключевые слова, теги: Рентгеновские снимки, удаление зуба, ортопантомограмма, периодонтит
Киста зуба относится к группе челюстных кист. Челюстная киста – общее понятие, объединяющее множество патологий. Образование кистозной полости в челюсти может быть вызвано воспалительным процессом, в редких случаях — растущей опухолью. Она может находиться в «спящем» состоянии и никак не проявлять себя, или, напротив, быть в активной, острой фазе, болеть, воздействовать на соседние здоровые ткани, вызывать различные заболевания. В любом случае, наличие кист в челюсти и, в частности, наличие кисты зуба, требует внимания и серьезного отношения.
Киста зуба: историческая справка
Слово «киста» имеет греческое происхождение («kystis») и в буквальном переводе означает «пузырь». Киста зуба – полостное опухолеподобное образование. Раньше, когда рентгеновских снимков еще не делали, увидеть такие образования было крайне сложно и, как правило, зубные врачи сталкивались с ними во время удаления зубов у пациентов. Благодаря появлению в конце XIX века (1895г.) рентгенодиагностики появилась возможность планирования лечения зубных кист. И сегодня, если пациент регулярно посещает кабинет стоматолога, мы можем успешно диагностировать и устранять зубные кисты еще на тех стадиях, когда они не представляют опасности.
Противопоказания
Цистэктомия противопоказана при непереносимости анестезии и тяжелых сопутствующих заболеваниях сердца, печени, почек, легких, крови, сахарном диабете, истощении, системных инфекциях. Кроме этого, частичную цистэктомию не проводят, если недопустимо уменьшение рабочего объема мочевого пузыря при раке 0 степени, а также в случаях, когда опухоль находится возле места соединения мочеточников и мочеиспускательного канала с мочевым пузырем (нет технической возможности обеспечить функцию мочевыведения).
Киста зуба: анатомия
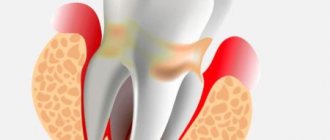
Киста зуба — это доброкачественное полостное опухолеподобное образование, имеющее оболочку и внутреннюю эпителиальную выстилку, клетки которой вырабатывают жидкость. Современная медицина до сих пор не может с точностью ответить на вопрос, как и откуда зарождающаяся киста берет эпителиальную ткань. Однако большинство ученых склоняется к тому, что она происходит из остатков зубообразовательного эпителия, так называемые, островки Малассе–Астахова. И развивается, вследствие хронического одонтогенного воспаления, когда микробы попадают через канал зуба в челюстную кость. Дальнейшее развитие процесса может идти в двух направлениях, результатом которых являются патологии: обширного деструктивного процесса, не имеющего оболочки — безоболочечное образование (такой процесс не является кистой), или непосредственно кисты зуба — оболочечное.
Виды зубных кист
Принято различать 2 вида зубных кист — фолликулярную и радикулярную. Фолликулярная киста встречается реже, чем радикулярная. При наличии определенных факторов она вырастает из зубного фолликула — оболочки вокруг растущего зуба. При значительном размере и вовлечении рядом стоящих зубов называется фолликулярная зубосодержащая киста.
Радикулярные (одонтогенные воспалительные) кисты образуются на корнях зубов вследствие патологических процессов, распространяющихся за верхушкой корня. По расположению радикулярные кисты могут быть апикальными (корневыми), латеральными (боковыми), апико-латеральными и межкорневыми.
Механизм образования и роста кисты зуба
Кистозная полость, располагаясь в челюсти, имеет внешнее сопротивление со стороны окружающей ее челюстной кости. Но эпителиальные клетки выстилки начинают производить жидкость, которая постепенно заполняет полость, создавая избыточное давление.
Это давление воздействует на окружающую костную ткань, вызывая ее постепенное периферийное рассасывание, давая кисте возможность вырасти еще больше, усилить секрецию жидкости, а значит, оказывать еще большее давление на стенки. Именно поэтому кисты могут вырастать до очень больших размеров, причем иногда бессимптомно, если не сопровождаются периодическими воспалениями. Это может быть связано с хорошим иммунным статусом пациента, низкой патогенностью микрофлоры в очаге и другими факторами.
Реабилитация
Срок восстановления мягких тканей — до 2 месяцев, костной ткани — 5-6 месяцев. Длительность зависит от особенностей организма и соблюдения врачебных рекомендаций:
- употреблять мягкую пищу комфортной температуры;
- не есть и не пить горячее, острое, соленое;
- отказаться от алкоголя и курения;
- чистить зубы осторожно;
- принимать все назначенные лекарства.
Стоматологи считают цистэктомию наиболее эффективным и сохраняющим методом, который рекомендуется всем при отсутствии противопоказаний.
Возможные осложнения кисты зуба
В процессе роста киста может «отодвигать» близлежащие анатомические образования, такие как канал нижнеальвеолярного нерва, может нарушать внешние контуры челюстных костей (синдром пластмассовой игрушки), изменяя тем самым контуры лица, то есть обусловливает асимметрию лица. Также может вовлекать и другие соседние ткани в патологический процесс. Так, зачастую, в расположенных рядом с кистой зубах развивается ретроградный периодонтит. А если киста прорастает в гайморовы пазухи, формируется хронический одонтогенный гайморит, который может долгое время протекать бессимптомно, но, тем не менее, оказывать пагубное влияние на здоровье.
Когда не проводиться операция
Существует некоторые факторы, наличие которых является противопоказанием к проведению цистэктомии зуба, цена составляет около 7000 рублей. К ним относится:
- Если гнойная опухоль достигла большого размера, под воздействие которой попали несколько элементов зубного ряда, в результате нарушилась их структура, началось нагноение и воспалительный процесс.
- Если у пациента диагностирована инфекционная болезнь или воспаление, которое стало причиной разрушения структуры зубы, их расшатывания, в результате начал развиваться пародонтит или пародонтоз.
- При онкологической иди эндокринной болезни, возникновение которой связано с воспалительным процессом в десне или зубном корне. К таким заболеваниям относится лейкемия, саркома, диабет.
- При разрушении, почернении зубной коронки, в результате чего произошло нагноение. К причинам относят инфекционное заболевание, вредные привычки у человека.
Диагностика кисты зуба
Выбор метода лечения кисты зуба основывается на многоплановой диагностике, которая может включать в себя:
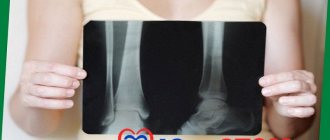
— осмотр пациента; — «прицельный» рентгеновский снимок зуба, который пациент указывает как причинный зуб; — ортопантомограмма (панорамный снимок челюстных костей), позволяющий увидеть патологии и наиболее вероятные места их развития в верхней и нижней челюстях, в гайморовых пазухах, в каналах нервных стволов; — в некоторых случаях — компьютерная томограмма, позволяющий увидеть лицевой скелет и кости черепа, суставы, гайморовы пазухи в трёх проекциях (фронтальная, сагитальная и горизонтальная) и в трёхмерном объёмном изображении.
Робот-ассистированная РЦ у мужчин
Положение больного и локализация троакаров. Пациента укладывают в дорзальное литотомическое положение, руки располагают вдоль тела, нижние конечности разводят в стороны настолько, чтобы было возможно подвести робот. Пациента адекватно фиксируют к столу и устанавливают в положение Trendelenburg под 30-450 (рис. 1).
Рисунок 1. Положение больного на операционном столе
После индукции общей анестезии обрабатывают операционное поле, устанавливают назогастральный зонд и стерильный катетер Foley. Правильное расположение троакаров является очень важным для успешности операции. Мы использовали технику с 6 троакарами, порт для камеры располагали на 5 см выше пупка по срединной линии. После инсуффляции брюшной полости до 10-12 мм рт. ст. под контролем зрения устанавливали два роботических троакара по линии пупка справа и слева латеральнее прямых мышц живота. Левый порт устанавливается на 8 см, а правый — на 10-11 см от средней линии, что обеспечивает большее пространство для троакара ассистента. Третий из них устанавливается на 7-10 см латеральнее от левого порта и 5-7 см выше от гребня подвздошной кости. При выполнении интракорпоральной деривации мочи этот порт заменяют на 15 см троакар для сшивающего аппарата, что обеспечивает лучший угол для резекции тонкой кишки и формирования межкишечного анастомоза. Два ассистентских порта располагают с обеих сторон от правого роботического порта. Расположение троакаров приведено на рис. 2.
Рисунок 2. Положение троакаров
Задняя диссекция. В начале проводится мобилизация обоих мочеточников на протяжении нижней трети от зоны пересечения с подвздошными сосудами до МП. Ближе к юкставезикальному отделу мочеточника накладываются две клипсы Hem-o-lock, между ними он пересекается и часть его отправляется на патоморфологическое исследование (рис. 3).
Рисунок 3. Мобилизован левый мочеточник на протяжении нижней трети и клипирован
На проксимальную клипсу накладывается лигатура, которая облегчает дальнейшую манипуляцию при анастомозировании мочеточника с резервуаром. Затем выделяются семявыносящие протоки и семенные пузырьки, проводится мобилизация стенки МП позади пузырьков до фасции Denonvilliers, которая вскрывается, и дальнейшая диссекция выполняется между ней и прямой кишкой (рис. 4).
Рисунок 4. Задняя диссекция МП. А) Семенные пузырьки. Б) Прямая кишка.
Ретропростатическая диссекция должна проводиться кпереди от преректальной жировой клетчатки во избежание травмы прямой кишки. При несохранении нервно-сосудистых пучков семенные пузырьки оставляются неизменёнными на МП. В случае нервосберегающей РЦ они выделяются ближе к простате, тем самым избегая повреждения нервно-сосудистых пучков, которые располагаются латеральнее и близко к пузырькам.
Мобилизация МП и простаты с двух сторон. После отделения МП от прямой кишки проводится мобилизация МП с обеих сторон. Медиальные пупочные связки идентифицируются ближе к абдоминальному паховому кольцу. Брюшина пересекается латерально к связкам, распространяющимся на медиальные участки наружной подвздошной артерии и на Retzii пространство. Используя комбинацию острой и тупой диссекций пространство между латеральной поверхностью МП и боковой стенкой таза расширяется до достижения тазовой фасции (рис. 5).
Рисунок 5. Выделение мочевого пузыря по боковой поверхности до простаты
При этом не следует пересекать урахус и пупочные связки, чтобы МП не проваливался в операционное поле. Эндопельвикальная фасция затем вскрывается, выделяется латеральная поверхность простаты.
Клипирование и пересечение сосудов МП. Семявыносящие протоки пересекаются для открытия доступа медиальнее от наружных подвздошных сосудов, и продолжается латеральная диссекция. Используя четвёртую руку, МП отводят краниально. При достаточной ретракции латеральные ножки могут быть хорошо идентифицированы для пересечения с помощью LigaSure или клипирования клипсами Hem-o-lock. В начале выделяют и клипируют верхнюю пузырную артерию (рис. 6).
Рисунок 6. Клипирование пузырных сосудов
Далее проводят мобилизацию нижней пузырной и везикопростатических артерий. Выделение ножек МП заканчивается на верхне-латеральном участке простаты рядом с семенными пузырьками при сохранении нерво-сосудистых пучков. Они располагаются в задне-латеральной части простаты и легко выделяются на всем протяжении до апекса простаты. Нервосохраняющая диссекция при РЦ может быть выполнена по аналогичной методике, как при робот-ассистированной простатэктомии. Инцизия выполняется в перипростатической фасции и продолжается дистально к верхушке простаты. При этом нужно избегать термальной травмы или чрезмерной тракции нейро-сосудистых пучков. Далее выделяются сосудистые ножки простаты, которые рассекаются между клипсами Hem-o-lock. Эта техника эффективно сохраняет латеральную перипростатическую фасцию. У пациентов с низким уровнем простат-специфического антигена мы выполняли инфрафасциальную диссекцию, и в нашей серии РЦ у них не было рака простаты.
Мобилизация передней стенки МП и уретры. Урахус и медиальные пупочные связки коагулируются биполярным диссектором и пересекаются. Выделяются передняя стенка МП и простаты. Дорзальный венозный комплекс перевязывается и пересекается, проводится апикальная диссекция простаты и уретры на протяжении (рис. 7).
Рисунок 7. Мобилизация простаты и уретры
Далее удаляется катетер Foley и на уретру ближе к простате накладывается клипса Hem-o-lock для исключения попадания мочи или опухолевых клеток. Альтернативно подобная клипса может быть наложена на катетер Foley после подтягивания его баллона, который помогает в тракции МП с простатой (рис. 8).
Рисунок 8. После отсечения уретры, на катетер Foley наложена клипса
Освобождённый препарат помещается в эндомешок. Малый таз промывается раствором антисептика и производится гемостаз путём коагуляции или прошивания кровоточащих сосудов. После установления дренажа препарат извлекается через расширенную рану одного из портов.
Удаление кисты зуба. Исторически значимые и современные методы операции по удалению зубных кист
Изначально самым распространенным методом лечения кист был метод их удаления. С этой целью применялись 2 принципиально разных метода: цистотомия и цистэктомия.
Цистотомия (или метод PARCH-I) имеет историческое значение в развитии и становлении медицины. Сегодня этот метод практически не используется, но раньше был незаменим при удалении кист больших размеров. Чтобы избежать осложнения и его тяжелых последствий, между полостью кисты и преддверием полости рта создавался широкий канал посредством сшивания краев оболочки кисты со слизистой оболочкой ротовой полости.
Цистэктомии (или метод PARCH-II) заключается в полном иссечение/удалении кисты. Данное оперативное вмешательство зачастую одновременно сопровождается и удалением верхушки корня – источника образования кисты, содержащего инфицированные апикальные дельты. Сегодня этот метод наиболее популярен.
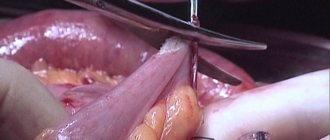
Главная цель цистэктомии – полное санирование полости кисты, что без резекции верхушки корня не представляется возможным. Дело в том, что корневая пульпа в своей верхушечной трети имеет апикальную дельту с нечеткой структурой и очень тонким разветвлением каналов даже в однокорневых зубах. Если при лечении зуба такие каналы можно прочистить, то в процессе перелечивания это практически невозможно, особенно учитывая узость боковых дельт. Удаление верхушки корня, кроме того, позволяет максимально эффективно прочистить полость кисты за корнем. Это особенно актуально для 12 и 22 зубов, которые отличаются более загнутой корневой системой. Операция проводится следующим образом: с помощью небольшого разреза на десне хирург очень аккуратно доходит до поверхности кости, находящейся над кистозной полостью, трепаном или бором убирает стенку, следя за тем, чтобы не пострадали соседние зубы, и затем извлекает оболочку кисты, проводит резекцию верхушки корня. Далее проводится санация кистозной полости и последующая её ревизия на предмет остаточных частиц кисты. После этого в некоторых случаях осуществляется ретроградное пломбирование. Итоговым мероприятием в проведении операции по удалению кистозных образований является заполнение образовавшейся полости костнопластическим материалом и ушивание раны.
В случае образования кисты большого размера может быть произведена ампутация верхушки корня зуба, либо удаление половины зуба и поврежденного корня (гемесекция), а в случае межкорневой кисты – это короно-радикулярная сепарация.
Этапы цистотомии
Данный вид оперативного вмешательства менее сложный в сравнении с полностью удаленной кистой. Операция происходит легче и быстрее, с минимумом противопоказаний. Главный минус – это дефект в ротовой полости, требующий особого ухода.
План операции:
- местное анестезирование;
- противомикробная обработка полости рта и слизистых;
- рассечение десны вплоть до новообразования;
- срез стенки капсулы, удаление содержимого, обеззараживание;
- соединение стенок кистозной капсулы с мягкими тканями десны;
- обработка лекарственными препаратами;
- наложение ватного тампона с йодом.
По окончании операции в ротовой полости образуется дополнительная пазуха, поэтому процедуры гигиенической обработки нужно проводить правильно, согласно рекомендациям лечащего врача. На этом лечение не заканчивается – пациент должен пройти курс антибиотиков и противовоспалительных препаратов.
При правильном уходе полное срастание раны и рассасывание капсулы происходит в течение года, но если случай был сложным, то восстановление может затянуться до двух лет.
Критерии качества удаления кисты зуба
Несмотря на то, что цистэктомия — это оперативное вмешательство, основным показателем качества лечения будет санация корневых каналов, в том числе и ретроградное пломбирование. В настоящее время помимо устранения самой оболочки кисты негласным правилом стало заполнение ее полости теми или иными костно-пластическими материалами, т.к. это полностью исключает вероятность нагноения кровяного сгустка, способствует быстрому зарастанию костного дефекта и улучшает механическую устойчивость зуба.
Показания к удалению зуба с кистой
Как правило, консервативное лечение, проведенное вовремя, или операция по удалению кисты позволяют сохранить зуб. Но это не всегда возможно. Зуб необходимо удалить в следующих случаях:
— наличие сильного болевого симптома при неэффективности медикаментозного лечения; — гнойный воспалительный процесс при невозможности его дренирования; — перелом коронковой части зуба, без возможности восстановления анкерными штифтами и/или культевыми вкладками; — непроходимость корневых каналов; — наличие множественных повреждений на корнях зуба или повреждений большого размера; зуб практически полностью разрушен и ортопедическое восстановление невозможно; — отсутствие необходимости в лечении зуба в связи с наличием согласованного между доктором и пациентом плана протезирования.
Техника выполнения
Цистэктомия выполняется под общим наркозом, который не только обезболивает, но и обескровливает операционное поле. Далее выполняются следующие мероприятия:
- обнажение кости;
- получение доступа к кисте;
- удаление образования (в случае объединения с корнем выполняется его резекция);
- пломбировка;
- антибактериальная обработка костной полости;
- наложение швов.
Для предотвращения появления гематомы на прооперированный участок накладывается давящая повязка, которая снимается через 5-7 дней.
В дальнейшем пациенту назначается лечение противовоспалительными, противоаллергическими и обезболивающими препаратами.
Стоимость
Стоимость услуги по лечению или удалению кисты зуба складывается, как и многие другие оперативные вмешательства, из ряда факторов. Комплекс проводимых диагностических манипуляций, виды и методики лечения, консервативная подготовка каналов, проведение предоперационной подготовки, непосредственно сама операция, используемые костно-пластические материалы, послеоперационное наблюдение всё это влияет на итоговую стоимость лечения в данных клинических ситуациях.
Киста зуба – серьезная патология. Во всех случаях, даже в случаях полного отсутствия какой-либо симптоматики, она представляет опасность для здоровья. При регулярном посещении стоматолога вы можете быть уверены: киста зуба, если она есть, будет вовремя обнаружена, а последующее лечение позволит бесследно устранить её, сохранив здоровье зуба.
По данным antiplagiat.ru уникальность текста на 16.10.2018 г. – 99,9%.
Ключевые слова, теги: Рентгеновские снимки, удаление зуба, ортопантомограмма, периодонтит
Обсуждение
Робот-ассистированная РЦ постепенно занимает своё место в оперативном лечении больных с мышечно-инвазийным РМП. Робот-ассистированный доступ позволяет снизить количество интра- и послеоперационных осложнений, в первую очередь уменьшить объём кровопотери, сократить сроки госпитализации и реабилитации пациентов 5, 8, 10, 11. Сложность РЦ усугубляется коморбидностью пациентов, которые часто являются пожилыми. РЦ является длительным вмешательством, включающим три определяющих этапа: удаление МП, тазовая лимфодиссекция и деривация мочи 4, 6, 8. В начале освоения методики робот-ассистированной РЦ мы стремились сравнительно упростить операцию, разбив каждый этап на небольшие шаги. При их выполнении старались соблюдать определённую очерёдность выполнения, то есть к каждому последующему этапу переходили после завершения предыдущего. При данном структурированном подходе существуют несколько основных преимуществ. Во-первых, упрощается техника РЦ и улучшаются её результаты. Работая в одной определённой области, прежде чем перейти к следующему шагу, внимание хирурга сосредоточивалось на единственной на тот момент задаче. Важным является достижение адекватного гемостаза на всех этапах РЦ, что обеспечивает хорошую визуализацию и снижает объём кровопотери. Даже на основании своего первоначального опыта мы убедились, что систематический подход при выполнении РЦ позволял сократить время операции. Во-вторых, на наш взгляд, подробным описанием индивидуальных шагов операции легко учить молодых специалистов и проводить адекватное мониторирование обучения.
Открытая РЦ с расширенной лимфодиссекцией остаётся золотым стандартом лечения РМП, обеспечивающий отличный местный контроль опухоли с 50- 70 % пятилетнего раково-специфической выживаемостью 13-16. Роль роботической хирургии в лечении РМП продолжает развиваться с нарастающей популярностью и поддерживается хорошими ближайшими или среднесрочными результатами 10, 12, 17. В первую очередь РЦ выполняется по поводу онкологического заболевания, и поэтому об эффективности любого доступа будут судить на основании отдалённых результатов выживаемости. Робот-ассистированная РЦ в некоторых клиниках выполняется уже более 15 лет, данные робот-ассистированной РЦ с анализом по Kaplan-Meier опубликовали на 36 и 60 месяцы, сравнимыми с сериями после открытой РЦ 5, 8, 11. Так, по данным Collins J.W. et al. 8 пятилетняя раково-специфическая выживаемость составила 67%.
РЦ при различных доступах ассоциируется с определённым количеством периоперативных осложнений и выраженной морбидностью 13-16. По данным различных авторов при открытой РЦ их количество колеблется от 49 % до 64 % 6, 10, 13-17. Осложнения высокой степени по Clavien-Dindo наблюдаются от 13 % до 40 %, а 90-дневная смертность — от 0 % до 4,5 % 13, 16. При робот-ассистированной РЦ также отмечается высокий уровень осложнений, но относительно меньшее количество, по сравнению с открытой РЦ 12, 18-20. Collins J.W. et al. 8 ранние осложнения (0-
30 дней) наблюдали у 54 (47,8 %), 3 степени по Clavien-Dindo — у 37 (32,7 %) пациентов. Поздние осложнения (более 30 дней) имели место у 30 (26,5 %), 3 степени
по Clavien-Dindo — у 20 (17,7 %), умер 1 (0,9 %) больной от эмболизации лёгочной артерии. Недавний метаанализ показал, что робот-ассистированная РЦ по сравнению с открытой РЦ ассоциируется с меньшим числом периоперативных осложнений, высоким количеством удалённых лимфоузлов, длительным временем операции, снижением объёма кровопотери и меньшим количеством гемотрансфузий, а также коротким периодом госпитализации 12. Дальнейшие проспективные исследования результатов робот-ассистированной РЦ с длительным сроком наблюдения позволят подтвердить данные этого анализа.