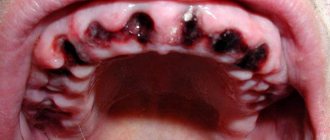
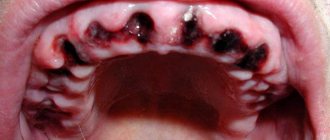
Причины и длительность боли Механизм боли Локализация Этапы заживления Возможные осложнения Когда надо к врачу Что делать после удаления Что нельзя Как уменьшить боль
Экстракция (удаление) зуба – хирургическое вмешательство, сопровождающееся повреждением околозубных тканей (десны, костной лунки, слизистой). Боль после удаления зуба — нормальная реакция организма на оперативное вмешательство. В зависимости от сложности клинической ситуации, объема операции, после процедуры, когда прекращается действие анестетика (через 3-4 часа), пациент начинает ощущать ноющую боль в травмированной области.
Почему и сколько болит?
Боль возникает вследствие травматического отека тканей, сдавления нервных окончаний. Чем сложней и объемней была операция, тем интенсивней болит десна после удаления зуба. В норме симптомы после экстракции резца или моляра следующие:
- Ноющая боль, сохраняется 1-3 суток
, но день за днем стихает; - небольшой отек, гематома, покраснение вокруг удаленной единицы (могут нарастать на 2-3 день
, а дальше спадают); - образование кровяного сгустка в ране;
- появление белесоватого налета (фибрин, ускоряющий заживление тканей).
Это нормальная реакция на хирургическое вмешательство. Сколько болит зуб после удаления зависит от сложности операции, особенностей организма, болевого порога пациента, местоположения зубной единицы в ряду (после экстракции моляров травма обширней, дольше беспокоит). В норме, дискомфортные ощущения сохраняются
3-5 дней
, постепенно стихают и самостоятельно исчезают.
Ткани восстанавливаются
около
10-14 дней
. К данному времени слизистая полностью заживает, начинает формироваться новая кость внутри лунки, которая полностью заполнит дефект примерно через полгода.
Самым сложным для лечения и удаления является 3 моляр (восьмерка, зуб мудрости). У них очень искривленные, переплетенные между собой корни. Зуб мудрости зачастую полностью не прорезанный (ретинированный), покрыт слизистой или костью, неправильно прорезавшийся (дистопированный). Операцию затрудняет сложный доступ к восьмерке. Поэтому заживление после сложного удаления 3 моляра может потребовать больше времени (около месяца). Но если боль и отек не начали спадать через неделю после вмешательства, нужно проконсультироваться со стоматологом.
2.Через какое время можно есть и пить.
После удаления можно попить воды. Спустя два часа можно покушать. Ограничительным условием является не пережевывать грубую пищу на стороне удаленного зуба в первые несколько дней. От жесткой пищи сгусток крови, который находится в лунке и нужен для заживления раны, может повредиться. Если пациент испытывает острое чувство голода, то никто не запрещает съесть прохладный йогурт, кефир. В первые дни заживления лунки лучше вовсе исключить употребление грубой, жесткой, твердой пищу, чтобы не делать сильных жевательных движений, также острые, соленые блюда, чтобы не раздражать слизистую полости рта. Также важно следить за температурой еды и напитков, они не должны быть слишком горячими.
Механизм возникновения боли
- Травма мягких, твердых околозубных тканей;
- повреждение (разрыв) соединительной ткани, удерживающей зуб;
- разрушение сосудов, нервных окончаний;
- отекание травмированной десны, давление на близлежащие области, нарушение кровообращения;
- иррадиация боли по нервным стволам в другие отделы челюстно-лицевые отделы.
Боль после экстракции любой зубной единицы — естественная реакция организма на вмешательство. Как бы аккуратно не действовал хирург, целостность сосудов, нервов, волокон неминуемо нарушается. Нормально, когда болит место удаленного зуба не больше 2-3 дней
, после удаления восьмерки десна может беспокоить
около недели
. Если через 7-10 дней дискомфортные ощущения не исчезают, а продолжаются или нарастают, нужна помощь врача.
Локализация боли
Как правило, болезненные ощущения локализуются в зоне иннервации нервных окончаний, травмированных при вмешательстве. Соответственно тому, где располагается лунка, боль может иррадиировать в горло, висок, ухо. Нередко после удаления зуба болит соседний. Самая распространенная причина – повреждение мягких тканей инструментами, из-за чего десна вокруг раны отекает, начинает болеть, болезненные ощущения распространяются дальше к соседним единицам.
У резцов и клыков обычно 1 корень, что делает их удаление наименее травматичным. Жевательные единицы имеют 2-3 и больше корней, что усложняет операцию, делает ее более объемной. Задние зубы верхней челюсти граничат с дном гайморовых пазух, после удаления боль может отдавать в носоглотку, щеку, глазницу, ухо.
Если после удаления нижнего зуба болит челюсть, особенно когда речь идет о многокорневых жевательных единицах (7, 8 зуб) — это норма. Обычно подобные ощущения проходят за несколько дней. Идти к стоматологу нужно, если боль не стихает 5-7 дней, сопровождается другими тревожными симптомами.
Информация по использованию препаратов
Если процедура была не осложненной, вполне возможно, что обезболивающие препараты в период восстановления и не понадобятся. Но все лучше за полчаса до завершения действия анестезии (о примерном времени скажет врач) выпить анальгетик. Это поможет предупредить боль, которая практически неизбежна после сложного удаления, сопровождающегося высверливанием кости, вскрытием абсцесса, вырезанием пораженных тканей, накладыванием швов и пр. Быстро справиться с болевыми ощущениями помогут такие препараты, как кетанов, нимесил, нимик и др. Помимо прочего, они оказывают и противовоспалительный эффект.
Пациент должен обязательно сообщить врачу о своем состоянии здоровья и имеющихся заболеваниях. Это особенно важно, если речь идет об артериальной гипертензии, сахарном диабете, гемофилии, низком уровне тромбоцитов в крови. Также стоматолог должен знать, если у вас есть склонность к носовым кровотечениям или вы недавно перенесли ОРЗ или грипп. В таком случае специалист подбирает индивидуальные способы ухода за лункой.
Этапы заживления лунки
- Спустя 2-3 часа
после вмешательства – в лунке
формируется кровяной сгусток
(тромб). Он служит барьером для патогенных микроорганизмов, не допускающим их попадания в рану. - Следующие 2-3 дня
– кровяной сгусток уплотняется, уменьшается, ранка
покрывается белесым налетом
(фибриновая пленка), внутри лунки начинается формирование грануляционной ткани, основы для восстановления слизистых. - Спустя 3-7 дней
– тромб светлеет, становится белесым, соединительная ткань практически заполнила лунку, отек и боль минимальны или полностью отсутствуют. - Через 7-10 дней
– лунка значительно уменьшилась, под зажившей десной начинается
формирование новой кости
, которая полностью восполнит дефект спустя 4-6 месяцев. - Спустя 2 недели
–
десна полностью зажила
.
Какие возможны осложнения
За интенсивностью боли нужно тщательно следить. Неприятные ощущения должны стихать, иначе это говорит о развитии патологии. Особенно мучительно болит десна после сложного удаления, если развиваются осложнения воспалительного характера:
- Альвеолит – воспаление костной лунки, окружающих ее тканей. сопровождается острой, пульсирующей болью, покраснением, отеком, образованием желтого, зеленоватого, темно-серого налета, мутного гноя с гнилостным запахом. Причина осложнения – плохая гигиена в постоперационном периоде, игнорирование назначенной врачом медикаментозной терапии.
- Сухая лунка – в лунке нет кровяного сгустка, она сухая, пустая, присутствует желтовато-серый налет, гнилостный запах. Причина – тромб не был сформирован из-за нарушения свертываемости крови, сгусток был удален из лунки пациентом во время гигиены, интенсивного полоскания и т.д.
- Луночковое кровотечение – может быть связано с нарушением свертываемости крови, чрезмерным повреждением тканей, кровеносных сосудов, надломом части альвеолы.
- Невралгия лицевого нерва – редкое осложнение, возникающее из-за повреждения лицевого нерва при экстракции зуба. Сопровождается онемением в области щеки, языка, губ.
- Периостит – гнойное воспаление надкостницы, развивается по тем же причинам, что альвеолит. Сопровождается острой, разлитой болью, которую невозможно снять анальгетиком. Отек выражен, может распространиться на шею, температура выше 38℃, наблюдается общая интоксикация организма (головная боль, слабость и т.д.).
- Остеомиелит – гнойно-некротическое поражение челюстной кости, сопровождается пульсирующей болью, отдающей в ухо, висок, лихорадкой, отеком десны и слизистой рта, спазмами жевательной мускулатуры ухудшением общего самочувствия, увеличением подчелюстных лимфоузлов.
Болит щека после удаления зуба – вполне распространенный симптом, длительность которого зависит от сложности вмешательства. В норме, ноющие боли полностью стихают уже через 2-3 дня
. Совсем иная картина при развитии осложнений. При воспалительных осложнениях в тканях формируются гнойные очаги, многократно возрастает риск распространения гнойного содержимого по общему кровотоку. Высока вероятность флегмоны, абсцесса, разрушения костных тканей. Неизбежно серьезное хирургическое вмешательство, длительная реабилитация.
Антибиотики при воспалении десен –
Стратегия выбора антибиотика при пародонтите, а также схемы применения – будут уже несколько другими. В большинстве случаев антибиотики при воспалении десен назначают также «эмпирически», т.е. без предварительного микробиологического исследования содержимого пародонтальных карманов. Но это может быть допустимым только в отношении пародонтита «легкой степени тяжести». Но при агрессивном течении пародонтита, а также при пародонтитах средней или тяжелой степени – мы обязаны направить пациента на микробиологическое исследование.
Исследование установит состав микрофлоры в пародонтальных карманах и определит ее чувствительность к различным антибиотикам. Например, пациенты с пародонтитом средней и тяжелой степени – обычно 2-3 раза в год и так принимают антибиотики, что приводит к развитию устойчивости микрофлоры полости рта по отношению к ним (т.е. многие антибиотики – либо совсем не будут работать, либо их эффект будет незначительным). Также стоит помнить, что применять антибиотики при воспалении десен можно только после предварительного удаления зубных отложений.
Препараты «Ципролет-А» или «Цифран-СТ» –
Если мы не отправляем пациента на микробиологическое исследование, то препаратами 1-го выбора будут фторхинолоны 2-го поколения. Точнее это будут именно комбинированные препараты, которые содержат комбинацию «ципрофлоксацин 500 мг + тинидазол 600 мг» (такие комбинации содержат препараты «Ципролет-А» и «Цифран-СТ»). Схема применения – по 1 таб. 2 раза в день, всего 10 дней.
Еще один вариант – вы можете параллельно принимать не комбинированный препарат, а скажем – обычный ципрофлоксацин по 500 мг 2 раза в день, а дополнительно к нему еще метронидазол или трихопол – по 500 мг 3 раза в день (курс лечения для каждого препарата – всего 10 дней). Хотя этот вариант дешевле, но хуже. Метронидазол в данном случае будет заменой тинидазолу. Но в любом случае не стоит покупать антибиотики российского производства, например, даже индийские препараты имеют намного более высокое качество.
Важно: научная работа «Антимикробная эффективность системного применения антибиотиков разных групп в комплексном лечении пациентов с хроническим генерализованным пародонтитом» (Зорина О.А., Беркутова И.С.) показывает, что после применения таких препаратов как «Ципролет-А» – в пародонтальных карманах через 14 дней после окончания антибиотикотерапии отмечается наименьший уровень патогенных бактерий, если сравнивать с антибиотиками группы макролидов (азитромицин) и цефалоспоринов 3-го поколения (супракс).
В настоящее время антибиотик ципрофлоксацин является единственным антибиотиком в пародонтальной антибиотикотерапии, который подавляет абсолютно все штаммы A. actinomycetemcomitans (при этом он оказывает минимальное влияние на нормальную микрофлору полости рта). Кроме того, при пероральном применении ципрофлоксацина – его концентрация в пародонтальных карманах будет в 8-10 раз выше (в сравнении с его концентрацией в плазме крови), и поэтому ципрофлоксацин очень эффективно воздействует на инфекцию в пародонтальных карманах.
Комбинация препаратов «Амоксиклав + Метронидазол» –
Выше мы уже говорили про антибиотики «Амоксиклав» и «Аугментин», которые содержат комбинацию амоксициллина и клавулановой кислоты. Но если нам нужен антибиотик при воспалении десен, то мы должны комбинировать один из этих препаратов – с метронидазолом. Схема лечения – Амоксиклав или Аугментин надо принимать по 1 таб. 3 раза в день (каждая таблетка содержит 500 мг амоксициллина и 125 мг клавулановой кислоты), а также метронидазол – по 500 мг 3 раза в день. Курс лечения 10 дней.
Только не покупайте российский дешевый метронидазол, лучше брать недорогие препараты метронидазола европейских производителей (например, Трихопол или Флагил). Кстати, для пациентов, у которых есть заболевания ЖКТ, ассоциированные с Helicobacter Pylori (язвенная болезнь желудка и 12-перстной кишки) – эта схема позволит еще и уменьшить популяцию бактерий Helicobacter Pylori в ЖКТ.
Важно: что делать, если нужно выбрать между вариантами – либо антибиотик Ципролет-А (Цифран-СТ), либо схема «Амоксиклав + Метронидазол». В принципе эти 2 схемы примерно равнозначны – благодаря добавлению метронидазола к препарату Амоксиклав. Но схема «Амоксиклав + Метронидазол» все же лучше, т.к. в клинических исследованиях она показывает эффективность в отношении значительно большего количества микробных ассоциаций в пародонтальных карманах.
Антибиотики при агрессивном пародонтите –
Агрессивный пародонтит подразумевает, что разрушение костной ткани вокруг зубов, а также периодонтального прикрепления зубов к кости – будет происходить очень-очень быстро (24stoma.ru). Соответственно, и подвижность зубов развивается у таких пациентов во много раз быстрее, чем у пациентов с обычным течением хронического генерализованного пародонтита.
В развитии агрессивного пародонтита участвуют особые виды анаэробных бактерий, которые обладают самым большим разрушительным потенциалом на костную ткань вокруг зубов. Речь идет о «красной триаде» анаэробных бактерий – это Porphyromonas gingivalis, Tannerella forsythensis и Treponema denticola, наличие которых у пациента будет означать – тяжелое агрессивное течение пародонтита. Согласно клиническим исследованиям – при агрессивном пародонтите одним из самых эффективных антибиотиков будет антибиотик «Моксифлоксацин», который относится к фторхинолонам 4-го поколения.
Важно: у пациентов с агрессивным пародонтитом принципиально важно все-таки назначать антибиотик не эмпирическим путем, а только после микробиологического исследования пародонтальных карманов (с выявлением чувствительности выделенных микроорганизмов к разным видам антибиотиков).
Когда нужно срочно обратиться к стоматологу?
- Сильная, острая, пульсирующая боль, которая не купируется анальгетиком, распространяется по лицу, иррадиирует в ухо, шею;
- кровотечение из лунки, которое не останавливается, а наоборот, усиливается;
- отсутствие кровяного сгустка в лунке;
- неприятный запах изо рта;
- выделение гноя из раны;
- формирование желтого, грязно-серого, зеленого налета на ране;
- поднятие температуры выше 38℃;
- онемение части лица (десны, щеки) больше суток;
- выраженный отек десны, щеки, который не уменьшается спустя 2-3 дня после экстракции.
Что можно и нужно делать после удаления зуба
- Через 20-30 минут после вмешательства аккуратно извлечь ватный тампон
; - чтобы минимизировать отечность, в течение 2-3 часов после вмешательства использовать холодные компрессы
(каждые 10-15 минут делать перерыв, чтобы избежать переохлаждения тканей); - в течение 3-5 дней делать ротовые ванночки
растворами антисептика (набрать раствор, подержать во рту минуту, сплюнуть); - проводя ежедневную гигиену, избегать травмированной зоны
, зубную щетку можно начинать использовать на 2-3 день, она должна быть новой, с мягкой щетинкой; - жевать на противоположной стороне
; - есть разрешается после окончания действия анестезии (не раньше, чем спустя 3-4 часа
).
Что такое синус лифтинг?
Одной из самых современных и безопасных операций по коррекции костной ткани в альвеолярных отростках является синус лифтинг. Он представляет собой хирургическое вмешательство на верхней челюсти, в процессе которого приподнимается дно верхнечелюстного синуса, а в образовавшуюся полость пускают костнопластический материал. Реабилитация после такой операции предполагает длительное соблюдение определенных правил и прием медикаментов, к чему пациент должен быть готов.
Синус лифтинг может быть открытым и закрытым. Первый предполагает коррекцию больших объемов альвеолярного гребня, а второй позволяет провести одномоментную имплантацию искусственных корней. Техники проведения синус лифтинга постоянно модифицируются, поэтому пациенты могут быть уверены в безопасность хирургического вмешательства.
Чего делать запрещено?
- Чтобы исключить случайное вымывание тромба из лунки, запрещено полоскать рот. Для обработки полости вполне достаточно ротовых ванночек;
- запрещены горячие компрессы, это стимулирует сильный отек, развитие воспаления, кровотечения;
- нельзя надувать щеки, сильно сморкаться, чихать;
- запрещено трогать ранку пальцами, языком, предметами;
- нельзя горячую, холодную, раздражающую пищу, предпочтение – мягкой, теплой, нейтральной еде;
- нельзя курить, употреблять спиртные напитки минимум неделю – табак, алкоголь замедляют регенерацию тканей;
- нужно избегать переохлаждения, перегревания – запрещены походы в сауну, бассейн, солярий на 5-7 дней;
- нельзя принимать аспирин и другие средства, разжижающие кровь;
- не заниматься активным спортом, не повергать организм чрезмерным физическим или спортивным нагрузкам.
Как уменьшить боль?
Снять боль после удаления коренного зуба (или любого другого) помогут анальгетики – лучше, если это будет один из нестероидных противовоспалительных препаратов (НПВС). Убрать отечность помогут антигистаминные средства, предотвратить воспаление – антибиотики. Врач назначит действенные лекарственные средства соответственно клинической картины. Принимать медикаменты следует строго по назначению. Лечение боли после удаления зуба зависит от причины ее появления. Самое важное после вмешательства – скрупулезно придерживаться инструкций и рекомендаций стоматолога. Это поможет сократить время восстановления, избежать осложнений.
Автор статьи Вознюк Владимир Александрович Челюстно-лицевой хирург-имплантолог высшей категории
Стаж работы28 лет.
Общая информация о костной пластике
Костная пластика представляет собой распространенную в стоматологии операцию по восстановлению объема костной ткани челюстей. Данное хирургическое вмешательство позволяет максимально физиологическим путем восстановить зубной ряд пациента путем дентальной имплантации (она проводится вместе с костной пластикой или после нее). Такое лечение имеет множество преимуществ перед установкой съемных протезов, в том числе эстетичность улыбки и правильное распределение жевательных нагрузок.
Существует несколько костнопластических методик:
- Расщепление альвеолярного гребня (трансплантат погружается в губчатую часть кости, где быстро и полноценно приживается);
- Подсадка костного блока (приживление происходит чуть хуже, так как трансплантат фиксируется с той стороны кости, где практически нет сосудов, поэтому целесообразно использовать собственные ткани пациента);
- Направленная тканевая регенерация (методика, при которой используется очень качественный трансплантат, а положительный результат гарантируется фиксацией коллагеновой защитной мембраны);
- Синус лифтинг (операция на верхней челюсти, при которой задействуется дно гайморовой пазухи).
Стоматолог выбирает подходящую технику восстановления кости самостоятельно. Но какую бы методику он ни выбрал, восстановление после оперативного вмешательства будет одинаковым везде. Пациент не должен забывать, что сама процедура – это еще не 100 % результат. Не менее важное значение имеет выполнение всех назначений стоматолога, в том числе приема лекарственных средств после костной пластики и синус лифтинга (самая частая процедура восстановления кости).