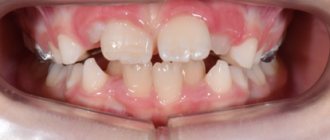
Остеомиелит челюсти — это опасное воспалительное заболевание, которое вызывает инфекция. Гнойно–некротический процесс развивается на кости зуба — чаще всего на нижней челюсти. Далее воспаление поражает костную ткань головы и распространяется на мягкие ткани — десны, слюнные железы, кожу, жевательные и мимические мышцы. В тяжелых случаях образуется гной и происходит некроз ткани кости.
Если процесс переходит в гнойное воспаление мягких тканей лица, пациент страдает не только от локального воспаления кости, но и от общей интоксикации.
Не всегда воспалительные процессы во рту переходят в остеомиелит. Этот недуг чаще поражает людей с ослабленным иммунитетом.
Общие сведения
Остеомиелит нижней челюсти встречается чаще, протекает тяжелее и дает больше осложнений. При хроническом остеомиелите нижней челюсти кость поражается глубже, это может привести к переломам челюсти. Воспаление захватывает опасный участок — челюстные отростки. Острый остеомиелит нижней челюсти легко переходит в подострый, а затем в хронический.
Остеомиелит верхней челюсти развивается более стремительно, может привести к воспалению гайморовых пазух. Однако, поскольку здесь костная ткань менее плотная, при остеомиелите верхней челюсти реже развиваются абсцессы и флегмоны, а само заболевание протекает легче.
Входными воротами для инфекции является больной зуб, а возбудители воспаления — золотистый и белый стафилококк, пневмококки, кишечная и тифозная палочки. Это микрофлора обычно располагается в очагах хронической инфекции тканей, окружающих зуб.
Воспаление при остеомиелите не происходит внезапно, вначале хроническая инфекция долгое время развивается в десне — например, при заболеваниях периодонтита или пародонтита. Затем, при нарушении оттока продуктов жизнедеятельности инфекции, микрофлора из очага поражения распространяется на окружающую ткань.
Остеомиелит других участков костной системы вызывает всего один вид возбудителей — стафилококк (стрептококк), который проникает в ткань с током крови. Поскольку остеомиелит челюсти могут вызывать разные возбудители, течение заболевания имеет гораздо больше отличительных особенностей, чем при обычном остеомиелите.
Остеомиелит кости: что это такое
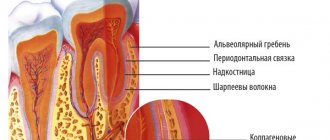
Остеомиелит костей в понятии общей хирургии — это воспаление костной ткани, которое имеет достаточно сложный патогенез. В современной медицине существует множество теорий его возникновения. Однако определить наиболее достоверную невозможно, поскольку каждая из теорий не исключает остальные, а дополняет их. Таким образом, остеомиелит является мультифакториальным заболеванием, в развитии которого большую роль играет не только проникновение в костные ткани какого-либо инфекционного агента, но и состояние иммунной системы организма человека, нарушения местного кровообращения с ухудшением трофики.
При попадании инфекционного агента в костную ткань развивается бурная реакция организма, проявляющаяся гнойным воспалением. Для уничтожения инфекции к месту поражения начинают активно мигрировать лейкоциты, которые продуцируют огромное количество ферментов. Они постепенно разрушают костные структуры и формируют полости, заполненные жидким гноем, в которых можно обнаружить кусочки кости или секвестры. Иногда воспаление переходит на окружающие мягкие ткани, что приводит к образованию свищевых ходов, открывающихся на коже.
Если иммунная система больного человека работает достаточно активно, то воспаление может самостоятельно ограничиваться и переходить в хроническую форму. Но если в организме существует иммунодефицит, то инфекция распространяется дальше с развитием тяжелейших гнойных осложнений, таких как сепсис, что нередко приводит к инвалидности или даже смерти.
Классификация
Остеомиелит челюстей (фото) классифицируют по нескольким параметрам.
По причине возникновения остеомиелит может быть:
- Инфекционный
а) Однотогенный. Является следствием болезни зубов — кариеса, стоматита. Самый распространенный тип патологии, составляет 75% от всех случаев остеомиелита.
в) Неодонтогенный (гематогенный). Возбудитель поступает с током крови из других очагов инфекции. Может быть следствием хронического тонзиллита, дифтерии, скарлатины.
- Неинфекционный (травматический). Результат механического повреждения челюсти или раны, через которую и попадает инфекция. Остеомиелит может возникнуть под влиянием растущей злокачественной опухоли или стать осложнением после стоматологической операции. Например, если нервная ткань недостаточно тщательно удалена из зубной лунки.
По течению болезни остеомиелит челюсти бывает:
- Острый. Продолжается 7–14 дней, затем переходит в подострую стадию — когда на месте воспаления образуется свищ и экссудат изливается из очага воспаления.
- Хронический. Длится от недели до нескольких месяцев. Завершается отторжением отмерших костных участков через свищевой ход. Лечение на этом этапе обязательно.
- Подострый. Переходная форма между острым и хроническим заболеванием, длится 4–8 дней. Болезненные признаки стихают, но инфекция активно распространяется.
По месту расположения патологии:
- Остеомиелит верхней челюсти.
- Остеомиелит нижней челюсти.
По степени охвата:
- Ограниченный. Воспаление охватывает альвеолярный отросток или область 2–4 зубов челюсти.
- Диффузный. Патология охватывает большую часть или всю челюсть.
По клинико–рентгенологическим формам хронический одонтогенный остеомиелит бывает:
- продуктивным. В процессе заживления не образует секвестров (отмерших костных участков);
- деструктивным. При выздоровлении образует секвестры.
- деструктивно–продуктивным.
Профилактика
Профилактические мероприятия являются не только ключевым моментом по предупреждению развития остеомиелита, но и тем фактором, который снижает риск развития осложнений и укорачивает период восстановления, если избежать болезни все же не удалось:
- Своевременное лечение кариеса, даже если он не имеет никаких клинических проявлений.
- Поддержание нормального иммунного статуса путем регулярных физических нагрузок, рационального и полноценного питания.
- Санация всех хронических очагов инфекции в организме.
- В случае получения травмы, в послеоперационном периоде или после удаления зуба соблюдение всех профилактических врачебных предписаний.
В заключение необходимо отметить, что, несмотря на все достижения современной медицины, остеомиелит челюсти у взрослых и детей не теряет свою актуальность. Своевременное выявление его признаков и адекватное лечение повышают шансы больного на полное выздоровление и сохранение качества жизни на высоком уровне.
»
Причины остеомиелита челюсти
Одонтогенный остеомиелит вызывают запущенные заболевания полости рта. Инфекция проникает в костную ткань через пораженную пульпу или корень зуба. Среди самых распространенных ворот инфекции:
- кариес;
- пульпит;
- периодонтит;
- перикоронарит;
- альвеолит;
- гранулема или киста зуба.
При гематогенном остеомиелите инфекция с током крови может попасть из нарывов на шее или лице (фурункулов, карбункулов) или стать следствием:
- гнойного отита;
- тонзиллита;
- инфекции пуповины у младенцев;
- воспалительных очагов при дифтерии и скарлатине.
При травматическом остеомиелите инфекция из внешней среды попадает в открытую рану, затем в ткань кости. Это может случится:
- при огнестрельном ранении;
- переломе челюсти;
- повреждении слизистой оболочки носа.
Если человек обладает хорошим иммунитетом, его организм успешно противостоит вторжению болезнетворных бактерий и в 60% случаев может предотвратить развитие болезни. Если пациент страдает хроническими недугами — заболеваниями крови, печени, почек, эндокринной системы, артритами и полиартритами, остеомиелит челюсти у него разовьется с большей степенью вероятнОстеомиелит челюстиости.
Из-за чего возникает заболевание
Главный виновник недуга – патогенные микроорганизмы. Преимущественно это стрептококки и анаэробные бактерии, которые присутствуют в ротовой полости человека. Именно они запускают инфекционный процесс, который поражает челюсть. Но как болезнетворные бактерии попадают именно в костную ткань? Существует несколько способов:
- Запущенный кариозный процесс, который разрушил твердые ткани зуба и добрался до пульпы.
- Травма зуба – трещина, дефект пломбы, надлом. Но не каждое механическое повреждение станет очагом инфекции. Повреждение должно быть серьезным и глубоким. Сюда также относится перелом челюсти. Но в этом случае обычно причиной воспаления становится стафилококковая инфекция.
- Хронический инфекционный очаг в другом органе. Вредоносные бактерии способны пробраться к челюсти по лимфатическим узлам или кровеносным сосудам из близлежащего органа (ухо, горло, нос).
Чаще всего заболевание диагностируется на нижней челюсти, так как зубы нижнего ряда больше подвержены кариесу и различным травматическим воздействиям.
Риск развития остеомиелита возрастает при наличии иммунодефицитного состояния, а также заболеваний кровеносной системы. Это связано с тем, что у человека с такими патологиями плохо заживают раны, а организм не в состоянии противостоять инфекциям.
К другим провоцирующим болезнь факторам относят:
- курение;
- злоупотребление алкоголем;
- диабет;
- голодание или плохое питание;
- сифилис;
- курсы химиотерапии.
Если острое развитие болезни не вылечить до конца, то развивается хронический остеомиелит челюсти. Он тяжелее поддается консервативной терапии, а также чаще приводит к осложнениям.
Симптомы остеомиелита челюсти
На начальной стадии остеомиелит челюсти не имеет характерных признаков. Человек чувствует недомогание, как при большинстве воспалительных заболеваний. Не подозревая о настоящей причине плохого самочувствия, пациент может предположить другое заболевание и заняться самолечением. Это не просто не поможет, но и отодвинет момент выздоровления. Поэтому в случае плохого самочувствия важно обязательно обратиться к врачу.
Внешние симптомы челюстного остеомиелита:
- Общая слабость, потливость, головная боль. Человек угнетен, он плохо спит, отказывается от еды.
- В зависимости от типа инфекции и иммунитета пациента температура тела поднимается до 38 и выше или остается в норме. Если температура отсутствует — значит организм не борется с инфекцией.
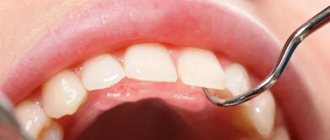
- При острой форме одонтогенного остеомиелита болит пораженный инфекцией зуб. Боль усиливается при надавливании и на не купируется приемом обезболивающих. Ткани вокруг зуба отечны и имеют красноватый оттенок. Подвижен не только больной зуб, но и те, что находятся рядом.
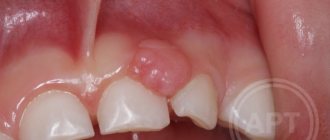
- Иногда развивается абсцесс на надкостнице корня зуба. Воспаление захватывает соседние зубы, острая боль стреляет в ухо, висок и область глаза.
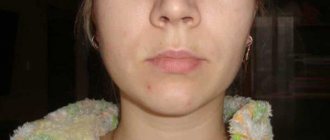
- При остеомиелите нижней челюсти немеет нижняя губа, рот и подбородок. Когда воспаление захватывает околочелюстные ткани, боль разливается по всему лицу и шее. Увеличиваются и болят подчелюстные и шейные лимфатические узлы.
- В пространстве между зубом и десной образуется пародонтальный карман с гноем.
Симптомы острого остеомиелита челюсти:
- больно жевать;
- на месте, где развивается инфекция, кожа бледнеет и покрывается налетом;
- желтеют склеры глаз;
- скачки артериального давления;
- при остеомиелите нижней челюсти немеет и перестает двигаться часть нижней губы, это происходит из-за того, что очаг воспаления сдавливает альвеолярный нерв.
При подостром остеомиелите воспалительный процесс продолжается, образуются секвестры. Зубы в пораженной челюсти сохраняют и даже усиливают подвижность.
При хроническом остеомиелите пациент чувствует себя удовлетворительно. Во время ремиссии боль утихает. Однако, сохраняются такие тревожные признаки:
- отсутствие аппетита;
- плохой сон;
- болезненность кожи лица;
- лимфоузлы увеличены;
- во рту не заживают свищи, из них регулярно отделяется гной;
- слизистые оболочки рта отечны;
- зубы на пораженной челюсти подвижны, со временем их подвижность увеличивается.
Во время обострения пациент вновь ощущает боль, разлитую по всей челюсти и не всегда может точно указать на место ее локализации.
Младенцы и маленькие дети тоже могут заболеть остеомиелитом челюсти (как правило, верхней). Заболевание развивается на фоне сепсиса или становится осложнением ОРВИ. Симптомы остеомиелита у детей ярко выражены, болезнь протекает стремительно и может повлечь тяжелейшие осложнения, вплоть до пневмонии и менингита. Поэтому важно как можно быстрее обратиться к врачу и начать лечение, если у малыша есть такие симптомы:
- высокая температура, которую не удается снизить при помощи жаропонижающих препаратов;
- отекают щеки, глаза, губы, появляется асимметрия лица, ребенку трудно открыть глаза, из-за отека носа сложно дышать. Если не обратиться к врачу, отек распространяется на шею;
- увеличиваются лимфоузлы;
- на деснах заметны гнойные очаги, а со временем открываются инфильтраты и свищи;
- боль в области глаз.
Остеомиелит в стоматологии
Остеомиелит челюстных костей составляет примерно треть от всех выявленных случаев этой болезни. Такая особенность статистики не является случайной и обуславливается наличием зубов, которые часто являются источником заражения костной ткани. Кроме того, в челюсти имеется ряд особенностей, которые предрасполагают к развитию такого заболевания:
- очень обильная сеть артериальных и венозных сосудов в челюстно-лицевой области;
- активный рост челюсти и бурные перестройки в ее структуре в период смены молочных зубов на постоянные;
- наличие относительно широких гаверсовых каналов;
- очень тонкие и нежные костные трабекулы;
- высокая чувствительность миелоидного костного мозга к инфицированию.
Все это приводит к тому, что попадание практически любого микроорганизма вглубь костной ткани провоцирует развитие остеомиелита.
Диагностика
Остеомиелит не может пройти самостоятельно, без врачебной помощи состояние пациента будет ухудшаться.
Сходные симптомы имеют периодонтит, кисты и опухоли челюсти, а также поражения тканей полости рта при сифилисе, туберкулезе, грибковом поражении кожи. Поэтому заниматься самодиагностикой крайне не рекомендуется.
При обращении в клинику необходимо:
- Пройти первичный осмотр челюсти у стоматолога. При остеомиелите простукивание и пальпация пораженных участков будут болезненны.
- Сделать рентгеновский снимок. При острой форме он малоинформативен, но при подострой и хронической патологии будут заметны участки изменения плотности кости и участки отмершей костной ткани.
- Сдать общий анализ мочи и крови, биохимический анализ крови, бактериологический посев для выявления типа патогенных микроорганизмов.
- Сделать компьютерную томограмму.
Дифференциальная диагностика
Дифдиагностика остеомиелита с другими заболеваниями, имеющими схожую симптоматику, имеет важное значение, поскольку неправильно поставленный диагноз может приводить к неверному выбору лечебной тактики и неэффективности проводимой терапии. Все это повышает риск на неблагоприятный исход болезни и плохой прогноз для здоровья в будущем.
Дифференциальный диагноз остеомиелита следует поводить с такими заболеваниями, как:
- острая форма периодонтита,
- острый пульпит,
- периостит,
- нагноения кисты зуба,
- острый гайморит одонтогенного происхождения,
- абсцесс мягких тканей в челюстно-лицевой области (ЧЛО).
Лечение остеомиелита челюсти
Лечение остеомиелита челюсти проходит комплексно и состоит из оперативного вмешательства, медикаментозного лечения и общеукрепляющей терапии, которая способствует регенерации тканей.
При оперативном вмешательстве:
- хирург удаляет пораженный зуб;
- обрабатывает свищи и фурункулы в полости рта;
- проводит дренирование гноя;
- удаляет омертвевшие (секвестрированные) участки кости;
- заполняет полые участки костными материалами;
- укрепляет шинами подвижные зубы.
Одновременно проводится медикаментозное лечение:
- антибиотики;
- иммуностимуляторы;
- витаминные комплексы.
Для закрепления результата необходимо пройти курс физиопроцедур:
- УВЧ;
- магнитотерапии;
- ультразвуковой терапии.
В процессе лечения пациенту назначается обильное питье и щадящая диета из легких, измельченных и питательных продуктов. Необходимо тщательно следить за гигиеной полости рта.
Лечение
Лечение остеомиелита челюстных костей заключается в одновременном решении двух важнейших задач:
- Наиболее быстрая ликвидация очага гнойного воспаления в костях и окружающих мягких тканях.
- Коррекция функциональных нарушений, которые были спровоцированы наличием тяжелого инфекционного процесса.
Все больные без исключения подлежат госпитализации в хирургическое отделение, специализирующееся на челюстно-лицевой хирургии. Если такового стационара не имеется, то лечение проводят в отделении, имеющем опыт в хирургической стоматологии.
Комплекс лечебных мероприятий включает:
- Хирургическое вмешательство со вскрытием гнойного очага, очисткой его от некротизированных масс и полноценным дренированием.
- Применение антибактериальных препаратов с широким спектром активности.
- Дезинтоксикационное и противовоспалительное лечение, укрепление иммунитета.
Важное значение играет и общий уход с соблюдением строгого постельного режима, полноценного, но щадящего питания (гипоаллергенная диета с включением в рацион всех необходимых нутриентов, витаминов и минералов).
Прогноз и профилактика остеомиелита челюсти
Если пациент вовремя обратился за врачебной помощью, соблюдал рекомендации врача и получил правильное лечение в полном объеме — остеомиелит будет успешно вылечен. Некорректное лечение в сочетании с ослабленным иммунитетом может привести к следующим осложнениям:
- сепсису;
- острому гнойному воспалению;
- общей интоксикации;
- образованию множественных абсцессов;
- менингиту;
- воспалению лицевых нервов;
- деформации кости;
- гнойному синуситу и разрушению стенок гайморовых пазух;
- инфицированию глазницы и образованию флегмоны;
- переломам челюсти.
Для профилактики остеомиелита челюсти важно:
- Каждый год проходить осмотры у стоматолога.
- Правильно чистить зубы, следить за гигиеной полости рта, использовать межзубные нити и ополаскиватели.
- Вовремя лечить зубы и десны.
- Беречь челюсти от травм .
- Укреплять иммунитет.
- Не запускать лечение инфекционных заболеваний, в том числе ангин и ОРВИ.
Прогноз и возможные осложнения
При своевременном обращении к врачу, точной диагностике и правильно подобранной терапии прогноз благоприятный.
В противном случае, патологический процесс способен распространиться по нисходящему и восходящему пути. Это грозит развитием следующих осложнений:
- Менингит
- Абсцесс головного мозга.
- Флегмона глазницы.
- Гайморит.
- Тромбофлебит лицевой вены.
- Сепсис.
- Абсцесс легкого.
- Медиастинит.
Эти состояния имеют острое начало и требуют немедленной медицинской помощи. Промедление нередко заканчивается летальным исходом для пациента.
Хроническая форма с вялотекущим воспалением негативно влияет на состояние мягких тканей и костей челюсти, и сопровождается:
- переломами,
- деформацией височно-челюстного сустава;
- образованием внутрисуставных спаек;
- формированием рубцовых контрактур жевательных мышц.
Эти патологии значительно ограничивают подвижность челюсти или приводят к ее полной неподвижности.
Симптомы и течение
К сожалению, долгое время болезнь может протекать вообще без симптомов. Пациент не испытывает боли, поэтому к врачу обращается, уже когда инфекция проникла глубоко в кость.
Признаки некроза челюсти:
- боль в пораженном инфекцией зубе или в лунке удаленного;
- расшатывание зубов;
- отечность, выраженная настолько, что нарушает симметрию лица;
- гнойные выделения из десен;
- гнилостный запах изо рта;
- болевые ощущения при глотании, жевании, разговоре.
Основной признак остеонекроза челюсти – обнажение кости
.