Л. М. Ломиашвили д. м. н., профессор кафедры терапевтической стоматологии ОмГМА
С. Г. Михайловский врач-интерн ОмГМА
С. В. Вайц аспирант кафедры терапевтической стоматологии ОмГМА
«Идти туда, не знаю куда, и делать то, не знаю что» — сложная задача! Это касается практически всех сфер нашей жизни, в том числе и стоматологии. Даже если вы представляете будущую конструкцию восстанавливаемого зуба, ваши руки не всегда воспроизводят правильность его форм и объемов.
Студентов художественно-графического факультета учат, что «сто натюрмортов надо написать, чтобы сто первый получился правильно»! К сожалению, в вузах студентам стоматологического факультета в ограниченном объеме даются знания о формах зубов, недостаточное количество часов отводится на воспроизведение зубов из подручных материалов (глина, пластилин, пластика). А ведь правильность вновь созданных форм — это путь к разгадке гармонии!
Умение правильно восстанавливать форму отсутствующих твердых тканей зубов в клинической стоматологии имеет первостепенное значение.
Руки стоматолога — это и есть основной инструмент для моделирования зубов! Развить это умение можно с помощью занятий художественным моделированием.
Цель занятий: развитие зрительной памяти, мануальных навыков, творческого мышления и способности восприятия форм в пространстве. Каждый, кто желает познать этапы восстановления, может приступить к первым упражнениям, имея минимум условий — материал и простые инструменты.
Моделирование зубов — творческий процесс, где помимо знаний об анатомии должна присутствовать свобода выбора материала, из которого можно создавать модели. Перед тем как начать работу, необходимо ознакомиться с основными свойствами материалов, выбрать, какой из них больше подходит вам.
При вырезании, иссечении формы из твердых материалов: дерева, камня и других — скульптор постепенно, шаг за шагом, срезает материал, освобождая заключенную в нем форму. Такой прием широко используется и в терапевтической стоматологии, например на этапе конкурирования поверхности пломбы.
Лепка — выполнение скульптуры из мягких материалов. Для лепки можно выбрать любой материал, обладающий пластичностью. Это может быть пластилин, скульптурная глина, пластика, воск.
Основы ручного мыла
Упоминания о первом мыле, изготовленном из жира и пепла, датируются 2800 годом до н.э. Изначально его использовали в медицинских целях — лечили различные кожные заболевания и промывали раны, которые после такой процедуры быстрее заживали. В Европе мыловарни появились только в Х веке: во Франции, Испании, Италии. Европейское мыло было жидким, содержало большое количество оливкового масла и было доступно только состоятельным людям. Самым хорошим считалось французское мыло, в состав которого входили эфирные масла из Прованса.
Этапы непрямого моделирования
Сначала стоматолог снимает с верхней и нижней челюсти оттиски. При этом используется силикон, так как очень важно, чтобы материал был качественным. Затем врач фиксирует привычное смыкание челюстей, подготовив прикусные валики, и проводит регистрацию, используя лицевую дугу.
Следующий этап – работа в артикуляторе. Так называют специальный прибор, который позволяет смоделировать движение нижней челюсти и произвести отладку всех жевательных движений зубного аппарата. Если понижается прикус, то при помощи специальных исследований, учитывая лицевые признаки, вычисляют на сколько миллиметров его нужно приподнять.
Силиконовую модель зубов устанавливают на гипсовую основу в артикулятор и производят ее анализ. При этом зубной техник учитывает функциональные и эстетические пожелания пациента и стоматолога. Затем он изготавливает модель из воска и демонстрирует ее пациенту. При необходимости делается коррекция.
Если пациента все устраивает, то на основе модели Wax-up в лаборатории изготавливают постоянный протез.
Как проходит прямое моделирование?
Моделирование Mock-up производится непосредственно в ротовой полости. Оно позволяет определить оптимальную форму протезов. Прямое моделирование образно можно сравнить с примеркой платья.
Врач делает силиконовые оттиски с зубов. Важное значение следует уделить моделированию небной поверхности, без чего не удастся изготовить полноценный слепок.
В силиконовый оттиск закладывают композитную пластмассу (лучше использовать материал, отличающийся по цвету от зубов) и надевают его на зубы пациента. Затем оттиск снимают и удаляют из него излишки материалов. При необходимости увеличивают размеры зубов и уменьшают ширину промежутков между ними.
Дальше стоматолог, используя специальные щеточки и профилактическую пасту, очищает зубы от налета. При этом с зубами не производят никаких манипуляций: их не препарируют и не пилят, как при обычном протезировании, что позволяет сохранить целостность зубного аппарата.
На шаблон наносят базисный оттенок эмали и послойно – дентинный. Дальше врач восстанавливает структуру зуба, формируя на поверхности модели анатомические детали, включая мамелоны (так называют выступы и бугорки на зубах). Восстановление зубной структуры производят последовательно, начиная от оральной поверхности и постепенно передвигаясь к вестибулярной. В завершение делают аппликацию эмалевого оттенка.
Механическую финишную обработку производят после того, как поверхность модели высохнет. Если модель будет хоть немного влажной, то трудно будет визуально контролировать качество шлифовки. Полируют поверхность осторожно, используя специальные силиконовые головки, обладающие различной формой. При этом частота их вращения должна быть небольшой.
Зубы обрабатывают специальным фиксирующим клеем и закрепляют на них подготовленную модель.
Пациент может походить с временными зубами, что позволит ему понаблюдать за своими ощущениями и определить, что именно необходимо подвергнуть коррекции. Также врач получит возможность изучить реакцию нижнечелюстного сустава.
Техник может изготовить несколько моделей, чтобы клиент смог сделать оптимальный выбор.
Если у пациента больше нет никаких претензий, то полученную модель отправляют в лабораторию, где на ее основе делают постоянные зубные протезы.
Особенно рекомендуется воспользоваться моделями Mock-up пациентам, которым необходимо повысить прикус, а также тем, у кого зубы сильно стираются. Незаменимы модели и при проведении протезирования на имплантах.
Как сделать мыло дома за ов
1. Расплавить мыльную основу. Подготовьте все необходимые ингредиенты и инструменты, чтобы в нужный момент они были у вас под рукой. Нарежьте мыльную основу на небольшие кусочки, сложите в емкость и поставьте в большую кастрюлю на водяную баню. Дождитесь полного растворения основы, при этом следите, чтобы ее температура не превышала 60 градусов. При закипании в массе образуются пузырьки, который испортят внешний вид мыла, особенно прозрачного.
2. Добавить базовое масло. Если вы используете готовую основу или детское мыло, добавьте базовое масло из расчета одна столовая ложка на 100 г мыла. Если вы варите мыло с нуля, следуйте рецептам. Добавлять можно как одно масло, так и сразу несколько. С пальмовым маслом мыло получается максимально твердым, касторовое масло дает прекрасную пену, за качество очищения отвечает кокосовое масло. Оливковое подходит для создания детского и гипоаллергенного мыла. Откажитесь от подсолнечного, льняного и кукурузного масла — они быстро прогоркают, и мыло портится.
3. Добавить краситель. Для мыловарения из основы профессионалы рекомендуют выбирать пищевые красители, которые не замутняют массу и не выпадают в осадок. Хватит 5 капель на 100 г основы, чтобы придать мылу яркий насыщенный цвет. При приготовлении натурального мыла с нуля лучше использовать минеральные пигменты: например диоксид титана для отбеливания, оксид хрома для получения зеленого цвета, оксид железа — для красного.
4. Добавить эфирное масло. Концентрация эфирного масла в мыле из основы обычно составляет 1–4%. В мыле с нуля содержание масла варьируется в зависимости от его летучести. Тяжелое масло — кедра, нероли, корицы — до 1%. Легкое масло — апельсина, чайного дерева, эвкалипта — до 10%.
5. Придать нужную форму. Выбранную формочку сбрызните спиртом из пульверизатора. Аккуратно заполните ее жидким мылом и поставьте на пару часов в прохладное место или на пять минут в холодильник. На упаковке мыльной основы обычно указано время застывания. После того, как мыло застынет, опустите формочку в горячую воду, и выньте его. Положите на бумагу и оставьте на два дня для просушки.
Моделирование 36 зуба из пластилина: основные этапы
Пластилин — пожалуй, самый распространенный материал, он легкодоступен, не требует особой подготовки к работе. Взяв нужное количество, его достаточно разогреть, размять в руках, и можно приступать к работе. Не имея опыта работы с данным материалом, на первых этапах лучше работать без инструментов, чтобы почувствовать его свойства, а затем создавать формы с помощью инструментов. После разминания пластилин уже готов к лепке, но разогревать его нужно недолго, так как он становится слишком мягким и липким и будет плохо держать форму.
Рассмотрим основные этапы моделирования 36 зуба из пластилина. Придаем пластилину форму шара (рис. 23).
Рис. 23. Придание материалу формы шара
Наметив основные поверхности и вершины бугорков будущей модели, углубляем фиссуру первого порядка Ж-образной формы. В результате на жевательной поверхности образуется пять бугорков (рис. 24) (1 — передний язычный, 2 — задний язычный, 3 — передний щечный, 4 — задний щечный, 5 — дистальный).
Рис. 24. Формирование габаритных очертаний, вершин основных бугров: переднего язычного (1), заднего язычного (2), переднего щечного (3), заднего щечного (4) и дистального (5). Поверхности: М — мезиальная, D — дистальная, V — вестибулярная, L — язычная
С помощью инструмента (рис. 25) проводится моделирование дистального валика (В), продольного валика (А), медиального валика (С), переднего язычного бугорка (1) и моделирование (рис. 26) медиального валика (В), продольного валика (А), дистального валика (С), заднего язычного бугорка (2).
Рис. 25. Моделирование дистального валика (В), продольного валика (А), медиального валика (С), переднего язычного бугорка (1). (2) задний язычный бугорок, (3) передний щечный бугорок, (4) задний щечный бугорок, (5) дистальный бугорок
Рис. 26. Моделирование медиального валика (В), продольного валика (А), дистального валика (С), заднего язычного бугорка (2). Моделирование проводится шпателем
Рис. 27. Конечный результат, модель моляра нижней челюсти выполнена из пластилина
Моделирование из пластики
Пластика — еще один материал, из которого можно создать красивую модель зуба. Это довольно плотный, нелипкий материал, не требующий особой подготовки к работе, но необходимо обязательно соблюдать условия его хранения: перепады температур, при которых хранится материал, могут оказать негативное воздействие на его свойства. Пластика удобна тем, что работать с ней можно неограниченное количество времени, она не твердеет, что дает возможность более детально и четко проработать микрорельеф будущей модели, внести необходимые коррективы в ходе работы.
Основные этапы моделирования 16 зуба из скульптурной глины
Скульптурная глина издавна применялась в искусстве для воссоздания форм. Этот недорогой материал идеально подходит для лепки зубов, работать с глиной по-своему приятно, она мягкая, не липнет к рукам, твердеет постепенно. Скульптурная глина требует более длительной подготовки к работе, чем пластилин, который чаще всего используется для моделирования зубов. Если глина сухая, то для начала ее нужно смешать с водой до консистенции сметаны, оставить на некоторое время до высыхания и образования пластичной массы. После этого глина становится твердой только через несколько часов, этого времени вполне достаточно, чтобы успешно завершить работу. Чем меньше объем подручного материала, тем он быстрее твердеет. Когда получена нужная консистенция, глине придают форму шара (рис. 1).
Рис. 1. Материал обладает необходимой пластичностью и готов к работе. Придание будущей модели формы шара
Рассмотрим моделирование первого правого моляра верхней челюсти (16 зуб). Задаются габаритные очертания модели 16 зуба (рис. 2, 3), намечается расположение основных поверхностей: медиальной контактной (М), дистальной контактной (D), вестибулярной (V) и небной (P).
Рис. 2. Придание габаритных очертаний модели
Рис. 3. Моделирование вершин основных бугров.
Определяются вершины основных бугров. На жевательной поверхности наносится разметка (рис. 4), соответствующая фиссуре первого порядка Н-образной формы.
Рис. 4. Нанесение разметки, соответствующей фиссуре первого порядка, H-образной формы на окклюзионной поверхности
Завершение формирования внешних контуров модели и экватора (рис. 5) проводится руками.
Рис. 5. Сглаживание неровностей и формирование экватора
До этого этапа все действия выполнялись руками (рис. 6).
Рис. 6. Работа руками позволяет лучше ощутить основные свойства материала
Для моделирования жевательной поверхности зуба лучше пользоваться инструментами. Шпателем углубляется фиссура первого порядка (рис. 7, 8).
Рис. 7. Углубление фиссуры первого порядка, отделяющей передний щечный бугорок (2) от заднего щечного (1) и переднего небного (4). Задний небный бугорок (3)
Рис. 8. 1 — задний щечный бугорок, 2 — передний щечный бугорок, 3 — задний небный бугорок
Моделируя, не нужно рисовать фиссуры, а необходимо разделить основные бугорки, так чтобы между ними появилась фиссура Н-образной формы (рис. 9).
Рис. 9. Завершение моделировки фиссуры первого порядка Н-образной формы
Инструменты для работы выбираются такие, какими удобнее работать: это может быть шпатель, гладилка. Необходим инструмент для формирования фиссур, например зонд. Достаточно 2—3 инструментов.
После завершения работы модель всегда можно скорректировать, срезав лишнее скальпелем или шпателем. Полученная модель зуба может храниться долго, напоминая о результатах работы.
Рис. 10. Моделировка продольного (2), медиального (1), дистального (3) валиков переднего щечного бугорка
Рис. 11. Сформированы фиссуры второго порядка на переднем щечном бугорке
Рис. 12. Моделировка основного (2) и дополнительных (1, 3) валиков переднего небного бугорка
Рис. 13. Окончательный вид модели 16 зуба
Рис. 14. Внешний вид модели 16 зуба. Окклюзионная поверхность
Рис. 15. Внешний вид модели 16 зуба. Небная и жевательная поверхности
Полезные свойства мыла
Любой рецепт ручного мыла включает базовые и эфирные масла. От них по большей мере и зависят его полезные свойства. Давайте разберемся, как сделать мыло ручной работы, чтобы оно принесло именно тот результат, который вам нужен.
Сначала разберем базовые масла. Оливковое — универсальный вариант для всех типов кожи, включая сухую и чувствительную. Кокосовое оздоравливает и отбеливает кожу, создает защитную пленку от ультрафиолета. Касторовое масло идеально для чувствительной кожи.
Неплохое решение для создания увлажняющего мыла — масло виноградной косточки. В нем содержатся жирные кислоты, которые легко проникают в клетки кожи и питают ее. К тому же, оно регулирует работу сальных желез и помогает поддерживать хорошее состояние жирной кожи.
С признаками старения эффективно борются масла авокадо, манго, абрикосовых косточек, пшеничных зародышей. Облепиховое ускоряет заживление ран и применяется для избавления от угревой сыпи. Какао-масло тонизирует и одновременно смягчает кожу.
Давайте рассмотрим, какой эффект можно ждать от самых популярных эфирных масел:
- Сладкий апельсин. Омолаживает, устраняет комедоны, подтягивает и стимулирует выработку коллагена.
- Вербена. Работает как антисептик и антидепрессант, успокаивая и улучшая настроение.
- Кедр. Обладает дезодорирующим действием, лечит заболевания кожи.
- Лаванда. Предотвращает появление первых признаков старения и черных точек, убирает раздражения и восстанавливает эластичность сосудов.
- Нероли. Убирает купероз, комедоны и проявления целлюлита.
- Пачули. Великолепно смягчает кожу, предотвращая трещины. Облегчает течение дерматозов, делает шрамы менее заметными.
- Чайное дерево. Благодаря бактерицидным, противовирусным и противогрибковым свойствам незаменимо при частых герпесах, грибковых поражениях, прыщах, экземе и других заболеваниях кожи
Если вы пользуетесь мылом ручной работы, в вашу кожу проникают только полезные вещества, а не сложные химические соединения. Натуральные витамины, жирные кислоты и другие микроэлементы являются биоактивными, способствующими ускоренной регенерации клеток. Кожа надолго сохраняет свою свежесть, эластичность и упругость.
Правда о парадонтите: если вы хотите сохранить зубы и здоровье
Отсутствие компетентной информации у пациента относительно заболеваний десен и своевременного профессионального лечения приводит, к сожалению, к очень печальным последствиям – потере зубов, а также может угрожать в целом здоровью человека. Чтобы их предотвратить, мы побеседовали с ведущим пародонтологом, терапевтом и хирургом Клиники «Элита Центр» – Шакировой Мариной Михайловной.
Заболевания пародонта – это заболевание десен и кости, окружающей зуб.
Выделяют следующие стадии заболевания десен:
- Гингивит – воспаление десны, вызванное зубным налетом.
- Пародонтит – воспаление не только десны, связки зуба, но и костной ткани, окружающей зуб.
- Легкая степень пародонтита (I)
- Средняя степень пародонтита (II)
- Тяжелая степень пародонтита (III)
Таб. 1. Признаки заболевания
| Гингивит | I ст. Пародонтита | II ст. Пародонтита | III ст. Пародонтита |
| Синюшно-красный цвет десны. Отек и кровоточивость десен при чистке зубов и употреблении твердой пищи. Запах изо рта. Боль (зуд, жжение) в деснах. | Кровоточивость десен. Пространство между корнями зубов и десной (десневой карман). Неприятный запах изо рта. Болезненность десны. Гиперчувствительность зубов. | ||
| Глубина десневых карманов не превышает 4-5 мм. | Глубина десневых карманов 5-6 мм. Оголение корня зуба. Подвижность зубов. | Глубина десневого кармана более 6 мм. Сильная подвижность зубов и обнажение корней. | |
Как возникает болезнь? После каждого приема пищи на зубах и между зубами остаются небольшое количество пищевых остатков, которые образуют мягкий налет. Этот налет трудно увидеть, в нем сразу поселяются микроорганизмы полости рта. Микробы и продукты их жизнедеятельности откладываются на поверхности зуба и приводят к воспалению десны. Постепенно накапливаясь, налет становится твердым, превращаясь в зубной камень, который усиливает воспаление.
Итак, что необходимо знать каждому человеку, особенно страдающему пародонтитом:
1.100% КЛИЕНТОВ СТОМАТОЛОГИЙ ИМЕЮТ ЗАБОЛЕВАНИЯ ДЕСЕН.
У 98-100% пациентов, обратившихся в клинику с проблемами полости рта (кариес и др.) мы выявляем различную степень заболевания пародонта. Кроме того, пародонтитом страдают 100% курящих людей!
2.ПАРОДОНТИТ БОЛЕЕ КОВАРНОЕ И ОПАСНОЕ ЗАБОЛЕВАНИЕ, ЧЕМ КАРИЕС ЗУБОВ.
Здоровых зубов не может быть без здоровых десен! Зубы могут быть не поражены кариесом, но мы их потеряем, потому что ушла кость из межзубных промежутков.
3.ПАРОДОНТИТ МОЖЕТ СИГНАЛИЗИРОВАТЬ О СКРЫТОМ САХАРНОМ ДИАБЕТЕ!
Безусловно, главная причина заболевания десен – неправильная и нерегулярная гигиена полости рта!
НО! Нужно знать, что ПАРОДОНТИТ – это аутоиммунное заболевание (аутоиммунные заболевания – это заболевания связанные с нарушением функционирования иммунной системы человека, которая начинает воспринимать собственные ткани, как чужеродные, и повреждать их).
И такие заболевания, как сахарный диабет, заболевания щитовидной железы, надпочечников, системный остеопороз, заболевания крови и др. приводят к изменениям в пародонте. Пациент, страдающий пародонтитом, даже сам может не знать о скрытом течении этих болезней.
А для пациентов, имеющих эти заболевания, обязательно необходимо наблюдаться у пародонтолога.
Но! Бесполезно лечить пародонтит, если пациент не лечит основное заболевание (сахарный диабет, гармональные проблемы, заболевания крови).
4.ПАРОДОНТИТ МОЖЕТ ВЫЗЫВАТЬ АРТРИТ, ГАСТРИТ И ДРУГИЕ ЗАБОЛЕВАНИЯ!!!
Пародонтальные карманы являются очагом хронической инфекции. Доказано, что длительное наличие инфекции в пародонтальном кармане приводит к развитию заболеваний: ревматоидный артрит, атеросклероз, эндокардит, гастрит и др.
5.ПАРОДОНТИТ МОЖЕТ НЕ ПРОЯВЛЯТЬ СЕБЯ ДОЛГИЕ ГОДЫ – ЕГО ДИАГНОСТИРУЕТ ТОЛЬКО ВРАЧ!
Коварство болезни состоит в том, что она не проявляет себя долгие годы. Вовремя поставить диагноз и назначить лечение сможет только врач, проведя осмотр полости рта и рентгенологическое обследование (ортопантомаграмма или компьютерная томограмма (КТ)). Кроме того, мы обязательно назначаем дополнительное обследование, если видим агрессивное течение болезни, обострение, подвижность, галитоз (запах изо рта) и по рентгенологическим данным – значительную убыль костной ткани.
Общее обследование – это биохимия крови, общий анализ крови, анализ на скрытый гемоглобин и в ходе полученных лабораторных данных очень часто выявляются скрытые и уже прогрессирующие формы сахарного диабета (у молодых). Очень часто выявляется заболевание крови.
«ОМОЛОЖЕНИЕ» БОЛЕЗНИ – БОЛЕЮТ ДАЖЕ 16-ЛЕТНИЕ.
Особенностью современного положения при заболевании десен является «омоложение» этого процесса. Если раньше это заболевание выявлялось после 45-50 лет, то сейчас мы его можем выявить и в 16 и в 18. Это связано, как правило, с плохой гигиеной, со скученностью зубов. Особенно если не лечатся ортодонтические проблемы. При этом, чем моложе пациент – тем агрессивнее течение болезни!
ЕСЛИ ЧЕЛОВЕК ЗАБОЛЕЛ ПАРОДОНТИТОМ – ЭТО НАВСЕГДА!
Пародонтит — это аутоиммунное заболевание, мы можем только привести его к ремиссии и предупредить дальнейшее прогрессирование. 100% излечение наступает только при гингивите (если пациент следует рекомендациям).
Если пародонтит просто единожды пролечили – эффект теряется мгновенно. Любое заболевание пародонта нуждается в динамическом наблюдении, то есть так называемом диспансерном наблюдении, поддерживающем лечении и приглашении на явки ППЛ (поддерживающее пародонтальное лечение). Первый осмотр – через 1 месяц, 2-я процедура – через 3 месяца, потом каждые 4 месяца. У нас в Клинике «Элита Центр» мы ведем обязательный журнал, в котором мы фиксируем график необходимых пациенту посещений и заблаговременно его приглашаем.
ГИНГИВИТ 100% СОПУТСТВУЕТ БЕРЕМЕННОСТИ.
Так как во время беременности меняется гормональный фон, что приводит изменению состава налета. Считается, что все пациентки с пародонтитом имеют повышенный риск рождения ребенка с малым весом, а также очаг инфекции может привезти к раннему развитию кариеса у малышей, а также бактерии, которые содержатся в отделяемом из пародонтальных карманов могут провоцировать выкидыш. Это доказанный факт. Поэтому, если беременность запланирована, то необходимо пройти и лечение у пародонтолога, и наблюдаться у парадонтолога 1-й и последний триместр беременности.
ТАК КАК ПРАВИЛЬНО ЛЕЧИТЬ ЗАБОЛЕВАНИЯ ДЕСЕН?
Традиционно в лечении пародонта выделяют 3 ЭТАПА:
1 ЭТАП ЛЕЧЕНИЯ:
Это этап ПРОФЕССИОНАЛЬНОЙ ГИГИЕНЫ или иначе – процедуры закрытого кюретажа.
Закрытый кюретаж включает в себя:
- профессиональное удаление зубного налета, зубного камня (c применением ультразвука и air-flow)
- чистку и полировку корней.
В Клинике «Элита Центр» нашим пациентам так же доступно самое современное аппаратное лечение пародонтита, которое зачастую позволяет не переходить ко 2-му этапу – хирургическому лечению:
1) Аппарата FotoSan (производство CMS Dental, Дания) В результате световой фотоактивации выделяется кислород, уничтожающий патологически измененные клетки и воспалительную микрофлору в пародонтальных карманах. Активный кислород действует мгновенно, безопасно, без побочных эффектов и исключает необходимость в антибиотиках.
2) Аппарата Prozone (W&H Dentalwerk Burmoos GmbH , Австрия) В пародонтологии эффективность аппарата Prozone трудно переоценить, ведь он уничтожает бактерии в десневом кармане, которые очень трудно достать, так как они находятся в биопленке. Бактерии закоксовываюся и живут там колониями. С помощью Prozone озон проникает в любое место, подлежащее дезинфекции, и полностью уничтожает патогенную микрофлору, сводя к минимуму риск повторной инфекции.
3) Аппарата Vector (Durr Dental, Германия) Использование ультразвуковой энергии одновременно со струей высокодисперсной суспензии порошка гидроксипатита, позволяет удалять инфицированную грануляционную ткань, биопленку, бляшки, зубной камень. При этом вымываются продукты жизнедеятельности микроорганизмов. Это дает мощный регенерирующий импульс и противовоспалительный эффект.
Этот же этап включает активное промывание антисептиками и лечебные повязки. Данными методами мы можем купировать не только легкий, но и средней тяжести пародонтит!
2 ЭТАП – ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ
Классическая пародонтология рекомендует применение хирургических методов лечения, если карман более 5-6 мм. Но как делам мы в Клинике «Элита Центр»? Если применение всех методов лечения 1-го этапа и лазерных технологий приводит к стабилизации, то мы не прибегаем к хирургическим методом лечения. То есть, если через 3 месяца после 1-го этапа лечения – пациент вне обострения, то мы проводим курс поддерживающего пародонтального лечения даже при тяжелой форме, если она в стабильной фазе.
Но в любом случае тяжелое и агрессивное течение пародонтита предполагает ТОЛЬКО КОМПЛЕКСНОЕ ЛЕЧЕНИЕ!!! Вместе с ортопедом, вместе с одтодонтом, вместе с эндокринологом, терапевтом, кардиологом.
Для хирургического лечения общесоматические заболевания являются противопоказаниями.
Перед оперативным вмешательством исключается подвижность зубов – применяется метод шинирования: подвижные зубы мы оперировать не можем (иначе они могут занять неправильное положение).
Хирургическое лечение – это отслойка десны, очистка корня от поддесневого камня, полировка корня, заполнение этого пространства белково-матричным комплексом или искусственной костью, укладывание лоскута обратно и ушивание. Корни при этом оголяются.
В Клинике «Элита Центр» хирургическое лечение проводится обязательно с белково-матричным комплексом эмдогейн.
Эмдогейн – препарат с биологическим составом, который способствует прогнозируемому восстановлению и твердых и мягких тканей. Но! Он приводит к увеличению объема костной ткани только на 0,5 – 1 мм. Процесс разрушения кости останавливается, но новая кость не вырастает. При нанесении на поверхность корня зуба, после ее очистки, эмдогейн начинает подрожать биологическим процессам, стимулируя восстановление тканей вокруг зуба.
По завершении операции назначаем перевязки, антибиотики, иммуннокорректирующую терапию, антигистаминные препараты, полоскания, определенный гигиенический режим.
Все процедуры пародонтологического лечения (довольно болезненного) для наших мы можем проводить под седацией и под наркозом!
ПРИЕМ НЕКОТОРЫХ ПРЕПАРАТОВ ПРОВОЦИРУЮТ БОЛЕЗНЬ ПАРОДОНТА.
Пародонтит может быть выявлен в результате приема некоторых препаратов, они дают явление разрастания десны. Например: Циклоспарины, препараты, снижающие свертываемость крови, все гармональные препараты. Пациенты принимающие гармоны – обязательно должны наблюдаться у пародонтолога.
Очень часто выявляем пародонтит после перенесенных тяжелых заболеваний, в лечении которых принимали антибиотики. После этого налет становится вязким, легко фиксируется на поверхности зубов, это приводит к обострению.
Пародонтит присутствует всегда при ортодонтических проблемах.
ГИГИЕНА, ГИГИЕНА И ЕЩЕ РАЗ ГИГИЕНА!!!
Отсутствие ЕЖЕДНЕВНОЙ правильной гигиены полости рта у больных с пародонтитом приводит к мгновенному обострению – через 12 часов идет фиксация налета и ВСЕ лечение сходит на нет.
УДАЛЯТЬ НАЛЕТ И ПИЩЕВЫЕ ОСТАТКИ НЕОБХОДИМО КАЖДЫЕ 12 ЧАСОВ!!!
Задача пациента приходить на осмотры не в состоянии обострения, а в состоянии ремиссии на поддерживающий комплекс, потому что каждый эпизод обострения приводит к убыли костной ткани. Нельзя допускать обострения!
При приеме мы подбираем индивидуально для наших пациентов, исходя из показаний: какая должна быть зубная паста, какая щетка, какой ополаскиватель, в каком режиме использовать, когда заменить, какие препараты принимать.
Когда пациент болеет ОРЗ, ОРВИ, гриппом и прочими заболеваниями верхних дыхательных путей – повышается вязкость слюны и снижаются местные корректирующие иммунные факторы (их уровень понижается в полости рта). Это приводит к фиксации более липкого налета. Поэтому практически после всех ОРЗ и ОРВИ мы констатируем у пациентов обострение процессов. Во время заболевания гигиена должна быть повышена. После (во время) перенесенного заболевания следует обратиться к своему врачу за коррекцией в программе лечения (возможны изменения режима чистки, назначены дополнительные антисептики), дополнительной профессиональной чисткой.
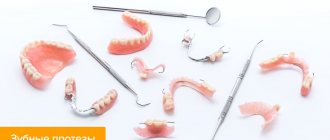
ПРОТЕЗИРОВАНИЕ И ИМПЛАНТАЦИЯ ПРИ ПАРОДОНТИТЕ
Обязательно прохождение пародонтологического лечения перед протезированием и имплантацией. Имплантация при пародонтите – можно проводить только тогда, когда пародонтит в стабильной фазе, наличия зубных над- и поддесневых отложений не должно быть.
БУДЬТЕ ЗДОРОВЫ И ВОВРЕМЯ ПОСЕЩАЙТЕ СВОЕГО СТОМАТОЛОГА – ЭТО ГАРАНТИЯ ЗДОРОВОЙ И КРАСИВОЙ УЛЫБКИ!
Запишитесь онлайн
Запись Онлайн
Причины
Поводом для появления боли в зубах могут стать как стоматологические, так и не стоматологические причины.
К стоматологическим относят:
- кариес или его более тяжелую форму пульпит;
- гингивит или периодонтит, когда воспаляются десны или ткани вокруг зубного корня;
- периостит, при котором происходит загнивание альвеолярных отростков в верхней или нижней челюсти;
- послеоперационные осложнения или ошибки при пломбировании.
Также зубная боль может быть сопутствующим симптомом при других заболеваниях, например:
- мигрень и другие виды головной боли;
- челюстно-лицевая невралгия, включая воспаление тройничного нерва;
- болезни ЛОР-органов;
- онкология;
- сбои в работе сердечно-сосудистой системы.
Внимание! Точный диагноз определит только стоматолог. В домашних условиях можно попытаться только избавиться от зубной боли, облегчив своё состояние до визита к врачу.
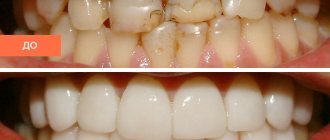
Что такое кариес и чем он опасен?
Кариес – это вялотекущий патологический процесс в полости рта. Он прогрессирует в твердых тканях зубов.
Возникает заболевание из-за комплексного воздействия неблагоприятных факторов, о которых мы расскажем далее.
Если не убрать кариес с зубов,тоони постепенно начнут разрушаться. Но на этом негативные последствия не заканчиваются. Может появиться постоянный неприятный запах изо рта, а также воспалительные процессы, которые могут закончиться гнойными образованиями и даже заражением крови.
Кариес может спровоцировать появление таких заболеваний как пульпит, флюс, периодонтит, кисты.
Поэтому важно вылечить кариес как можно раньше, а для этого нужно вовремя его определить – самостоятельно осматривать ротовую полость и ежегодно посещать стоматолога для профилактического осмотра.