Развитие и формирование зубов — самый долгий процесс органогенеза в человеческом теле: начинаясь с 28-го дня гестации образованием первичного эпителиального тяжа, он завершается к возрасту 18—25 лет окончанием формирования корней третьих моляров. Формирование корней начинается в постэмбриональном периоде незадолго до прорезывания и продолжается еще 2—3 года после начала прорезывания [1].
В норме на ранних стадиях формирование корня зуба осуществляется клетками эпителиального корневое влагалища Гертвига (Hertwig’s epithelial root sheath, HERS), которое состоит из двух рядов клеток эмалевого органа. Клетки внутреннего слоя корневого влагалища индуцируют дифференцировку периферических мезенхимальных стволовых клеток зубного сосочка в одонтобласты, что обеспечивает формирование дентина корня зуба [2]. По мере роста корня происходит редукция зубного сосочка и на поздних стадиях данные клетки представлены лишь в апикальной части корня зуба, так называемом апикальном сосочке [3]. Стволовые клетки апикального сосочка способны дифференцироваться в первичные одонтобласты и обеспечивать формирование дентина корня зуба [4]. После редукции HERS малодифференцированные мезенхимальные клетки зубного мешочка вступают в контакт с дентином корня и дифференциируются в цементобласты, что обеспечивает гистогенез цемента корня зуба [5].
Предполагается, что при повреждении пульпы зуба физиологический рост корня возможет только при условии сохранения витальной пульпы в апикальной части корня зуба и сохранности клеток апикального сосочка и корневого влагалища. В исследовании Domenico Ricucci et al. (2017) было обнаружено, что при длительно текущем необратимом воспалительном процессе, а также при некрозе пульпы нарушается целостность апикального сосочка и HERS, что делает невозможным дальнейший физиологический апексогенез даже при надлежащем лечении. Однако эти же авторы отметили, что в зубах с несформированными корнями сохранение жизнеспособной пульпы в средней и апикальной частях корня зуба возможно даже при наличии очага просветления в периапикальных тканях, который обычно рассматривают как симптом гибели сосудисто-нервного пучка [6].
Помимо широкого просвета апикального отверстия и отсутствия анатомического апикального сужения для ранних стадий роста корня характерна малая толщина и низкая прочность стенок корневого канала за счет низкой степени минерализации корневого дентина [5]. Именно поэтому основной задачей врача при некрозе пульпы в зубах с несформированными корнями является максимальное приближение искусственного апексогенеза к физиологическому. Оптимально, если лечебные мероприятия стимулируют рост корня в длину для обеспечения стабильности органа в зубо-челюстной системе и создания оптимальных условий в случае необходимости дальнейшего ортопедического восстановления, обеспечивают прирост тканей корня зуба по толщине для предотвращения развития переломов корня зуба с формированием близкой к естественной апикальной части корня зуба. При этом желательно также провести законченное лечение в минимально возможные сроки с наименьшим количеством посещений.
Для апексификации (искусственного формирования апикальной части корня зуба) используют несколько методик. В качестве основной используется классическая процедура апексификации с гидрооксидом кальция, предложенная еще в 1964 г. и предполагающая длительную экспозицию в корневом канале высокощелочной корневой повязки с целью стимулировать формирование кальцинированного барьера в области апикального отверстия в основном за счет активации щелочной фосфатазы и пирофосфатазы, которые принимают непостредственное участие в механизмах костеобразования и минерализации новообразованной ткани [5]. Форма твердотканного барьера вариабельна, в литературе описаны следующие варианты: «колпачок», мост или вросший клин. Гистологически новообразованная ткань представлена цементом или дентиноподобной тканью («остеодентином») [7]. По данным литературы на создание твердотканого барьера необходимо от 6 до 24 мес [8].
При этом данная методика имеет ряд недостатков. Экспозиция гидроксида кальция в корневом канале более 180 сут увеличивает риск перелома корня и его резорбции за счет высыхания корневого дентина. Спустя 12 мес пребывания гидрооксида кальция в корневом канале модуль упругости коревого дентина снижается в 2 раза, что также снижает резистентность к переломам [9—11]. Кроме того, необходима высокая кооперативность со стороны пациентов ввиду частоты приемов и длительности лечения, при этом высок риск реинфицирования ввиду возможной несостоятельности временной реставрации, что еще более продлевает сроки лечения и ухудшает его прогноз [8].
Как альтернатива методу апексификации с гидроксидом кальция было предложено создавать пробку из МТА размером 3—4 мм в области открытого апикального отверстия. Данная методика также имеет ряд ограничений: во-первых, ее можно использовать только на последних стадиях формирование корня и при отсутствии выраженной деструкции периапикальных тканей [9], во-вторых, формирование апикальной пробки из МТА никак не влияет ни на рост корня в длину, ни на утолщение стенок корня, соответственно, они также остаются подвержены переломам [12].
Относительно новым, недостаточно изученным, а потому мало распространенным методом лечения зубов с несформированными корнями является использование техники регенеративной эндодонтии — так называемая методика реваскуляризации или регенерации пульпоподобной ткани (РПТ). РПТ основывается на принципах тканевой инженерии и определяется как комплекс биологических мероприятий, направленных на замещение поврежденных структур, включая дентин и другие элементы корня зуба, такие как клетки пульпы и васкуляризированный пульпарно-дентинны комплекс, тканью, предпочтительно имеющей сходное происхождение, которая обеспечивает дальнейший рост корня и функционирование зуба [13]. По данным литературы, в эксперименте на животных, а также по результатам отдельных рентгенологических исследований данная методика дает больший прирост корневого дентина по сравнению с методиками апексификации с гидрооксидом кальция и созданием апикального барьера из МТА, а также вновь образованная апикальная часть зуба гистологически более приближена к физиологическому строению корня зуба [14].
Цель исследования — сравнить эффективность методик апексификации с Ca(OH)2 и регенерации пульпоподобной ткани при лечении детей с некрозом пульпы в резцах с несформированными корнями.
Что собой представляет?
Апексификация является трудоемким процессом. Продолжительность выполнения напрямую зависит от квалификации врача и четкого соблюдения последовательности действий.
Для закрытия верхушки корня используют различные медицинские технологии. Наиболее эффективным методом считается последовательная замена искусственно установленных материалов в формируемом канале корня. Как правило, для ее проведения применяются материалы, содержащие кальций.
Есть ещё одна методика, по которой проводится апексификация. Она заключается в использовании материала Про Рут MTA. Он обладает полноценной биосовместимостью с природными тканями, что подтверждено множеством медицинских испытаний, поэтому широко используется в детской стоматологии.
Результаты и обсуждение
Средняя продолжительность апексификации гидроксидом кальция в зависимости от стадии формирования корня Цвеку представлена на рис. 1. Длительность формирования апикального барьера составила от 5 до 21 мес, при этом в 56% случаев длительность лечения превышала 12 мес.
Рис. 1. Медиана длительности апексификации гидроксидом кальция в зависимости от стадии формирования корня на момент некроза пульпы.
Менее года лечение заняло лишь при III стадии формирования корня, соответственно, прогноз этой группы лучше в отношении резистентности стенок корня к переломам в отдаленном периоде.
Клинические и рентгенологические характеристики пациентов проспективного исследования, а также данные об исходах лечения и приросте твердых тканей корней зубов представлены в табл. 1 и 2.
Таблица 1. Прирост дентина корня зуба после применения методики апексификации с гидроксидом кальция
| Возраст на момент травмы (месяцы) | Номер зуба | Характер травмы | Стадия формирования корня | Предположительная длительность воспалительного процесса | Продолжительность апексификации (месяцев) | Соотношение длины коронки/ длины корня до лечения | Соотношение длины коронки/длине корня после лечения | Соотношение общего размера корня в толщину к просвету корневого канала до лечения | Соотношение общего размера корня в толщину к просвету корневого канала после лечения |
| 77 | 2.1 | Неполный боковой вывих | II | 36 месяцев | 7 | 1,09 | 0,8 | 2,33 | 2,6 |
| 2 | 3 | ||||||||
| 2,5 | 1,75 | ||||||||
| 83 | 1.1 | Неосложненный перелом коронки | III | 2 недели | 6 | 0,83 | 0,78 | 2,5 | 3,5 |
| 2,6 | 2,6 | ||||||||
| 2,25 | 3 | ||||||||
| 95 | 4.1 | Неосложненный перелом коронки | III | 2 месяца | 5 | 0,33 | 0,33 | 2,33 | 3,25 |
| 3 | 3,66 | ||||||||
| 2,25 | 9 | ||||||||
| 126 | 1.1 | Осложнённый перелом коронки + неполный боковой вывих | IV | 2 недели | 11 | 0,5 | 0,5 | 2,46 | 3,2 |
| 2,27 | 2,9 | ||||||||
| 3 | 3 | ||||||||
| 94 | 1.1 | Осложненный перелом коронки | II | 2 дня | 12 | 0,33 | 0,29 | 2,6 | 2,4 |
| 1,83 | 2 | ||||||||
| 2 | 2 | ||||||||
| 120 | 2.1 | Неосложненный перелом коронки | III | 9 месяцев | 10 | 0,5 | 0,39 | 2,2 | 2,5 |
| 2,5 | 2,67 | ||||||||
| 2,5 | 2 |
Таблица 2. Прирост дентина корня зуба после применения методики регенерации пульпоподобной ткани
| Возраст на момент травмы (месяцы) | Номер зуба | Характер травмы | Стадия формирования корня | Предположительная длительность воспалительного процесса | Сроки окончания роста корня (месяцев) | Соотношение длины коронки/ длины корня до лечения | Соотношение длины коронки/длине корня после лечения | Соотношение общего размера корня в толщину к просвету корневого канала до лечения | Соотношение общего размера корня в толщину к просвету корневого канала после лечения |
| 113 | 2.1 | Осложнённый перелом коронки | III | 2 недели | 18—24 | 0,56 | 0,54 | 2,33 | 2,33 |
| 2,8 | 2,8 | ||||||||
| 2,75 | 3,66 | ||||||||
| 89 | 1.1 | Неполный вколоченный вывих | II | 60 месяцев | 6—12 | 0,76 | 0,73 | 1,75 | 2,15 |
| 1,5 | 2 | ||||||||
| 1,67 | 3,5 | ||||||||
| 100 | 1.1 | Осложнённый перелом коронки + неполный боковой вывих | II | 12 месяцев | 12—18 | 0,47 | 0,42 | 2,3 | 2 |
| 2,67 | 2,33 | ||||||||
| 2 | 2,66 | ||||||||
| 87 | 1.1 | Неосложнённый перелом коронки | II | 6 месяцев | 12—18 | 0,76 | 0,75 | 2,08 | 2 |
| 2,5 | 3,25 | ||||||||
| 1,8 | 3,3 | ||||||||
| 92 | 2.1 | Осложнённый перелом коронки | II | 2 месяца | 12—8 | 0,78 | 0,69 | 2 | 2,5 |
| 2,33 | 2,25 | ||||||||
| 2 | 2,33 | ||||||||
| 79 | 2.1 | Полный вывих | II | 36 месяцев | 12—18 | 1,14 | 1 | 1,33 | 2 |
| 1,33 | 2 | ||||||||
| 2 | 4 |
У всех пациентов было отмечено заживление ОППТ как после апексификации, так и после РПТ. На формирование корня в 1-й группе потребовалось от 5 до 12 мес и от 4 до 6 посещений. После завершения протокола РПТ формирование корня во 2-й группе заняло от 12 до 18 мес. Прирост длины корня наблюдался в 83% всех случаев, но характер роста дентина корня в группах был различным. Прирост толщины корневого дентина в группе РПТ был более выражен в апикальной трети корневого канала и наблюдался в 100% случаев, в то время как в 1-й группе толщина дентина увеличилась преимущественно в коронковой и средней трети корня, прирост твердых тканей в апикальной трети в группе апексификации наблюдался лишь у 33% пациентов (табл. 3). При этом в отдельных случаях мы столкнулись с невозможностью провести постоянное пломбирование корневого канала равномерно по всей длине после процедуры апексификации с гидроксидом кальция при наличии клинически определяемого твердотканного барьера (рис. 2).
Таблица 3. Прирост твердых тканей зуба после лечения пациентов с некрозом пульпы в зубах с несформированными корнями в группах апексификации с гидроксидом кальция (1-я группа) и РПТ (2-я группа)
| Всего | 1-я группа | 2 -я группа | |
| 12 | 6 | 6 | |
| Прирост тканей корня зуба по длине | 10 (83%) | 4 (67%) | 6 (100%) |
| Прирост корневого дентина по толщине в коронковой трети | 8 (67%) | 5 (83%) | 3 (50%) |
| Прирост корневого дентина по толщине в средней трети | 8 (67%) | 6 (100%) | 2 (33%) |
| Прирост корневого дентина по толщине в апикальной трети | 8 (67%) | 2 (33%) | 6 (100%) |
Рис. 2. Прицельные рентгенограммы пациентов после формирования апикального барьера и постоянной обтурации корневых каналов.
а — формирование минерализованного барьера на границе средней и апикальной трети корня зуба; б — постоянный пломбировочный материал смещен к дистальной стенке, просвет корневого канал неравномерно изменен.
Это можно объяснить «качеством» формирующегося апикального барьера при апексификации с гидрооксидом кальция. Гистологическое исследование Maha M.F. Mounir и соавт. (2018) показало разницу в качестве вновь образованного прикрепления после апексификации с гидроксидом кальция и РПТ: в первом случае апикальная часть корня зуба была представлена дентиноподобной минерализованной тканью с островками кальцификации в просвете корневого канала и была отделена от костной ткани слоем грануляционной ткани даже после 6 мес наблюдения, после применения методики РПТ наблюдалось образование слоя тубулярного дентина в апикальной трети, островки кальцификатов присутствовали только в 5% случаев, а дентинный мостик был окружен вновь образованной периодонтальной связкой, хотя в просвете корневого канала тканей пульпы зуба не было обнаружено ни в одном образце [16].
В большинстве случаев твердотканный барьер образуется в месте контакта корневой повязки с прилежащими тканями, что приводит к изменению формы корневого канала, образованию калицификатов в просвете корневого канала, а также ограничивает длину канала на уровне расположения гидрооксида кальция.
Согласно данным литературы, апексификация с Ca(OH)2 обеспечивает формирование барьера в апикальной части корня зуба, однако полноценного закрытия верхушки корня зуба удается добиться только в 10,8% случаев [16]. Данные КЛКТ после процедуры апексификации в ходе нашего исследования показали картину неполного закрытия верхушки корня зуба при формировании апикального барьера (рис. 3).
Рис. 3. КЛКТ зубов 1.1, 2.1 после 12 месяцев апексификации с гидроксидом кальция.
Визуализируется формирование твердотканного барьера на границе средней и апикальной трети корневого канала в зубе 1.1, в зубе 2.1 отмечается образование апикального барьера в форме «колпачка» со значительным дефектом новообразованной ткани с небной поверхности корня зуба.
Прирост твердых тканей и в группе РПТ не всегда сопровождался формированием рентгенологически полноценного корня. По результатам ранее проведенного нами анализа исходов вывихов зубов, сопровождающихся некрозом пульпы, продолженный рост корня при РПТ происходит только в 70% случаев [17]. Формирование рентгенологически полноценного корня мы наблюдали при раннем обращении после возникновения периодонтита (рис. 4). При наличии выраженного рентгенологического очага просветления в периапикальных тканях, свидетельствующего о длительности воспалительного процесса, после лечения отмечалось заживления ОППТ, однако прирост твердых тканей в апикальной части корня зуба был незначительный и атипичный (рис. 5).
Рис. 4. Прицельная контактная рентгенограмма зубов 1.1, 2.1.
Зуб 1.1 — 2,5 года после высокой ампутации пульпы, зуб 2.1 — 2,5 года после РПТ. Предполагаемая длительность воспалительного процесса до начала лечения — 2 нед. Наблюдается формирование корня конической формы, на всем протяжении прослеживается ход корневого канала, периодонтальная щель равномерная на всем протяжении корня зуба.
Рис. 5. Прицельные рентгенологические снимки зуба 2.1, клинический диагноз: вывих зуба, хронический периодонтит, патологическая резорбция (наружная).
а — до лечения, наблюдается обширный ОППТ, участок наружной резорбции корня зуба; Б — после РПТ; В — 6 мес наблюдения; Г — 21 мес наблюдения, полное заживление ОППТ, прогрессии резорбции не наблюдается.
При более длительном периоде наблюдения нами были отмечены следующие осложнения в отдельных клинических случаях.
Клинический случай 1
Пациентка 10 лет обратилась через месяц после травмы. Зуб 1.1 клинический диагноз S03.2 Вывих зуба (вколоченный), К04.5 Хронический периодонтит. Стадия формирования корня зуба — III. Проведено лечение методикой апексификации с гидрооксидом кальция. Длительность лечения — 11 мес. Через 4 меспосле постоянного пломбирования корневого канала при контрольной рентгенограмме был обнаружен косой поперечный перелом корня зуба (рис. 6).
Рис. 6. Прицельные рентгенологические снимки зуба 1.1.
а — после постоянного пломбирования корневого канал; б — серез 4 мес.
Клинический случай 2
Пациентка 8 лет обратилась через 3 недели после травмы. Зуб 1.1 диагноз S03.2. Вывих зуба (вколоченный), S02.5. Перелом зуба (осложненный). Была проведена методика апексификации с гидрооксидом кальция, однако в процессе лечения была отмечена низкая кооперативность со стороны пациентки и ее родителей, пропуск приемов, не обращения пациента в случаях потери временных реставраций. В течение года положительной динамики в образовании калицинированного барьера не наблюдалось, создать апикальную пробку из МТА не представлялось возможным. Было принято решение провести РПТ в одно посещение. Далее пациентка обратилась через 30 месяцев после РПТ с жалобами на повторную травму, потерю постоянной реставрации. При рентгенологическом обследовании был обнаружен обширный ОППТ. При отсутствии герметичности произошло реинфицирование кровенного сгустка в просвете корневого канала и развитие хронического апикального периодонтита. После дезинфекции корневой канал был запломбирован МТА на всем протяжении ввиду частичной резорбции апикальной части корня и снижения длины корня — 7 мм от устья корневого канала (рис. 7). В настоящее время пациентка находится на диспансерном наблюдении.
Рис. 7. Прицельные рентгенологические снимки зуба 1.1.
а — после РПТ.; б — через 30 мес после реинфицирования корневого канала; в — после пломбирования корневого канала МТА.
Клиническая картина
Большинство стоматологов едины во мнении, что терапевтические мероприятия направленные на сбережение пульпы зуба, являются лечением формирующихся незрелых зубов, которые расположены на пульпе.
Методика апексогенеза позволяет стоматологу продолжить формирование корня и обеспечить блокировку апекса. Ранее для проведения процедуры использовались два лекарственных препарата. Несмотря на то, что список аналогов расширился, их применяют и сейчас.
- USP (гидроксид кальция). Популярное средство, используемое для данного терапевтического мероприятия. Оно позволяет сберечь жизнедеятельность пульпы и широко используется во многих стоматологических клиниках. На сегодняшний день этот препарат считается наиболее эффективным. С помощью него можно достичь максимальной интенсивности в ходе биопокрытия природного зубного нерва.
- МТА (минерал триоксид). Некоторые врачи считают данный препарат настоящей эндодонтической находкой, поскольку он может применяться в различных клинических случаях, а также обладает изолирующими свойствами.
В стоматологической практике применяются и другие препараты.
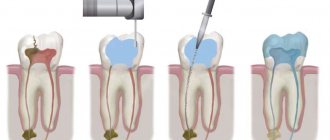
Способы достижения успешной апексификации
В случае повреждения зоны роста при лечении зубов с незавершенным развитием корней очень важным является возможность формирования плотного барьера в области верхушки каналов. Этот процесс называется апексификация (apexification). Основными материалами для выращивания барьера выступают остеодентин, бесклеточный или клеточный цемент, кости или костеобразные ткани. Очень редко он закрывает собой всю верхушечную часть корня. Чаще всего барьер сохраняет сообщение между периапикальными тканями и внутренней полостью зуба.
Достижение успешной апексификации осуществляется двумя способами: многошаговым и одномоментным. При этом в обоих случаях детская зубная клиника выполняет сначала стандартный набор подготовительных работ. Он включает в себя широкое раскрытие полости, очистку стенок с помощью файлов 35-50 размера, тщательное, но при этом аккуратное промывание каналов. Далее специалист проводит специфические манипуляции, исходя из выбранного метода апексификации.
- Многошаговый. В данном случае проводится обтурация обработанных каналов пастами на основе гидроксида кальция, которые доставляют в зону обработки с помощью плаггера, каналонаполнителя, шприца, амальгамтреггера и других инструментов. Предварительно полости тщательно высушивают бумажными штифтами. После заполнения каналов коронка заделывается стеклоиономерным или цинкоксид-эвгенольным цементом. Спустя 30 дней гидроксид кальция заменяют. Примерно через 3-6 месяцев проводится рентгенологическое исследование, с помощью которого определяют наличие или отсутствие плотного барьерного мостика в апикальной части зуба.
- Одномоментный. Данный способ апексификации предусматривает обтурацию верхушечной зоны корневого канала препаратами МТА. В течение нескольких часов материал полностью затвердевает, после чего выполняется постоянная пломбировка зуба. Этот метод используется при эндопарадонтальных поражениях, отсутствии возможности продлить лечение, недостаточной эффективности других препаратов для апексификации, а также при невозможности обеспечить надежную герметизацию временной пломбы и в других случаях.
Независимо от состояния зуба и выбранной технологии лечения постоянное пломбирование корневых каналов может проводиться только после полного завершения процесса формирования плотного и прочного апикального барьера в области верхушки корня.
Диагностика
В некоторых случаях диагностика некроза пульпы сопровождается определенными сложностями. Речь идет о тех зубах, в которых верхушка корня сформирована еще не полностью.
Патологии могут возникать вследствие физического травмирования. Сбор анамнеза у пациента считается первостепенно важным вопросом в ходе диагностических мероприятий и последующего лечения.
Возможность рентгенографического исследования ограничивается тем, что в месте верхушки корня можно просмотреть рентгенологическое просветление. Электрические методики оценки состояния зубного нерва единиц с не до конца сформировавшимися корнями, как правило, не приносят желаемых результатов.
В ходе проведения диагностических мероприятий важно учитывать болевой порог пациента, изменение цвета коронковой части и другие факторы. Вскрытие проблемного зуба может проводиться только при отсутствии противопоказаний. Своевременная реставрация зуба позволяет избежать последующее развитие инфекционного процесса в пульпе.
Пульпит у детей — симптомы и лечение
По МКБ-10 (Международной классификации болезней) пульпит подразделяется на следующие виды:
- неуточнённый;
- острый;
- хронический;
- необратимый;
- обратимый.
Все перечисленные пульпиты могут возникать у детей.
Однако чаще детские стоматологи применяют классификацию Т. Ф. Виноградовой [2]:
- Острые пульпиты временных зубов:
- острый серозный пульпит;
- острый гнойный пульпит;
- острый пульпит с вовлечением периодонта или регионарных лимфатических узлов.
- Острые пульпиты постоянных зубов:
- острый серозный частичный пульпит — может развиваться в зубах со сформированными корнями;
- острый серозный общий пульпит;
- острый гнойный частичный пульпит;
- острый гнойный общий пульпит.
- Хронические пульпиты временных и постоянных зубов:
- простой хронический пульпит;
- хронический пролиферативный пульпит;
- хронический пролиферативный гипертрофический пульпит;
- хронический гангренозный пульпит.
- Хронические обострившиеся пульпиты временных и постоянных зубов
Острые пульпиты временных зубов
Основное проявление — боли, впервые возникшие вечером, при засыпании или ночью. Сперва они появляются от холодного и ослабевают от тёплого. Однако с развитием процесса возникают и от тёплых раздражителей. При переходе серозного воспаления в гнойное боли, наоборот, усиливаются от тёплого и успокаиваются от холодного.
При остром гнойном пульпите временных зубов со сформированными корнями процесс протекает бурно и ярко, боли длительные и резкие, усиливаются в ночное время. Приступы более продолжительные, ребёнок не может жевать. Детям сложно указать на конкретный зуб, обычно они показывают на ту сторону, где болит.
Острые пульпиты временных зубов нередко сопровождаются реакцией тканей периодонта и регионарных лимфатических узлов. К болям присоединяются:
- ощущение, что зуб выдвинулся из лунки;
- боль при прикосновении к нему языком или инструментом;
- повышенная подвижность и боль при надавливании на него пальцем;
- отёк мягких тканей подчелюстной области и болезненность подвижных лимфатических узлов.
Острые пульпиты постоянных зубов
Острые формы пульпита постоянных зубов со сформированными корнями протекают также, как и у взрослых. Они сопровождаются самопроизвольной болью, которая продолжается недолго и повторяется через продолжительное время. Ребёнок точно указывает на больной зуб.
Если корни несформированы, процесс протекает бурно, с интенсивными болями, которые могут отдавать в голову и ухо. При гнойной форме появляются сильные боли от тёплого и горячего. Боли невыносимые и усиливаются ночью.
Хронические пульпиты временных и постоянных зубов
Хронический пульпит может возникать как результат острого воспаления и как первично-хронический процесс. При хроническом гангренозном пульпите ребёнок жалуется на тяжесть в зубе, чувство распирания, боль при приёме пищи, чаще горячей. Зуб может поменять цвет. Старшие дети отмечают запах изо рта. Во рту обычно есть кариозная полость, при осмотре обнаруживается, что полость зуба вскрыта и виднеется сероватая пульпа. Могут увеличиваться лимфоузлы [1].
Хронический гипертрофический пульпит у детей встречается редко. При такой форме коронка зуба разрушается, пульпа обнажается и при осмотре видно, что кариозная полость заполнена её разросшимися тканями.
Особенности апексогенеза
Большинство специалистов в области стоматологии сходятся во мнении о том, что лечебные процедуры, базирующиеся на сбережении витальности пульпы, являются терапией образующихся незрелых зубов, расположенных на витальной пульпе.
Благодаря технологии апексогенеза стоматологу предоставляется возможность продолжить образование корня и блокировку апекса. До недавних пор применялись два главных лекарственных препарата для формирования зубного апекса:
- Гидроксид кальция USP. Считается популярным средством для этой разновидности лечения при сбережении живой пульпы и до сих пор применяется в клиниках многих стран мира. Это средство обеспечивает интенсификацию процесса биологического покрытия зубной пульпы. До сих пор не разработан препарат, превышающий этот по характеристикам биологической совместимости.
- Минерал триоксид (MTA). По мнению некоторых врачей считается настоящим эндодонтическим чудо-материалом, который может применяться в различных ситуациях. Это надежное изолирующее средство.
Сегодня применяется множество других препаратов.
Диагностические мероприятия
В некоторых ситуациях могут возникнуть проблемы с диагностикой пульпарного некроза в тех зубах, в которых не до конца сформировалась верхняя часть корня.
В большинстве случаев такие нарушения возникают в результате получения физической травмы. Получение детальной информации об анамнезе повреждения считается вопросом первостепенной важности в процессе проведения диагностики, а также лечебных процедур.
Процесс рентгенологической диагностики в этой ситуации может быть затруднен тем, что в процессе образования корня там, где расположена его верхушка, можно увидеть область рентгенологического просветления.
В таком случае нужно проводить детальное сравнение образования корня больного зуба с симметричным зубом, расположенным на другой стороне челюсти.
Способы проверки зубной пульпы с незаконченным образованием корней посредством электрического тестирования в большинстве примеров не приносит желаемых результатов.
В процессе проведения диагностических процедур желательно принимать во внимание наличие сильных или хронических болевых ощущений, изменение расцветки коронки, положительной реакции организма на интенсивную перкуссию, общую подвижность зуба перед тем, как заниматься вскрытием зубной полости.
Подобные меры необходимы для того, чтобы удостовериться в развитии некроза в пульпе. Реставрация зуба нужна для того, чтобы не способствовать дальнейшему развитию инфекции в пульпе.
Процедура [ править ]
Правильная оценка зуба важна для постановки точного диагноза и составления соответствующего плана лечения. Клиническая оценка состояния пульпы включает подробный анамнез и диагностические тесты. Радиографическое исследование используется для определения зрелости развивающегося корня. Однако незрелые зубы обычно связаны с маленькими пациентами, а исследование пульпы у детей является сложным и субъективным. [8] [9]
В эту процедуру входят следующие шаги: [10]
- Пораженный зуб изолирован с помощью резиновой прокладки.
- Для доступа к пульповой камере сделано отверстие доступа.
- Файл помещается в корневой канал и делается рентгенограмма, чтобы определить длину корня. Следует проявлять осторожность, чтобы не проталкивать инструменты через апекс.
- Затем остатки пульпы удаляются с помощью протяжек с зазубринами и напильников.
- Канал промывается перекисью водорода для удаления мусора, а затем орошается гипохлоритом натрия и физиологическим раствором.
- Выбранный материал помещается в канал, и используется эндодонтический плаггер, чтобы протолкнуть материал к апикальному концу.
- Укладывается ватный тампон и полость герметизируется армированным оксидом цинка — эвгеноловым цементом.
Процедура апексификации может быть проведена за один или два приема в зависимости от начальных клинических признаков и симптомов. Процедура также может варьироваться в зависимости от используемых материалов или лекарств. Обычно лечебную пасту оставляют на шесть месяцев перед оценкой апикального закрытия. [10]
Показания и цели [ править ]
Апексификация показана для незрелых постоянных зубов, которые не являются жизнеспособными с неполностью сформированными корнями. [3] Цель этой процедуры — вызвать закрытие концов корня (апексификация) на верхушках незрелых корней за счет образования минерализованной ткани. Апикальное закрытие может принимать различные формы, но в большинстве случаев оно бывает нерегулярным и аберрантным. Наряду с апикальным закрытием, развитие корня может продолжаться, а может и не продолжаться. [4]