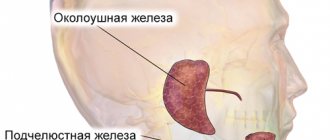
Сиаладеноз — это невоспалительное заболевание слюнных желез, приводящее к увеличению и/или нарушению их функции. Поражение носит дистрофический характер и не связано с появлением опухолей. Структурные изменения тканей желез обычно появляются на фоне других системных патологий. Стоматологи достаточно часто сталкиваются с таким явлением: 1 случай из 10 патологий слюнных желез представлен именно сиаладенозом.
Обычно заболевание возникает у людей среднего возраста. Поскольку оно часто сопровождает эндокринные, аллергические, дисметаболические и другие системные болезни, подход к лечению должен осуществляться не только со стоматологической стороны.
Виды сиаладенозов
По расположению патологических изменений выделяют следующие виды сиаладенозов:
- интерстициальный;
- паренхиматозный;
- протоковый.
Патологические участки могут располагаться как в тканях самой железы, так и в протоках.
По степени выраженности различают несколько стадий:
- Первая. Слюнные железы имеют обычные размеры и слабо пальпируются.
- Вторая. Наблюдается незначительное увеличение желез, которое незаметно при визуальном осмотре, но пальпируется.
- Третья. Увеличение желез, которое заметно и при визуальном осмотре, и прощупывании.
По природе происхождения выделяют нейрогенные, аллергические, эндокринные сиаладенозы, а также алиментарные — связанные с особенностями питания.
Задать вопрос
Материал и методы
В профильном отделении кафедры челюстно-лицевой хирургии (ЧЛХ) в Центре cтоматологии (ЦС) Московского государственного медико-стоматологического университета (МГМСУ) им. А.И. Евдокимова на обследовании и лечении находились 25 человек в возрасте от 25 до 50 лет с хроническим паренхиматозным сиалоаденитом. Критерием включения в исследование служило наличие хронического паренхиматозного сиалоаденита. Критерием невключения являлось наличие сопутствующей патологии в острой стадии или стадии обострения. Критерием исключения становился отказ пациентов от дальнейшего участия в исследованиях. Для постановки диагноза у всех пациентов проводилось клиническое обследование, которое включало осмотр и пальпацию измененной слюнной железы, установление ее размеров и количества выделяемого секрета, сбор анамнеза о сопутствующих заболеваниях.
Также всем пациентам было проведено ультразвуковое исследование (УЗИ) высокого разрешения в В-режиме и режиме цветового допплеровского картирования на ультразвуковом сканере Philips iU-22 с применением датчиков линейного сканирования частотой 5—17 МГц. Дополнительно у пациентов в течение 5 мин осуществляли сбор смешанной слюны в стерильную пластиковую пробирку с плотно завинчивающейся крышкой. Образцы центрифугировали и в супернатанте слюны спектрофотометрическим методом определяли содержание белка альбумина (в мг/мл) и иммуноферментным методом количество иммуноглобулина (Ig) G. Исходные данные ультразвуковой допплерографии и смешанной слюны сопоставлялись с результатами исследования на 7-е сутки и через 1 мес от начала лечения пациентов.
По методу предлагаемого лечения пациенты были разделены на две группы. Пациентам 1-й группы (n
=11) проводили стандартную антибактериальную и спазмолитическую терапию
per os
в течение 5 дней следующими препаратами: усиленный амоксицилин 625 мг по 1 таблетке 3 раза в день, дротаверин по 1 таблетке 2 раза в день. Пациентам 2-й группы (
n
=14), наряду со стандартной терапией, назначали
per os
комплексную антигомотоксическую терапию препаратами траумель С по 1 грануле 3 раза в день и лимфомиозот по 15 капель 3 раза в день в течение 24 дней, спаскупрель по 1 таблетке 2 раза в день курсом на 5 дней. Все манипуляции осуществлялись только после информированного согласия пациента, подписанного им и лечащим врачом в двух экземплярах. Обоснованием для применения данных гомеопатических препаратов явилось то, что траумель С является высокоэффективным средством при воспалительных процессах, препарат спаскупрель оказывает спазмолитическое, обезболивающее, седативное и противосудорожное действие, препарат лимфомиозот улучшает микроциркуляцию периферических сосудов. Все полученные цифровые значения были обработаны методом вариационной статистики с использованием программы Statistica 8.0.
Почему возникает сиаладеноз
Сиалоз может развиваться на фоне основных заболеваний или быть вызван некоторыми физиологическими причинами. Например, патология встречается у женщин во время беременности и лактации. Патологические изменения нередко спровоцированы аутоиммунными недугами — системной склеродермией, ревматизмом, псориазом и пр., а также метаболическими и эндокринными расстройствами.
Среди нарушений питания, приводящих к сиалозу, относят строгие затяжные диеты и ограничения, анорексию. В целом самыми распространенными причинами выступает сахарный диабет, нарушения менструальной функции и работы щитовидной железы, хронические панкреатиты и иные патологии ЖКТ.
Аллергическая природа болезни может быть связана с лекарственной аллергией. В некоторых случаях сиалоз слюнных желез развивается после перенесенной операции или травмы в области зубочелюстной системы.
Классификация сиаладенозов
По состоянию слюнной железы сиаладенозы определяются как интерстициальные, паренхиматозные и протоковые (в зависимости от преобладающих изменений, выявляемых с помощью частных и специальных методов обследования). Данное заболевание имеет три стадии развития:
- начальная (I степень), при которой слюнные железы не увеличены и имеют обычные размеры;
- стадия выраженных клинических изменений (II степень) сопровождается незначительным увеличением размеров слюнных желез, которое определяется при пальпации;
- поздняя (III степень) характеризуется увеличением размеров слюнных желез, которое диагностируется как визуально, так и при пальпации.
Помимо этого, сиаладенозы подразделяют на эндокринные, нейрогенные, аллергические и связанные с нарушением питания. Для того чтобы определить степень развития сиаладенозов, специалист проводит оценку размеров больших слюнных желез с учетом данных осмотра и пальпации.
Симптомы заболевания
Сиалозы чаще поражают околоушные, редко — поднижнечелюстные и подъязычные железы. Обычно речь идет о двустороннем патологическом процессе. Картина заболевания неспецифична — появляется болезненный отек в области пораженных желез, их увеличение на 2-й и 3-й стадии. Увеличение сохраняется в течение долгого времени.
Одним из проявлений болезни является сухость в полости рта. Это связано с тем, что слюноотделение при болезни может быть недостаточным.
При осмотре врач определит характерную припухлость мягких тканей. Прощупывание не доставляет сильной боли, иногда появляются дискомфортные или слабо болезненные ощущения. Близко расположенные лимфатические узлы не изменены, а ограничений в открытии рта нет. Во время массажа слюнной железы выделяется прозрачная слюна без внешних особенностей.
Стоит отметить, что специфические симптомы могут сопровождать сиалозы, протекающие с пониженным или повышенным слюноотделением без увеличения самих желез. Например, такое наблюдается при стоматитах, язве двенадцатиперстной кишки, паразитозах, неврастении и пр.
Результаты и обсуждение
На момент обращения пациенты жаловались на наличие болезненности и отека в области причинной слюнной железы. В случае воспаления поднижнечелюстной слюнной железы пациенты указывали на болевые ощущения при глотании. Из анамнеза следовало, что накануне все пациенты подвергались переохлаждению. Объективно: в области причинной слюнной железы отмечались явления отека и гиперемии кожных покровов, при бимануальной пальпации — резкая болезненность. Температура тела колебалась в среднем от 37,5 до 38,5 °С. При осмотре со стороны полости рта выявлялись отек и гиперемия, из устья вартонова протока выделялось незначительное количество слюны, а в ряде случаев гноя с примесью крови, зондирование было затруднено. По результатам ультразвуковой допплерографии: железа увеличена в размерах, пониженной эхогенности, паренхима неоднородная, проток расширен, конкременты не определяются. Режим цветовой допплерографии: диффузное усиление паренхиматозной васкуляризации. Исследование смешанной слюны показало присутствие альбумина в количестве 15,3±6,87 мг/мл и увеличение IgG до 16,5±3,44 мг/мл.
Повторное обследование всех пациентов после назначенного лечения на 7-е сутки показало уменьшение болевых ощущений. Это совпадало со снижением местных воспалительных явлений и уменьшением в размерах слюнной железы. Проведенная ультразвуковая допплерография также подтвердила результаты клинического обследования в обеих группах пациентов, т. е. уменьшение в размерах обследуемых слюнных желез, выводные протоки не расширены. В эти сроки оставались пониженными эхогенность и неоднородность паренхимы воспаленной слюнной железы по сравнению с контралатеральной стороной. В смешанной слюне пациентов обеих групп на 7-е сутки после лечения наблюдалось достоверное снижение уровня альбумина (р
<0,05). Наибольшее уменьшение содержания этого белка в слюне происходило у пациентов 2-й группы, которым в комплексное лечение включали антигомотоксическую терапию (4,24±0,67 мг/мл против 5,67±0,32 мг/мл у пациентов 1-й группы). Одновременно в слюне определялось снижение содержания IgG до 8,90±2,40 мг/мл у пациентов 1-й группы и до 9,23±1,23 мг/мл во 2-й группе.
Через 1 мес после лечения 3 (27,3%) пациента 1-й группы обратились по поводу обострения хронического сиалоаденита, что потребовало хирургического вмешательства. У остальных пациентов в динамике отмечалось улучшение функции слюнных желез, отсутствовали жалобы на болевые ощущения. УЗИ обследование показало, что у 5 пациентов этой группы еще сохранялось незначительное увеличение размеров поврежденной железы и имелись эхогенность и неоднородность паренхимы. В смешанной слюне этих пациентов определялись следы альбумина.
Пациенты 2-й группы, которые принимали антигомотоксические препараты, через 1 мес не предъявляли жалоб, клинически со стороны воспаленной железы не выявлено изменений, функциональная активность в норме, что подтверждалось данными УЗИ. В смешанной слюне не определялся альбумин, а IgG выявлен в следовых количествах.
Приводим клинический случай.
В профильное отделение кафедры ЧЛХ ЦС МГМСУ им. А.Е. Евдокимова обратилась пациентка К.
, 35 лет, с жалобами на боль в поднижнечелюстной области справа, наличие отека и незначительную болезненность при глотании. Из анамнеза: накануне пациентка переохладилась. Объективно: в поднижнечелюстной области справа отмечались явления отека и гиперемии кожных покровов, при бимануальной пальпации — резкая болезненность. Температура тела 38,5 °С. Местный статус: вартонов проток справа отечен и гиперемирован, из устья выделялось незначительное количество слюны, зондирование затруднено. Содержание альбумина в смешанной слюне 12,3 мг/мл, IgG 9,47 мг/мл. Пациентке проведено УЗИ, по результатам которого был установлен диагноз: паренхиматозный сиалоаденит поднижнечелюстной слюнной железы справа (рис. 1).
Рис. 1. Ультразвуковая допплерография до лечения. Сиалоаденит правой поднижнечелюстной слюнной железы. а — В-режим: железа увеличена в размерах, пониженной эхогенности, паренхима неоднородная, проток расширен, конкременты не определяются; б — режим цветовой допплерографии: диффузное усиление паренхиматозной васкуляризации; в — В-режим: левая поднижнечелюстная железа не изменена.
Лечение: пациентке назначена стандартная антибактериальная и спазмолитическая терапия (усиленный амоксицилин в дозе 625 мг по 1 таблетке 3 раза в день, 5 дней; дротаверин по 1 таблетке 2 раза в день, 5 дней). На 7-е сутки после курса лечения аллопатическими средствами не было отмечено улучшения состояния. Результаты УЗИ не выявили положительной эхографической динамики в состоянии правой поднижнечелюстной слюнной железы.
В связи с этим пациентке дополнительно была назначена антигомотоксическая терапия по схеме: траумель C по 1 грануле 3 раза в день и лимфомиозот по 15 капель 3 раза в день 24 дня; спаскупрель по 1 таблетке 2 раза в день, 5 дней. Через 7 сут после назначения антигомотоксических препаратов пациентка отмечала значительное улучшение самочувствия в виде уменьшения болевых ощущений и воспалительных явлений. В смешанной слюне выявлены альбумин и IgG в следовых количествах. Рекомендовано продолжение антигомотоксической терапии с динамическим ультразвуковым наблюдением, которое показало положительную эхографическую динамику (рис. 2).
Рис. 2. Результаты УЗИ через 14 сут (а) и 60 сут (б) от начала лечения. В-режим: а — размеры правой поднижнечелюстной слюнной железы уменьшились, проток не расширен; остается понижение эхогенности и неоднородность паренхимы железы; б — правая поднижнечелюстная железа обычной эхогенности и структуры, проток не расширен; сохраняется незначительное увеличение размеров по сравнению с контралатеральной стороной.
Особенности диагностики
Обследование человека с подозрением на сиаладеноз может включать следующие методы:
- опрос, осмотр, прощупывание желез;
- лабораторные исследования — общий и биохимический анализы крови, клинические исследования мочи, оценка углеводного обмена (анализ на глюкозу);
- УЗИ слюнных желез и мягких тканей — необходимо для подтверждения невоспалительного характера болезни и исключения опухолей.
Врачу важно исключить другие возможные патологии, характеризующиеся увеличением слюнных желез: воспалительные заболевания, инфекционные болезни, кисты и опухоли, образование конкрементов (камней).
Сиалография назначается для определения расширенных или суженных слюнных протоков, она предусматривает введение контрастного препарата. Радиосиалограмма также может потребоваться для оценки секреторной способности желез. С помощью КТ врач может увидеть двухстороннее увеличение размеров и плотности тканей, исключить злокачественные и доброкачественные образования.
В качестве дополнительного метода могут быть задействованы сиалометрия, цитологические изучения секрета (слюнной жидкости), а также биохимическое исследование слюны. Окончательный диагноз может быть поставлен после аспирационной или иного вида биопсии желез. Гистологическое изучение позволяет установить дистрофические изменения.
Чтобы выяснить точную причину болезни, важно оценить общее состояние здоровья. Поэтому нередко пациент нуждается в осмотре другим специалистом узкого профиля: эндокринологом, гинекологом, урологом, аллергологом и пр. В ряде случаев требуется привлечение ревматолога.
Симптомы сиаладенозов
Обычно во время развития сиаладенозов у пациентов наблюдается припухлость в области слюнных желез, которая не сопровождается болевыми ощущениями. Увеличение слюнных желез сохраняется в течение длительного времени, при приеме пищи их размеры не изменяются. При сиаладенозах часто снижено слюноотделение. При осмотре пациента наблюдается умеренное количество плоского эпителия в секрете и изменение конфигурации лица, которое обусловлено симметричной припухлостью мягких тканей. При этом увеличенные железы имеют плотную на ощупь форму, с гладкой поверхностью. В свою очередь, проявление паренхиматозного сиаладеноза сопровождается расширением выводных протоков. Относительным признаком интерстициального сиаладеноза является сужение выводных протоков. Протоковый сиаладеноз сопровождается стриктурой расширенных протоков. Иногда нарушения выделительной и секреторной функций слюнных желез протекают без видимого их увеличения. Эти состояния также относят к сиаладенозам как реакцию паренхимы на различные изменения в организме: они проявляются повышенным или пониженным слюноотделением. Увеличение секреции слюнных желез (гиперсаливация) связано с такими заболеваниями, как стоматит, язва желудка и двенадцатиперстной кишки, гельминтоз и даже токсикоз при беременности. Пониженная секреция (гипосаливация) приводит к сухости в полости рта, а точнее к ксеростомии. Симптом сухости полости рта часто наблюдается у пациентов с различными заболеваниями слюнных желез и систем организма.
Методы лечения
Лечение сиаладеноза — многоступенчатый процесс. Главным условием является эффективная терапия основного или сопутствующего заболевания, хотя это и не поможет решить проблему полностью. Симптоматическая терапия возможна с помощью новокаиновых блокад. Физиотерапия поможет справиться с неприятными симптомами, широко применяются электрофорез, гальванизация, магнито- и лазеротерапия. Воздействие осуществляется на область шейных нервных тканей с целью улучшения проводимости импульсов.
Медикаментозная терапия состоит в применении витамина Е, препаратов для стимуляции слюноотделения, а также коллоидных растворов для коррекции вязкости крови, улучшения кровотока в мелких кровеносных сосудах. Хирургическое лечение может быть показано при отсутствии положительного ответа на консервативную терапию. Оно заключается в частичном или полном удалении слюнной железы или ее протока.
Причины развития сиаладенозов
Сиаладеноз может быть вызван как физиологическими причинами, так и патологическим состоянием пациента, а именно:
- беременностью;
- грудным вскармливанием;
- злоупотреблением алкоголем;
- нарушениями эндокринной системы;
- сахарным диабетом;
- нарушением менструального цикла (гиперменструальным синдромом);
- простатитом;
- хроническим панкреатитом;
- аутоиммунными заболеваниями (ревматоидным артритом, системной красной волчанкой, склеродермией, псориазом, болезнью Шегрена, болезнью Микулича и др.);
- пониженным питанием вследствие нервной анорексии.
Также у пациентов могут развиваться аллергические сиаладенозы при приеме некоторых лекарственных препаратов. Возможно возникновение сиаладеноза после хирургического вмешательства на слюнной железе или ее травмирования. Главной и наиболее распространенной причиной проявления сиаладенозов у пациентов, которые страдают от алкоголизма, является цирроз печени. Также нередки случаи развития сиаладенозов неясного происхождения у пациентов, которые не имеют каких-либо системных заболеваний. В данном случае больной проходит обследование с целью выявления общего заболевания. Сам по себе механизм развития этой патологии в медицинской практике до конца неясен. Но в медицине выделяют такие факторы проявления данного заболевания, как:
- нейропатия, которая сопровождается разрушением нервных волокон;
- нарушения в системе микроциркуляторного русла и окисления липидов, что приводит к повреждению тканей клеток;
- врожденное расширение и нарушение архитектоники протоковой системы.
Эти процессы вызывают функциональную недостаточность и замещение железистой ткани жировой.