Удалить зуб — это последнее, что предложит врач стоматологического кабинета. В силу ряда причин субъективного и объективного характера, невозможно сохранить зубные ряды в идеальном состоянии до глубокой старости.
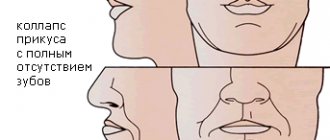
Дефекты зубных рядов — потеря одной или нескольких зубных единиц, влекущая к нарушению целостности зубного ряда, отклонению в развитии физиологического прикуса, аномальности расположения отдельных зубов.
Причины, способствующие развитию дефектов зубных рядов
Дефекты зубных рядов возникают вследствие:
- несвоевременного лечения кариеса;
- воспалительных процессов в ротовой полости;
- наличия неправильного прикуса;
- генетической обусловленности;
- заболеваний, влекущих изменения обменных процессов;
- повреждений челюстного аппарата;
- различных новообразований.
Классификация дефектов зубных рядов
Существует несколько видов классификации. В основном стоматологи пользуются тремя из них:
- Классификация по Кеннеди:
- 1 группа — двустороннее отсутствие жевательных зубов;
- 2 группа — одностороннее отсутствие моляра;
- 3 группа — одностороннее отсутствие боковых зубов с сохранением дистальной опоры;
- 4 группа — дефект переднего отдела челюсти.
- Классификация по Бельтману:
- 1 класс — дефект включает адентию жевательных зубов.
а) зубной ряд с односторонними концевыми дефектами;
б) зубной ряд с двухсторонними концевыми дефектами.
- 2 класс — имеется один или несколько включенных дефектов (при наличии концевых единиц может не быть зубов в других частях ряда).
а) количество отсутствующих единиц не превышает трех;
б) количество отсутствующих единиц составляет три и более.
- Классификация по системе Гаврилова:
- 1 группа — зубной ряд с концевыми одно- и двухсторонними дефектами;
- 2 группа — зубной ряд с передними и боковыми одно- и двухсторонними дефектами;
- 3 группа — комбинированные дефекты;
- 4 группа — одиночно сохраненные зубные единицы.
Профилактика износа твердых тканей зубов
С целью профилактики необходимо выявлять и исключать факторы риска, имеющие значение в возникновении износа зубов. К ним относят использование пациентом высокоабразивных средств гигиены, частое потребление напитков и продуктов с низким рН, расстройства пищевого поведения, бруксизм, нарушения окклюзионных взаимоотношений, соматическую патологию.
Основные стратегии профилактики износа твердых тканей зубов, базирующиеся на основных факторах риска:
1. Рациональное питание с минимизацией потребления продуктов и напитков с низкой рН.
Тщательная оценка пищевых привычек важна в оценке эрозионного потенциала рациона питания. Пациента необходимо ознакомить со списком продуктов с низкой рН (приправы для салатов, уксус, алкогольные напитки, газированные безалкогольные напитки, травяные чаи, фруктовые соки). Пациенту рекомендуется вести дневник питания, по меньшей мере, в течение 4 дней, включая выходные. Выявление употребления продуктов и напитков с низкой рН в любых комбинациях более 4 раз [17] в день позволяет отнести пациента к группе риска эрозий зубов.
2. Контроль гигиенических навыков и обоснованный выбор средств гигиены.
Ведущую роль в эрозивно-абразивном износе тканей зуба ученые отводят механическим факторам: активному использованию некоторых абразивных гигиенических средств, нерациональной чистке зубов [18—21].
Пациентам группы риска (заболевания ЖКТ, расстройства пищевого поведения, вредные производства, бруксизм и др.) следует использовать зубные пасты с низкой степенью абразивности (индекс RDA = 30—50) и мягкую зубную щетку. Не рекомендуется осуществлять чистку сразу после употребления фруктов и напитков с низкой рН, рвоты, регургитации или рефлюкса.
Для предупреждения эрозии между приемами пищи или напитка должно пройти не менее 1 часа.
3. Укрепление твердых тканей и нормализация функции слюны. Укрепление твердых тканей возможно за счет фторидов и кальцийфосфатных технологий.
Учеными признаны эффективными технологии увеличения кислотоустойчивости твердых тканей зуба с помощью фторидсодержащих препаратов [22]. При воздействии на эрозии нет необходимости в реминерализации подповерхностного слоя. Главное — укрепить тонкий поверхностный слой. Следовательно, при лечении эрозий аппликации фторидов в высокой концентрации являются более приемлемым видом применения. Хорошую защиту эрозированной эмали от абразивного действия зубной щетки обеспечивают гели с фтором.
Применение бикарбонатсодержащих зубных паст — один из путей введения буферных агентов в полость рта [23]. Нанесение щелочных паст или гелей рекомендуется производить перед сном для защиты зубов от эрозирования при рефлюксе, происходящем во время сна.
Добавление кальция и фосфата в кислые напитки может значительно уменьшить их эрозионный потенциал. В продаже появились соки и газированные напитки, содержащие кальций и фосфаты.
Меры для повышения выделения стимулированной слюны, такие как жевание резинок без сахара, соответственно, являются противоэрозивными и поддерживают реминерализацию.
4. Направление к смежным специалистам для своевременного выявления и лечения соматической патологии (эндокринная патология, нарушения гормонального статуса, заболевания ЖКТ, серьезные расстройства пищевого поведения: анорексия, булимия; бруксизм).
Появление износа зубов может быть связано с эндокринной патологией, нарушениями гормонального и минерального гомеостаза. Ю. М. Максимовский (1981) отводит важную роль в развитии эрозий гиперфункции щитовидной железы. Эрозии зубов у больных тиреотоксикозом выявлены в два раза чаще, чем у лиц с нормальной функцией щитовидной железы, установлена прямая связь между интенсивностью поражения зубов и длительностью тиреотоксикоза {24}.У женщин эрозии зубов выявляются в большем проценте случаев {25}. Обследование пациенток с некариозными поражениями зубов необходимо проводить совместно с гинекологом и эндокринологом. В алгоритм обследования смежными специалистами включаются гормональные показатели (эстрадиол, ТТГ, пролактин, кортизол).
При подозрении на гастроэзофагальный рефлюкс пациенты нуждаются в направлении к терапевту или гастроэнтерологу. Стоматолога должны насторожить эрозии на оральной поверхности жевательной группы зубов верхней челюсти и специфические жалобы пациента (кислый привкус во рту, галитоз, повышенное слюноотделение, перманентный кашель, боль в желудке, чувство «комка» в горле, жжение, осиплость голоса, отрыжка, изжога). Пациенты с бессимптомным гастроэзофагальным рефлюксом в анамнезе имеют данные о мокрых пятнах на подушке и кислом привкусе во рту после сна.
Расстройства пищевого поведения включают три основных диагноза [26]: анорексия, булимия и другие неопределенные расстройства пищевого поведения (сочетание нескольких нарушений). Анорексия характеризуется осознанным отказом от пищи, затяжным отсутствием аппетита, исчезновением основного инстинкта — голода; булимия — неконтролируемым приемом больших порций пищи, после чего — самостоятельной рвотой.
Раннее обнаружение расстройств пищевого поведения важно для исхода заболевания, вторичной профилактики, предупреждения развития осложнений и уменьшения вредных последствий в отношении стоматологического здоровья и общесоматического статуса пациента. Пациенты с расстройствами пищевого поведения часто избегают медицинских работников, а если и обращаются, то скрывают истинное происхождение проблемы. Поэтому знание проявлений этих расстройств в полости рта чрезвычайно важно для стоматолога.
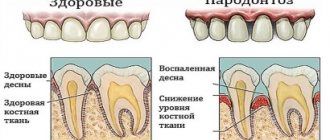
Симптомы и последствия дефектов зубных рядов
Дефекты зубных рядов проявляются:
- расстройством жевательной функции;
- неправильным прикусом;
- нарушением артикуляции;
- единичным смещением зубов;
- нарушением целостности зубного ряда;
- нарушением эстетичности улыбки.
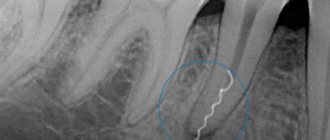
Диагностика дефектов зубных рядов
Удаление одной или более зубных единиц предполагает консультацию стоматолога и врача-ортодонта, особенно, когда речь идет о переднем отделе зубного ряда. Несвоевременное исправление дефекта не лучшим образом отражается на состоянии рядом стоящих зубов.
Как правило, визуального осмотра вполне достаточно для определения метода исправления дефекта. В некоторых случаях может понадобиться рентгенография.
Разрушенная коронковая часть зуба
Коронковая часть – это видимая часть зуба, которая состоит из дентина и эмали. Именно на нее приходится вся основная нагрузка при пережевывании пищи, а также воздействие кислой среды, бактерий и целого ряда других факторов. Несмотря на свою прочность, коронковая часть (как и любая костная ткань) подвержена разрушению и при соблюдении правил ухода за зубами. Это может происходить постепенно в течение долгого времени или быть вызвано травмами и механическими повреждениями.
В любом случае необходимо обращать внимание даже на небольшие сколы, трещины эмали и особенно – на начинающийся кариес. Дентин не имеет способности к самовосстановлению, поэтому даже мелкие дефекты, которые поначалу не доставляют никакого дискомфорта, впоследствии приводят к видимым разрушениям. Достаточно сказать о том, что если проигнорировать проблему, то спустя всего полгода коронковая часть может быть разрушена наполовину.
Чтобы получить информацию о ценах и сроках лечения звоните:
+7
или заполните форму обратной связи:
Причины повреждения коронковой части зуба
- Кариес. Наиболее частая причина, которая неизменно приводит не только к разрушению наддесневой части зуба, но и таким осложнениям, как пульпит. Кариес может быть и внутренним, что намного осложняет его своевременное обнаружение.
- Механические травмы. Второй по распространенности фактор, вызывающий как мелкие, так и глубокие повреждения. Даже постоянная чистка зубов жесткими щетками или преобладание в рационе твердой пищи способствуют постепенной стираемости эмали. Заметные повреждения вызывают удары и сильное давление на зубы, из-за чего могут образоваться сколы.
- Температурное воздействие. Постоянно чередование холодного и горячего способствует образованию трещин на эмали, которые со временем могут углубиться и затронут дентин.
- Депульпирование и вторичный кариес. Обработка больших кариозных полостей (особенно при вторичном вмешательстве) приводит к истончению коронковой части. Удаление пульпы (зубного нерва) также влияет на его более быстрое разрушение.
- Неправильное питание. Недостаточное поступление минералов, микроэлементов и витаминов, а также нарушение обмена веществ также постепенно разрушают коронковую часть зуба.
- Реминерализация эмали. Ослабление и истончение эмали происходит не только из-за недостатка кальция или фтора, но и по причине гормональных сбоев или различных заболеваний. Именно поэтому разрушение зубов часто происходит во время беременности и при болезнях эндокринной системы или органов пищеварения.
Как лечить разрушенную коронковую часть?
Методы лечение и восстановления определяются в зависимости от степени повреждения и его площади.
– Установка пломбы. Если разрушение зуба занимает около 20-30% площади, то выполняется пломбирование композитными материалами. Сначала расширяется полость и очищается от кариозных повреждений (при их наличии), после чего коронковая часть наращивается композитными материалами. В некоторых случаях может потребоваться удаление пульпы, даже если площадь небольшая – кариозный процесс проникает в глубокие слои, и нерв воспаляется.
– Восстановление коронкой. При более серьезных разрушениях установка пломбы часто становится неэффективной – например, если остается одна стенка. В этом случае выполняется установка металлокерамической коронки, которая полностью восстанавливает коронковую часть с ее жевательной и эстетической функцией. При сильном повреждении возникает необходимость и в укреплении корня. С этой целью сначала устанавливается штифт, а затем на него крепится коронка.
– Имплантация. Если не только разрушена коронковая часть, но и поврежден корень, то зуб придется удалить. Наиболее эффективным, надежным (а в некоторых случаях и единственным) способом восстановления станет дентальная имплантация. В корень вживляется имплантат, на который после полного приживления устанавливается коронка. Возможности современной ортопедии позволяет восстанавливать зуб там, чтобы он по форме, цвету и индивидуальным особенностям ничем не отличался от зубного ряда пациента.
Профилактика трещин эмали коронок
Лучшие предупредительные меры — это сбалансированное питание, бережное отношение к зубам. Не следует употреблять одновременно горячие и холодные продукты. Такое чередование приводит к растрескиванию эмали.
Для поддержания здоровья зубов рекомендуется принимать БАДы. Например, комплекс Цитрата кальция и витамина D. При чистке зубов стоит отдать предпочтение щеткам средней жесткости, неабразивным пастам. После приема пищи целесообразно применять зубную нить.
Чтобы сберечь здоровье зубов, нужно дважды в год проходить профилактический осмотр в клинике и прислушиваться к рекомендациям стоматологов.
Лечение трещин в коронках зуба
Если повреждение не причиняет неудобств, было обнаружено случайно, то визит к врачу обязателен. Не стоит рассматривать дефект как сугубо косметический.
Лечение зависит от вида скола и его тяжести. При малых повреждениях врач может предложить восстановление коронки зуба прочными материалами. В более серьезных случаях потребуется чистка каналов или удаление зубной единицы. В каждом конкретном варианте решение принимается индивидуально.
При микропроявлениях рекомендуется реминерализация с последующим покрытием поверхности композитами и лаком. Возможна установка виниров, при существенных повреждениях — коронок.
Виды трещин
Подобное явление встречается часто. Лечение зависит от того, как треснет коронка — направление раскола имеет значение. В медицинской практике выделяют несколько видов трещин.
Вертикальная трещина
В подавляющем большинстве фиксируется на фронтальных зубах. Но бывает и на молярах. Может тянуться по всей поверхности, в запущенном состоянии затрагивает корень. Целостность поверхностной части нарушается, появляется кариес, быстро переходящий в пульпит — такая трещина открывает путь инфекции.
Горизонтальная трещина коронки
Статистика показывает: когда так треснула коронка зуба, разрушительный процесс медленнее, нет ускоренной опасности для пульпы. Если трещина уже велика, есть предпосылки к сколу, то восстановить зуб можно, лишь удалив поврежденную часть и укрепив зуб коронкой.
Наклонный косой
Часто повреждают пульпу. Лечение зависит от сложности конкретной ситуации. В запущенном состоянии возможно только удаление зуба с последующими имплантацией и протезированием.
Разлом коронки зуба на части
Распространенный вариант: разделение — коронка зуба треснула на 2 части. Осколки давят на мягкие ткани, травмируют их. В трещине оказываются частички пищи, возникает болезненность. Срочно требуется лечение, при серьезных патологиях практикуется удаление.
«Паутина»
Мелкие трещины поражают только эмаль зуба. На данном этапе прогноз лечения благоприятен.
Повреждение «жевательного бугорка»
Травмирована заостренная часть зуба. Следствие — небольшой скол. Пульпа в основном остается неповрежденной. Возможна реставрация зуба при помощи современных пломбировочных материалов либо установка коронки, винира.
Способы восстановления зубной коронки
Метод восстановления коронковой части зуба выбирает врач-стоматолог исходя из размеров дефекта. В настоящее время реконструкцию наддесневой части проводят следующими способами:
- Установка пломбы. Дефект послойно заполняют композитным материалом. Метод применяют при небольших повреждениях (до ⅓ объема). Плюсы способа — цена, минимальные затраты времени. Минусы — пломба со временем меняет цвет и выделяется на фоне эмали, а также требует замены спустя 3 года.
- Установка вкладки. При дефектах моляров более ⅓ и менее ½ объема применяют керамические вкладки, которые изготавливают в зуботехнической лаборатории по слепку. Плюс метода — эффективность, надежность (вкладка гораздо прочнее пломбы и служит до 15 лет). Минусы — сложность, цена, необходимость ждать изготовления изделия.
- Установка виниров. Метод применяют при незначительных дефектах зубов в зоне улыбки (сколы, трещины, пятна). Он подразумевает удаление эмали с передней поверхности зуба и фиксацию керамических пластин (виниров) на стоматологический цемент. Плюс виниров — многофункциональность, их помощью можно скорректировать цвет, размер, форму единиц и одновременно устранить мелкие дефекты. Минусы — реставрация винирами необратима и вносит некоторые ограничения в образ жизни.
- Протезирование. Врачи рекомендуют ставить искусственные коронки (из керамики, металла, циркония, или комбинированных материалов) в случае разрушения зуба более, чем наполовину, так как другие способы недостаточно надежны. Плюсы метода — позволяет быстро восстановить функции и эстетику ряда. Минус — цена.
В случае утраты коронковой и корневой части целостность ряда можно восстановить с помощью съемного протеза (бабочка или зубной мост). Полное восстановление функций утраченной единицы возможно путем имплантации (установка протеза корня и искусственной коронки).
Чтобы быстро восстановить коронку оптимальным для вас способом, записывайтесь на консультацию к нашим специалистам!
Автор: Парникель Виталий Евгеньевич стоматолог-ортопед, 1 квалификационной категории
Лечение клиновидного дефекта
Рассмотрим сначала традиционные способы лечения.
Аппликации различных препаратов: лаков, мазей, реминерализирующихрастворов и т.п.
Главное достоинство данного метода — соблюдение важнейшего гиппократовского принципа: «Не навреди». Действительно, вреда данный метод лечения зубам не нанесёт. А пользу в виде избавления от повышенной чувствительности принести может. Правда, после 10-15 посещений — однократного нанесения хватает лишь на несколько часов/минут. Устранить образовавшийся дефект апплицированием нельзя, но от боли на некоторый срок избавиться можно.
Использование зубных паст, снижающих чувствительность (десенситивных)
Данный способ включает в себя все достоинства предыдущего плюс обладает ещё одним достоинством — дешевизной. Один тюбик пасты стоит значительно дешевле 10-15 посещений стоматолога, а эффект даёт приблизительно тот же. Так же, как и в первом случае устранить сам дефект и его дальнейшее развитие не получится. Максимум чего удаётся добиться — исчезновение болезненности шеек зубов.
Пломбирование различными материалами
Стеклоиономерными, компомерными, жидкотекучими или универсальными композитами.
Наиболее распространённый вариант лечения клиновидных дефектов. Преимуществ ещё больше: боль исчезает сразу, после первого же посещения, а главное — устраняется сам дефект и достигается довольно неплохой эстетический результат. Беда в том, что причина заболевания никакой самой суперсовременной, самой лучшей, самой прочной, самой дорогой пломбой не устраняется.
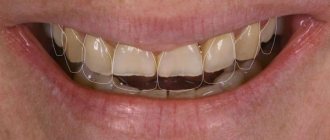
Значит, механическая нагрузка на шейку зуба продолжит своё негативное воздействие. В результате пломбы либо выпадают целиком, либо (чаще всего) остаются на месте, но при этом отрываются одной своей поверхностью от зуба, образуя щель, в которую забиваются остатки пищи и бактерии. На фото хорошо видна тёмная полоска между одной поверхностью пломбы и зубом, так называемая «траурная кайма».
Оставлять всё в таком виде как есть нежелательно — помимо прогрессирования клиновидного дефекта теперь можно получить в этом месте ещё и кариес. Старая пломба убирается, ставится новая, и всё начинается по второму кругу.
Установка виниров
Под виниром здесь подразумевается керамическая облицовка, закрывающая всю переднюю и жевательную (режущий край у передних зубов) поверхности зуба.
Этот метод ещё лучше, чем предыдущие. Кроме превосходной эстетики, иногда можно добиться устранения причины (и следовательно, предотвратить рецидивы заболевания для некоторых зубов). Но это поставит под вопрос прочность самого винира. Максимальная нагрузка будет приходиться на него, а данная конструкция в определённой степени хрупка. Может и не выдержать тех усилий, от которых собственная эмаль зуба и то утратилась.
Поэтому виниры при клиновидном дефекте наиболее приемлемы для богатых домохозяек и других сограждан, располагающих достаточным временем и финансами для регулярной замены выходящих из строя на новые.
Изготовление искусственных коронок (металлокерамических или цельнокерамических)
Радикальное, но весьма действенное решение проблемы. При условии, что край коронки перекрывает клиновидный дефект с запасом. Но зачастую этого самого запаса и нет — дефект уже расположен на уровне десны, а обтачивать под коронку зуб ниже уровня прикрепления десневого края категорически противопоказано. Кроме того, защищая одни зубы, коронки могут поставить под удар остальные.
Получается, что даже такие, в общем-то, надёжные конструкции, как коронки не всегда решают вопрос окончательно. Клиновидный дефект может продолжать своё разрушающее развитие и на зубе, покрытом искусственной коронкой, и на соседних зубах.
Все вышеперечисленные варианты лечения имеют один общий недостаток — они не нормализуют прикус, не устраняют причину заболевания. Поэтому, даже если кому-то из вас, уважаемые дамы и господа, помогла просто зубная паста или банальная пломба служит верой и правдой несколько десятков лет, то считайте, что вам просто повезло. «Повезло» — это такой ёмкий термин в медицине, обозначающий, что, несмотря на неадекватное лечение, изменение условий жизнедеятельности организма привело к стихийному самоизлечению.
Применительно к данному случаю разрушение, подвижность, установление большой композитной реставрации или удаление зуба-антагониста приведут к устранению этиологического фактора клиновидного дефекта. Но рассчитывать на такое сомнительное «везение» пациенту, а тем более врачу вряд ли стоит.
Один из важнейших постулатов медицины гласит: «Лечение должно быть предсказуемым». То есть давать положительный результат у максимально возможного числа пациентов. По нашему мнению, добиться такого результата доктору, считающему клиновидный дефект — «заболеванием неясной этиологии» или знающему причину, но по каким-либо соображениям игнорирующему её не представляется возможным.