Все люди обладают уникальной внешностью и неповторимыми чертами лица. У некоторых из нас иногда встречаются зазоры между зубами. Иногда этот дефект может быть малозаметным. Но в иных случаях такое несовершенство ведет к серьезным физическим, а также психологическим последствиям, и вопрос о коррекции этого нарушения является очень актуальным для человека.
Классификация зубных щелей
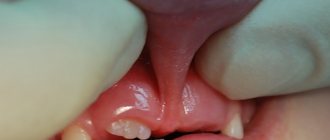
Диастемы
– это зазоры любого размера между передними центральными резцами. Тремы – это промежутки между любыми другими зубами в верхней или нижней челюсти. Щели между нижними передними резцами возникают нечасто, однако зазоры между верхними центральными зубами можно увидеть в несколько раз чаще. Во многих случаях наличие диастемы такого рода провоцирует серьезный психологически дискомфорт, мешая гармоничной социализации пациентов.
В зависимости от того, к какому типу относятся зубы – молочные или постоянные, различают ложные и истинные зазоры между ними. Ложные зубные щели наблюдаются у детей – такие дефекты проходят самостоятельно вместе со сменой зубов. Истинные зазоры образуются именно между постоянными зубами и их можно убрать, лишь прибегнув к специализированной помощи стоматолога. Врачи советуют начинать исправлять такие дефекты сразу после их возникновения, так как тогда для этого потребуется затратить намного меньше времени и усилий.
Щель между зубами: что нужно предпринять?
Если у вас совсем маленькая диастема, то визит в стоматологическую клинику может и подождать. Однако даже за небольшим зазором должен регулярно следить врач, так как зубные щели склонны расти с течением времени. Однако, если диастема значительных размеров, лучше посетить зубного врача как можно скорее. Этот дефект может способствовать развитию кариеса, нарушений прикуса, заболеваний десен и т.д. Разработаны разные способы коррекции диастем. Обычно врач осуществляет лечение в индивидуальном порядке и подбирает метод, который будет максимально эффективным у конкретного пациента. Методику выбирают, основываясь на причинах появления зазора между зубами, размерах и степени развития зубной щели, пожеланиях самого человека.
Показания
Подвижность зубных единиц делится на три степени тяжести:
- Отмечается подвижность до 1 мм в горизонтальном направлении.
- Подвижность зуба более 1 мм в горизонтальном направлении.
- Самая сложная степень с подвижностью зубных единиц как в горизонтальном, так и в вертикальном направлении.
При первой и второй стадии есть шанс сохранить зуб при помощи укрепления, например, шинирования. Удаление подвижной стенки при третьей степени — неизбежно.
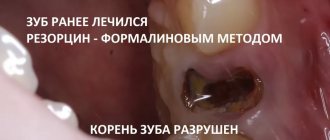
Важно! При обнаружении даже маленькой трещины или скола на зубной единице не следует затягивать с посещением стоматолога. Чем меньше дефект, тем больше шансов восстановить зуб без его удаления.
Использование художественной реставрации
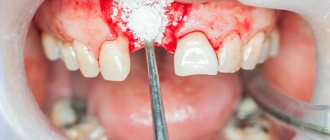
Некоторым пациентам для устранения диастемы показана эстетическая художественная реставрация зубов. Это терапевтическое вмешательство, во время которого на два центральных резца, между какими возник зазор, устанавливаются композитные микропротезы (виниры). Врач использует пломбировочный материал, совпадающий по тону с естественным оттенком эмали пациента, и наращивает дополнительный объем твердых тканей на двух центральных передних зубах. Чтобы пройти эту процедуру, достаточно посетить клинику всего один раз.
При реставрации зуба врач восстанавливает его форму и функции. Наличие окрашенных отложений и трещин в эмали, иных признаков деструкции зубной ткани не играет никакой роли, так как большая часть видимых зубных тканей удаляется. Затем его естественная форма, цвет и функциональные свойства формируются с помощью композитных материалов (метод наращивания). Если поврежден корень зуба, сначала проводится его лечение, и реставрация осуществляется только на следующем этапе. Если патологий, связанных с корнем зуба не обнаруживается, то за 5-6 часов квалифицированный врач способен восстановить не менее чем 4-5 зубов. Однако, если стоматолог сначала работает с корнем зуба, то дальнейшие манипуляции проводятся спустя минимум двое суток.
Важное преимущество художественной реставрации – это её полная безболезненность. Другим важным достоинством этого метода является его безопасность, поэтому он имеет минимальный список противопоказаний. Реставрацию зубов можно проводить женщинам даже в период беременности.
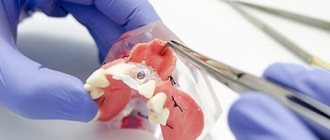
Хирургическая пластика
Для многих пациентов определяющим фактором в выборе методики устранения диастемы является стоимость терапии. Обязательно учитывайте свои финансовые ресурсы, когда вместе с врачом будете подбирать метод коррекции зубной щели. Выбирайте наиболее подходящий вам способ, но не экономьте на своём здоровье, так как иначе можно не достичь желаемого и потратить еще большую сумму на ликвидацию негативных последствий неудачного лечения.
Зубную щель можно также убрать с помощью хирургической пластики. Эта техника подразумевает установку зубных коронок. Стоматологи исправляют дефект, размещая на передних зубах виниры из керамических материалов или коронки. Такое вмешательство позволяет добиться отличного эстетичного эффекта, длящегося многие годы. Некоторым минусом этой техники является её достаточно высокая цена.
Если по тем или иным причинам вы не можете воспользоваться этой методикой, врач может запломбировать передние зубы с корректирующей целью, в результате чего зазор устранится. Обратите внимание на вышеуказанный способ, в случае, если диастема возникла во второй раз или установка скоб не принесла желаемого.
Ортодонтические методы коррекции
Ортодонтические методы коррекции диастем небезосновательно считаются наиболее безопасными, результативными и щадящими (позволяют сохранить максимум здоровых зубных тканей). Однако их условным недостатком можно назвать высокую длительность лечения. Нарушения прикуса устраняются поэтапно – для этого используются брекет-системы. Ортопедическое лечение в первую очередь показано детям и подросткам, у которых в ближайшем прошлом постоянные зубы сменили молочных предшественников. Брекеты – это специальные ортодонтические конструкции, что крепятся к зубам с внутренней (брекеты-неведимки) или внешней стороны. Как долго необходимо носить брекеты? Это определяет врач в индивидуальном порядке, но обычно лечение продолжается до момента полного исправления прикуса (от 6 до 24 месяцев). Лучше всего устанавливать брекеты, когда челюсть активно растет.
Также стоматолог может порекомендовать вам каппы – это прозрачные маленькие чехлы для зубов. В каппах содержится информация о нормальной форме и размерах зубов. Эти приспособления изготовлены таким образом, что сдвигают отдельные зубы в требуемую сторону, восстанавливая их правильное расположение. Результатом этого становится то, что зубы приближаются друг к другу и диастема устраняется. Каппы имеют прозрачное основание, поэтому они еще менее заметны на поверхности зубов, чем брекет-системы.
Преимуществом капп является то, что их можно снимать во время еды. Более того, так как они заполнены внутри отбеливающим составом, используя этот метод, вы не только ликвидируете зазор между передними резцами, но и осветлите зубную эмаль. Это также добавит красоты вашей улыбке и позволит не прибегать к дополнительным процедурам отбеливания.
Врачи-ортодонты незаменимы, если у человека кроме диастемы диагностированы какие-либо иные нарушения прикуса. Доступными и надежными для большинства пациентов считаются металлические брекеты.
Текст книги «Основы клинической морфологии зубов: учебное пособие»
5.3.1.2. Возрастные изменения периодонта В периодонте в течение всей жизни индивидуума постоянно происходят пластические процессы обновления его составных элементов: фибробластов и других клеток, коллагеновых волокон и межклеточного вещества. Интенсивность обновления коллагена в периодонте в 2 раза выше, чем в десне, и в 4 – чем в коже. Высокая скорость обновления коллагена является свидетельством важной роли непрерывной перестройки периодонта в постоянно протекающих процессах адаптации поддерживающего аппарата зуба к меняющимся нагрузкам.
С возрастом снижаются пластические возможности клеток периодонта, что находит выражение в уменьшении количества активных клеток (фибробластов, остеобластов, цементобластов), сокращении синтеза коллагеновых волокон, ухудшении кровоснабжения тканей перицемента. Отмечается уменьшение ширины периодонтальной щели. Эти изменения, несомненно, вызывают ослабление фиксирующего аппарата корня зуба, его барьерных свойств, увеличение подвижности зубов, что с неизбежностью приводит к необходимости врачебного вмешательства.
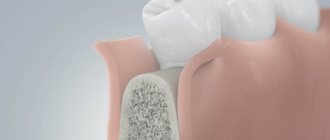
5.3.2. Зубная альвеола
Зубные альвеолы (alveoli dentales)
располагаются в альвеолярном отростке верхней челюсти и альвеолярной части нижней челюсти. Эти отделы челюстей формируются по мере развития и прорезывания зубов и почти полностью исчезают с их потерей.
Каждая альвеола представляет собой костную лунку, в которой располагается зуб. Края альвеолы не доходят до шейки зуба (эмалево-цементной границы), поэтому глубина зубных альвеол несколько меньше длины корня соответствующего зуба и последний слегка выступает из костей челюсти. Эта часть корня зуба в нормальных условиях охватывается десной. Самой глубокой является альвеола клыка. На дне альвеол обычно имеется несколько отверстий для сосудов и нервов, идущих к зубу.
В альвеолярном отростке верхней челюсти 16 зубных альвеол для корней зубов. В альвеолах различают вестибулярную (губную или щечную) и язычную (небную) стенки. Альвеолы отделены друг от друга костными межальвеолярными перегородками (septa interalveolaria). Альвеолы многокорневых зубов содержат также межкорневые перегородки (septa interradicularia), отделяющие корни зуба друг от друга.
Форма и величина альвеол соответствуют форме и величине корней зуба. Альвеолы для корней резцов конусовидные, с округлыми очертаниями, альвеолы для клыка и малых коренных зубов – овальные и сдавлены в мезиально-дистальном направлении. Альвеола первого премоляра верхней челюсти часто бывает разделена межкорневой перегородкой на язычную и вестибулярную корневые камеры. В трех последних альвеолах верхней челюсти, наибольших по размеру, находятся корни больших коренных зубов. Каждая из них разделена межкорневыми перегородками на три корневые камеры, из которых две обращены к вестибулярной, а третья – к небной поверхности альвеолярного отростка.
Вестибулярные камеры несколько сжаты с боков, поэтому их размер в переднезаднем направлении меньше, чем в небно-щечном.
Небные (язычные) камеры альвеол имеют округлую форму. В связи с непостоянным количеством и формой корней третьего моляра его альвеола вариабельна по форме и может быть однокамерной или разделена на 2–3 и более части.
Альвеолярная часть нижней челюсти также содержит 16 зубных альвеол для корней зубов, отделенных друг от друга межальвеолярными перегородками. Стенки альвеол, обращенные к губам и щекам, называются вестибулярными, а стенки, обращенные к языку, – язычными.
Форма, величина, а также толщина стенок альвеол для зубов разных групПразлична. Альвеолы резцов сдавлены с боков, а толщина язычной стенки альвеол больше вестибулярной.
Форма альвеол клыка и особенно премоляров округлая, язычная стенка также толще вестибулярной. Наиболее глубокой является альвеола клыка и второго премоляра. Толщина стенок здесь больше, чем у альвеол резцов.
Альвеолы моляров содержат межкорневые перегородки: в первых двух молярах одна перегородка разделяет ее на переднюю и заднюю камеры для соответствующих корней, а в области третьего моляра может быть одна или несколько перегородок. Часто альвеола этого зуба бывает конической формы без перегородок. Стенки альвеол моляров толще, чем у альвеол остальных зубов нижней челюсти.
В альвеолярном отростке верхней челюсти и альвеолярной части нижней челюсти выделяют две части: собственно альвеолярную кость стенки альвеолы и поддерживающую альвеолярную кость. Первая представляет собой тонкую (0,1–0,3 мм) костную пластинку, окружающую корень зуба, к которой прикрепляются волокна периодонтальной связки. Она состоит из пластинчатой костной ткани, образующей остеоны, пронизана большим количеством прободающих (шарпеевских) волокон периодонта и содержит множество отверстий, через которые в периодонтальное пространство проникают кровеносные и лимфатические сосуды и нервы.
Поддерживающая альвеолярная кость включает:
– компактную кость,
образующую наружную (щечную или губную) и внутреннюю (язычную или ротовую) стенки альвеолярного отростка, называемые также кортикальными пластинками;
– губчатую кость,
которая располагается между стенками альвеолы и кортикальными пластинками.
Кортикальные пластинки альвеолярного отростка без резкой границы переходят в кость тела челюсти. Толщина пластинок неодинакова в разных отделах альвеолярного отростка и альвеолярной части: они значительно тоньше в верхней челюсти, чем в нижней. Наибольшей толщины они достигают в области премоляров и моляров нижней челюсти, а также на язычной стороне.
Губчатая кость заполняет все промежутки между стенками зубных альвеол и кортикальными пластинками, а также образует межкорневые и межзубные перегородки.
Перекладины (трабекулы) губчатой кости распределяют силы, действующие на стенки альвеолы, на кортикальные пластинки, поэтому их расположение обычно соответствует направлению усилий, воздействующих на альвеолу при жевательных движениях. Так, в области боковых стенок альвеол они располагаются преимущественно горизонтально, а у их дна имеют вертикальный ход.
Пространства между перекладинами губчатой кости заполнены в детском и юношеском возрасте красным костным мозгом, а у взрослого – желтым костным мозгом. Отдельные участки красного костного мозга могут сохраняться в течение всей жизни [67].
5.3.2.1. Возрастные изменения зубной альвеолы
В течение жизни индивидуума костная ткань стенки зубной альвеолы, как и поддерживающая кость альвеолярного отростка, находится в состоянии постоянной перестройки. это обеспечивает адаптацию костной ткани альвеолы к меняющимся функциональным нагрузкам, что отчетливо проявляется при физиологическом и ортодонтическом перемещениях зубов.
С возрастом зубы постепенно стираются на окклюзионных и аппроксимальных поверхностях. Стирание зуба компенсируется его постепенным выдвижением из костной альвеолы. Важными механизмами этого процесса являются прежде всего отложение цемента в области верхушки корня, а также перестройка стенки альвеолы, на дне которой и в области межкорневых перегородок происходит образование новой костной ткани.
При стирании аппроксимальных поверхностей зубы становятся менее выпуклыми, однако контакт между ними не нарушается, так как одновременно происходит истончение межзубных перегородок (рис. 116).
Рис. 116. Перестройка стенок зубной альвеолы с возрастом.
1 – эмаль; 2—дентин; 3 – межзубная десна (сосочек); 4 – стенки костной альвеолы.
Этот компенсаторный процесс известен как аппроксимальное, или медиальное, смещение зубов, движущими факторами которого являются окклюзионные силы, а также транссептальные волокна периодонта, сближающие зубы. При этом возникает ряд изменений в стенке альвеолы и периодонте, которые можно обозначить как физиологическую перестройку поддерживающего аппарата зуба.
Н а медиальной стороне альвеолы (в направлении перемещения зуба) происходят сужение периодонтального пространства и резорбция костной ткани. На латеральной ее стороне периодонтальное пространство расширяется, волокна перицемента натягиваются, а на стенке альвеолы происходят образование новой и отложение грубоволокнистой костной ткани, которая в дальнейшем замещается пластинчатой.
Эта способность костной ткани альвеолы к перестройке широко используется при ортодонтических вмешательствах, направленных на смещение зуба на новое место. При этом благодаря использованию специальных устройств удается обеспечить такое воздействие на стенку альвеолы, которое приводит к резорбции костной ткани в области давления и образованию новой костной ткани в области натяжения, т. е. к исправлению положения зуба в зубном ряду при некоторых аномалиях зубо-челюстной системы.
5.3.3. Десна
Десна
подразделяется на три части: прикрепленную, свободную и межзубную (рис. 117).
Рис. 117. Схема строения десны.
I – десневая борозда; 2 – эпителий десны; 3 – свободная часть десны; 4 – десневой желобок; 5 – прикрепленная часть десны; 6 – собственная пластинка слизистой оболочки десны; 7 – костная стенка альвеолы зуба; 8 – цемент; 9 – периодонтальная связка; 10 – эпителий прикрепления;
II – эмаль.
Прикрепленная часть
десны прочно сращена с надкостницей альвеолярного отростка верхней челюсти и альвеолярной части нижней челюсти.
Свободная часть
десны – это край десны, который свободно прилежит к поверхности коронки зуба, отделяясь от нее лишь узкой щелью – десневой бороздой. Десна не имеет прочного соединения с надкостницей и обладает некоторой подвижностью. Границей между свободной и прикрепленной частями десны является неглубокая борозда – десневой желобок, располагающийся параллельно десневому краю на расстоянии 0,5–1,5 мм от него примерно на уровне дна десневой борозды или немного выше ее.
Межзубная часть
образует треугольной формы межзубной сосочек, заполняющий промежуток между соседними зубами. Различают два вида межзубных сосочков – вестибулярные и язычные, соединенные друг с другом посредством межсосочковой связки.
В связи с постоянными механическими нагрузками в процессе пережевывания пищи эпителий и соединительная ткань десны имеют особенности строения адаптационного характера. Десна выстлана многослойным плоским, частично ороговевающим эпителием толщиной в среднем 220–250 мкм, который в области десневой борозды утрачивает роговой слой (рис. 118). Поверхность десны, покрытая неороговевающим эпителием, составляет около 8-10 %, ороговевающим путем ортокератоза – 12–15 %, путем паракератоза – 70–75 %.
Рис. 118. Строение эпителия десны.
1 – эпителий; 2 – базальный (ростковый) слой; 3 – собственная пластинка слизистой оболочки десны.
Клетки базального слоя эпителия десны характеризуются высокой митотической активностью, поэтому скорость обновления эпителия здесь выше, чем в других участках слизистой оболочки рта. В базальном слое содержатся многочисленные меланоциты, которые продуцируют меланин, накапливающийся в значительном количестве в эпителиальных клетках, определяя пигментацию десны.
Граница между эпителием и собственной пластинкой слизистой оболочки имеет фестончатый характер вследствие внедрения в него высоких соединительнотканных сосочков собственной пластинки.
Эпителий десны непосредственно переходит в эпителий борозды и эпителий прикрепления. Эпителий борозды образует латеральную стенку десневой борозды. У верхушки десневого сосочка он переходит в эпителий десны, а в направлении шейки зуба – в эпителий прикрепления.
Десневая борозда
(sulcus gingivalis) – узкое щелевидное пространство между зубом и десной, простирающееся от края свободной части десны до эпителия прикрепления, Глубина борозды от 0,5 до 3 мм, в среднем около 2 мм. Увеличение с возрастом глубины десневой борозды более 3 мм превращает ее в десневой карман между десневым краем и поверхностью зуба. Дно десневого кармана может достигать уровня пришеечной части эмали зуба.
В десневой борозде содержится жидкость, в которой находятся десквамированные клетки эпителия, бактерии, зернистые лейкоциты, мигрировавшие в борозду через эпителий. Из крови в десневую жидкость транспортируются электролиты, иммуноглобулины, антибактериальные вещества.
Химический анализ показал наличие в десневой жидкости аминокислот, пептидов, углеводов, мочевины, бактериальных токсинов, ферментов (лизоцим, лактопероксидаза), антител. Здесь же могут накапливаться некоторые антибиотики (в частности, тетрациклинового ряда) в концентрациях, в 4–8 раз превышающих их уровень в сыворотке крови. Объем десневой жидкости в физиологических условиях ничтожно мал, однако он резко возрастает при воспалении.
Эпителий борозды сходен с эпителием десны, однако тоньше его и не подвергается ороговению. Эпителиальные клетки имеют небольшие размеры и содержат в цитоплазме значительное количество тонофиламентов. Граница между эпителием и собственной пластинкой слизистой оболочки ровная ввиду отсутствия соединительнотканных сосочков. В эпителии и подлежащей соединительной ткани отмечается значительное количество зернистых лейкоцитов, макрофагов и лимфоцитов.
Эпителий прикрепления является продолжением эпителия борозды, выстилая ее дно и образуя вокруг зуба манжетку, которая прочно связана с поверхностью эмали, покрытой первичной кутикулой. По строению это многослойный плоский эпителий, толщина пласта которого наибольшая в области дна десневой борозды (15–30 слоев клеток) и уменьшается в направлении шейки до 1–3 слоев. Его клетки независимо от места расположения в пласте имеют уплощенную форму и ориентированы параллельно поверхности зуба.
Наиболее интересной морфологической особенностью строения эпителия прикрепления является расположение эпителиальных клеток между двумя базальными мембранами. Клетки эпителия располагаются на базальной мембране, соединяющей его с собственной пластинкой слизистой оболочки десны. Поверхностные клетки этого эпителия обеспечивают прикрепление десны к поверхности зуба с помощью полудесмосом, связанных со второй (внутренней) базальной мембраной, расположенной между зубом и эпителием прикрепления.
Обе базальные мембраны имеют сходное строение и состоят из двух зон:
– электронно-прозрачной зоны,
расположенной у основания эпителиоцитов базального слоя и называемой прозрачной пластинкой;
– электронно-плотной зоны,
лежащей ниже прозрачной пластинки.
Пластинки содержат коллаген IV типа, ламинин, анхорин, гликопротеиды.
Эпителиальные клетки, соединенные с внутренней базальной мембраной, не подвергаются десквамации, что нехарактерно для клеток многослойного плоского эпителия.
Десквамацию претерпевают клетки, лежащие под поверхностным слоем эпителия прикрепления, которые смещаются в сторону десневой борозды и затем слущиваются в ее просвет. Интенсивность этого процесса в эпителии прикрепления в 50—100 раз превосходит десквамацию в эпителии десны.
Потеря клеток возмещается их интенсивным новообразованием в базальном слое эпителия, для клеток которого характерна очень высокая митотическая активность. Из базального слоя клетки смещаются одновременно в направлении эмали и десневой борозды.
Обычно скорость обновления эпителия прикрепления составляет у человека 5–8 сут, а при повреждении его полное восстановление происходит в течение 5–6 сут.
По своей ультраструктуре клетки базального слоя эпителия прикрепления несколько отличаются от эпителиоцитов остальной части десны.
Цитоплазма клеток содержит хорошо развитую гранулярную эндоплазматическую сеть и выраженный комплекс Гольджи, в то же время тонофиламенты занимают в ней значительно меньший объем.
Состав цитокератиновых промежуточных филаментов цитоплазмы, а также поверхностных мембранных углеводов, характерный для малодифференцированных клеток, указывает на наличие в эпителии прикрепления такого класса клеток. В связи с этим ряд исследователей предполагают, что поддержание клеток эпителия прикрепления в относительно малодифференцированном состоянии важно для сохранения их способности к образованию полудесмосом, обеспечивающих связь эпителия с поверхностью зуба [66, 85].
Количество десмосом, связывающих клетки эпителия прикрепления, в 3–4 раза меньше, чем в эпителии борозды. В связи с этим межклеточные промежутки обычно расширены, в них содержатся мигрирующие к поверхности из собственной пластинки клетки типа зернистых лейкоцитов, моноцитов и лимфоцитов. В то же время многие вещества через широкие межклеточные пространства переносятся в обратном направлении из слюны и полости рта (бактерии, бактериальные токсины, другие антигены), что, возможно, необходимо для адекватной стимуляции иммунной системы.
Собственная пластинка
десны состоит из сосочкового и сетчатого слоев.
С о с о ч к о в ы й с л о й образован рыхлой неоформленной соединительной тканью, содержащей большое количество кровеносных сосудов и нервных волокон с многочисленными нервными окончаниями. Высокие сосочки этого слоя сглаживаются в области десневой борозды.
С е т ч а т ы й с л о й представлен плотной соединительной тканью с высоким содержанием коллагеновых волокон, пучки которых прочно прикрепляют десну на большем ее протяжении к надкостнице альвеолярного отростка (прикрепленная десна). С другой стороны [21], в надальвеолярной зоне собственной пластинки десны содержатся функционально ориентированные пучки коллагеновых волокон, формирующие в десне фиброзные связки (рис. 119):
– преддверно-ротовые волокна (fibrae gingivales vestibulo-orales) располагаются по средней линии, направляясь в межзубных промежутках от вестибулярной поверхности десны к оральной;
– зубодесневые волокна (fibrae dentogingivales) начинаются от цемента корня у дна десневой борозды и распространяются веерообразно в соединительную ткань десны. Пучки хорошо выражены на вестибулярной и оральной поверхностях, слабее – на контактных;
– спиральные межзубные волокна (fibrae interdentales spirales) начинаются в десне у дна десневой борозды на медиальной поверхности зуба, окружают его в виде спирали и вплетаются частично в цемент этого же зуба на дистальной поверхности, частично на медиальной поверхности соседнего зуба;
– межзубные волокна (fibrae interdentales) образуют пучки толщиной 1,0–1,5 мм, идущие от цемента контактной поверхности одного зуба через межзубную перегородку к цементу соседнего зуба. Они продолжаются на корни (межкорневые волокна). эта группа пучков играет особую роль, сохраняя непрерывность зубного ряда. Они участвуют в распределении жевательного давления в пределах зубной дуги;
– зубопериостальные волокна (fibrae dentoperiostales) проходят от шейки зуба к надкостнице челюстей. В области резцов и клыков эти волокна лучше выражены на контактных поверхностях, а в премолярах и молярах хорошо выражены со всех сторон.
Часть этих связок входит в состав периодонтальной мембраны.
Для собственной пластинки слизистой оболочки в области зубо-десневого соединения характерно следующее:
– относительная малочисленность коллагеновых волокон и фибробластов;
– обширная сеть кровеносных сосудов;
– высокое содержание клеток лейкоцитарного ряда.
Рис. 119. Связки десны (схема по С.С.Михайлову).
I – медиальный корень второго моляра: II – дистальный корень второго моляра; III – корень третьего моляра
1 – зубодесневые волокна; 2 – спиральные межзубные волокна; 3 – межзубные волокна; 4 – преддверно-ротовые волокна; 5 – круговые волокна; 6 – межкорневые волокна.
Из просвета многочисленных сосудов непрерывно выселяются гранулоциты (преимущественно нейтрофильные), лимфоциты и моноциты, которые через межклеточное вещество соединительной ткани двигаются в направлении эпителия и, в конечном счете, попадают в десневую борозду, а затем в слюну.
Таким образом, десна является одним из главных источников лейкоцитов, находящихся в слюне и превращающихся в слюнные тельца. Число лейкоцитов, мигрирующих указанным путем в ротовую полость составляет в норме около 3000–5000 в одну минуту. Большая их часть (70–90 %) в начальный период после миграции обладает высокой функциональной активностью.
При патологии число мигрирующих лейкоцитов существенно увеличивается. Предполагают, что на скорость движения лейкоцитов оказывают влияние хемотаксические факторы, выделяемые бактериями, которые находятся в десневой борозде или около нее.
Таким образом, столь высокое содержание лейкоцитов необходимо для защиты сравнительно тонкого и неороговевающего эпителия десневой борозды и эпителия прикрепления, а также подлежащих тканей от проникновения микроорганизмов со стороны полости рта.
Все проблемы можно решить
Ровный зубной ряд, белые зубы правильной формы украшают любого человека и служат неотъемлемой частью идеальной улыбки. Благодаря этому каждый может чувствовать себя привлекательным, ведь в современном мире практически любые стоматологические дефекты успешно поддаются коррекции. Благодаря этому множество пациентов имеют возможность вернуться к нормальной жизни. Поэтому, если вас беспокоит наличие диастемы, это несовершенство можно исправить достаточно быстро и безболезненно в стоматологии рядом с метро Красные Ворота, Бауманская, Новокузнецкая и Третьяковская. Не будьте безразличны к своему здоровью и психологическому состоянию, и уверенно обращайтесь к специалистам-стоматологам для решения своих проблем.
Диастема у знаменитостей
Зубы — визитная карточка любого известного человека, и, по мнению многих, они должны быть идеальными. Но есть немало звезд, которые щербинку между зубами превратили в свою изюминку. Если верить физиогномике, то щели между зубами — это признак таланта и творческого потенциала.
Знаменитые женщины с диастемой
К списку звезд с диастемой, прославившихся в прошлом столетии, помимо Бриджит Бардо и Орнеллы Мути можно добавить Лорен Хаттон, покорившую фэшн-индустрию еще в 60-х годах XX века. Среди современных моделей — это Джорджия Мэй Джаггер, ставшая лицом рекламной компании Chanel.
Французских знаменитостей диастема делает еще более привлекательными и является неотъемлемой частью их имиджа. Кроме Ванессы Паради с ее ярко выраженной диастемой можно вспомнить актрису Джейн Биркин, считавшую щербинку «забавной мелочью». Не спешит избавляться от этого дефекта и Леа Сейду — исполнительница роли Belle из «Красавицы и Чудовища».
Американки в этом плане более консервативны и стремятся к голливудской улыбке. Звезда фильма «50 оттенков серого» Дакота Джонсон когда-то относилась к своей диастеме с большим чувством юмора. Чтобы в этом убедиться, достаточно посмотреть видеоролик известной американской телепередачи с ее участием. Но со временем актриса избавилась от своей диастемы.
Знаменитые мужчины с диастемой
Диастемы и тремы у известных мужчин — явление довольно частое. Среди ветеранов Голливуда, избавившихся от промежутка между зубами, отметим Арнольда Шварценеггера, Тома Круза, Николаса Кейджа. А вот известный режиссер Оливер Стоун не стал лечить диастему. Щербинка не мешает широко улыбаться и Вуди Харрельсону, Эдди Мерфи, Лоуренсу Фишберну.
Среди представителей молодого поколения, которые исправили диастему в юности, выделим Зака Эфрона и Мэттью Льюиса.
Свою «любовь» к щербинкам своеобразно выразили Джонни Депп и культовый режиссер Тим Бертон, создав образ Безумного Шляпника в фильме «Алиса в Стране чудес».
Можно по-разному относиться к диастеме и тремам, но отрицать, что кому-то из звезд они действительно к лицу, не стоит. Диастема может подчеркнуть яркую внешность и сделать ее запоминающейся.