Контагиозный моллюск у детей
Контагиозный моллюск у детей встречается чаще, чем у взрослых. До года дети практически не болеют контагиозным моллюском. Это связано с тем, что на первом году жизни круг контактов ребенка невелик: ребенок перемещается в ограниченном, часто специально подготовленном для него пространстве и под строгим контролем взрослых, не стремясь соприкасаться с другими детьми. Но как только ребенок начинает активно общаться и самостоятельно осваивать мир, угроза заразиться контагиозным моллюском резко возрастает.
Пик заболеваемости контагиозным моллюском у детей приходится на возраст от 2-х до 6-ти лет. Иммунитет в этом возрасте еще слабый. Дети заражаются через игрушки или грязные руки. Вирус проникает в кожу в том месте, где целостность кожных покровов оказалась нарушенной – через ранки, ссадины, трещины. Детская кожа – нежная и чувствительная, а активность ребенка-дошкольника велика. В результате возникают многочисленные микротравмы, открывающие дорогу инфекции. Также описаны случаи заражения контагиозным моллюском при купании в бассейне.
С 6-ти до 10-ти лет заболеваемость контагиозным моллюском снижается. Большое значение имеет привитие навыков бытовой гигиены. Чем раньше ребенок начнет заботиться о чистоте рук, тем лучше.
Глисты
Если ребенок или родители не соблюдают правила гигиены, допускают контакт с уличными животными, то большая вероятность появления глистов. Это явление характерно не только для детей из категории неблагополучных семей, ввиду активности и большого желания познавать окружающий мир. Этот период обычно наступает после 1 года.
Заподозрить, что высыпания связаны именно с глистами, можно по длительно протекающей сыпи, которая не уменьшается даже под воздействием лечебных препаратов. После проведения терапии явления исчезают сами, без дополнительной помощи. Размножаясь, глисты вызывают интоксикацию. Она проявляется местными аллергическими реакциями.
Для детей чаще всего характерно появление 3 видов гельминтов:
- остриц;
- аскарид;
- власоглавов.
Все эти паразиты принадлежат к категории нематод. При гельминтозе чаще всего сыпь имеет вид угревой.
Симптомы контагиозного моллюска
Инкубационный период заболевания составляет от двух недель до нескольких месяцев, но чаще всего высыпания появляются на 14-15-й день.
Вначале появляются единичные высыпания, потом их становится больше. Контагиозный моллюск может поражать любые участки кожи, кроме ладоней и стоп. У детей наиболее часто страдают открытые участки рук, ног, а также лицо и шея. У взрослых чаще всего поражается область половых органов, а также внутренняя сторона бедер.
При типичной форме заболевания высыпания располагаются только в одной анатомической области, при генерализированной форме распространяются по всему телу.
Сыпь
Элементы сыпи выглядят как выпячивания (папулы), на ощупь плотные и безболезненные, розового или телесного цвета, с перламутровым верхом. В центре папулы присутствует небольшое углубление, из которого при надавливании выдавливается белая кашицеобразная масса. Папулы имеют круглую или овальную форму, размер обычно варьируется в диапазоне 2-5 мм, но иногда узелки сливаются, и тогда подобные образования могут достигать в диаметре до 1 см и более.
Подробнее о симптоме
Зуд
В некоторых случаях высыпания сопровождаются зудом, который усиливается при расчесывании. Расчесывать папулы ни в коем случае нельзя, потому что в этом случае можно занести бактериальную инфекцию. О присоединении бактериальной инфекции говорит покраснение кожи вокруг папул, припухлость, нагноение.
Подробнее о симптоме
Факторы окружающей среды
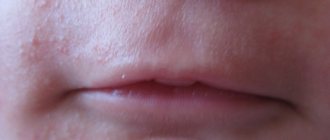
Сыпь и раздражение вокруг рта у ребенка часто возникает, если на кожу воздействуют:
- ветер;
- ультрафиолетовое излучение;
- влажный жаркий климат.
Кожа младенца очень нежная, поэтому ее нужно защищать от открытого солнечного света. Результатом инсоляции является появление красных пятен и сыпи. Если у ребенка повышенное слюнотечение, и он находится на улице, то при порывах ветра кожа может обветриваться, краснеть и покрываться дерматологическими элементами.
Нарастание симптомов происходит постепенно: с первых часов появляется сухая кожа, затем она краснеет, появляются пузырьки с водянистым содержимым. При смене климата или отдыхе в жарких странах элементы появляются из-за начала избыточной работы сальных желез.
Методы диагностики контагиозного моллюска
Контагиозный моллюск можно спутать с проявлениями других заболеваний, в том числе таких серьезных как сифилис или рак. Также активность вируса контагиозного моллюска повышается при снижении иммунитета, поэтому в 20% случаях контагиозный моллюск сопутствует ВИЧ-инфекции. А это означит, что при появлении высыпаний, соответствующих описанию контагиозного моллюска, требуется врачебное обследования, чтобы исключить подобные варианты.
При обращении к врачу-дерматологу доктор произведет осмотр больного, поставит диагноз и предложит метод лечения.
Осмотр
В большинстве случаев диагноз контагиозный моллюск ставится врачом-дерматологом по результатам осмотра пациента.
ПЦР-диагностика
Так как ВИЧ часто сопутствует контагиозному моллюску может быть назначена ПЦР-диагностика на ВИЧ.
Подробнее о методе диагностики
Серологический анализ крови
При обнаружении контагиозного моллюска у взрослых назначается серологический анализ крови для выявления инфекций, которые передаются половым путём (гепатиты B и C, ВИЧ, сифилис и т.д.).
Подробнее о методе диагностики
Записаться на диагностику Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Народные средства для лечения высыпаний около рта у ребенка
Народная медицина зарекомендовала себя как простой, незатратный и безопасный способ справиться с проблемами разного рода. В отношении детей раннего возраста он не всегда приемлем, ввиду высокой вероятности аллергии на травы. При появлении сыпи вокруг рта помогают средства с противовоспалительным, антисептическим действием.
Справиться с периоральным дерматитом, например, способны:
- отвар череды, зверобоя, ромашки или шалфея в виде примочек на пораженные места каждые 4-5 часов.
- смазывание элементов прополисом, прокипяченным на водяной бане;
- использование смеси меда, льна и сока луковицы, взятых в равном объеме, прокипяченных 10 мин. и остуженных до комнатной температуры;
- применение примочек с содовым раствором (1 ч.л. на 1 ст. теплой воды);
- примочки с мякотью или соком свежей тыквы;
- применение местно отвара коры дуба.
Перед первым использованием любого средства нужно сделать тест на чувствительность. Для этого на незаметный участок кожи наносят отвар, выжидают в течение 2 часов появление очага воспаления.
При атопическом дерматите могут помочь также следующие средства:
- Смесь из рисового крахмала, глицерина и молока, взятая в равных пропорциях и перемешанная до получения однородной массы. Применяется как мазь на ночь, хранится в холодильнике.
- Сырой тертый на мелкой терке картофель, применяемый как примочка.
- 2 части измельченных листьев каланхоэ смешивают с 1 меда, перемешивают. Кашицу наносят 2-3 раза в день на пораженные участки тела. Этот способ эффективен, но применяется с осторожностью ввиду высоких аллергенных свойств меда.
- Сок корня сельдерея с солью и несколькими каплями уксуса в качестве примочек прикладывают к коже 3-4 раза в день. После 3 лет разрешено принимать внутрь по 20 мл 2 раза ежедневно.
- Сок огурца прикладывают каждые 2-3 часа, что позволяет увлажнить участок, снять воспаление.
- Если 1 ч.л. ромашки прокипятить на водяной бане с добавлением 100 г растительного масла, то полученным составом можно смазывать участки сыпи до 3 раз в день.
Дёготь, чистотел, болтушка, картофель — народные средства, которые используются при борьбе с атопическим дерматитом
Если ребенок обветрил губы и кожу вокруг них, то можно попытаться облегчить боль при помощи применения витаминных масок. Они используются при неглубокой степени поражения эпидермиса.
В качестве доступных средств выступают:
- мазь из ромашки, приготовленная дома;
- смесь из жидкого меда, витамина A и E;
- маска из сметаны или сливок с высокой степенью жирности;
- вазелиновое масло, смешанное с облепиховым и абрикосовым маслом.
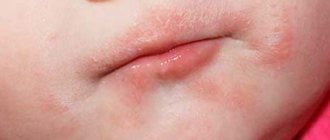
Сыпь вокруг рта, в области носогубного треугольника у ребенка часто возникает как следствие сочетания сразу нескольких факторов. Наблюдение за ребенком помогает быстро установить причину нарушения, что позволяет избежать неприятных последствий и осложнений.
Автор: В.Л. Дылейко
Оформление: Анна Флейман
Методы лечения контагиозного моллюска
Лечение контагиозного моллюска должен проводить врач. Не следует самостоятельно пытаться удалить папулы – это может привести к проникновению бактериальной инфекции.
Лечение контагиозного моллюска зависит от ряда факторов, прежде всего, – от стадии развития заболевания, выраженности симптомов и состояния иммунитета больного. Могут использоваться следующие методы:
Инструментальное удаление
Удаление папул может проводиться инструментально, с последующей обработкой ранки антибактериальными средствами.
Кридеструкция
Криодеструкция – это удаление папул с помощью воздействия низких температур. Папулы обрабатываются жидким азотом. Обработанные таким образом ткани замораживаются и отмирают.
Радиоволновое удаление
Папулы контагиозного моллюска могут быть удалены радиоволновым методом (с помощью аппарата Сургитрон) и с помощью лазера.
Элекрокоагуляция
Электрокоагуляция – это воздействие на папулы высокочастотным током. В народе его описывают как «прижигание электричеством». В момент разряда возникает локальное сильное тепловое воздействие, ткани коагулируют, что практически исключает риск проникновение инфекции в месте обработки.
Консервативное лечение
Курс лечения контагиозного моллюска может предусматривать консервативное лечение с помощью мазей и кремов, а также прием противовирусных препаратов (при значительной площади поражения).
Записаться на прием Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Аллергия
Воспаление кожи вокруг рта часто появляется как следствие аллергии. Заподозрить эту причину можно, если ребенок перешел из грудного возраста в младшую дошкольную группу, зубы уже прорезались, и высыпания носят периодический характер. Это обозначает, что организм реагирует на определенные продукты, в остальное время иммунитет спокойно функционирует.
Аллергены делят на несколько категорий, в зависимости от пути проникновения. Часто при этой форме нарушения появляются и другие симптомы: слезотечение, насморк, отечность слизистых оболочек. Применение противопростудных средств эффекта не дает.
Последствия акне
Угри могут вызвать не только высыпания. Некоторые люди считают, что прыщи – это кожное заболевание, которое в конечном итоге перерастается, но оно может иметь глубокое и продолжительное влияние на жизнь. У многих людей после появления прыщей возникает одно или несколько из следующих событий.
Шрамы от прыщей: когда высыпание проходит, остается постоянный рубец. Некоторые рубцы вызывают углубления на коже. Остальные постепенно исчезают. Невозможно предсказать, у кого появятся шрамы после исчезновения прыщей, но следующие факторы повышают ваш риск:
- прыщи есть в течение длительного времени, потому что подросток их не лечит или лечение не работает;
- в семье были прыщи у одного или нескольких близких кровных родственников.
Темные пятна на коже: по мере исчезновения высыпаний прыщей некоторые люди видят место, где когда-то были прыщи. Это совершенно плоское пятно может быть розовым, красным, пурпурным, черным или коричневым, и его часто ошибочно принимают за постоянный шрам от прыщейИсточник: Современные методы лечения и реабилитации больных с вульгарными угрями. Баринова А.Н. Российский семейный врач, 2022. с. 5-18.
Возможные осложнения
Опасность заключается в том, что данное состояние постепенно усугубляется, если время не принять никаких мер:
1. Сначала на фоне сенсибилизации организм развивается дерматит.
2. Потом происходит поражение респираторной системы в виде атопического насморка.
3. Если антиген не исключить, то манифестирует бронхиальная астма.
Самое опасное осложнение – анафилактический шок. Развивается стремительно – через 1-3 минуты после контакта с антигеном. Характеризуется бронхоспазмом, отеком гортани и коллапсом, которые могут привести к летальному исходу, если вовремя не начать лечение.
От чего возникают прыщи, что их провоцирует
Хотя стресс не может вызвать прыщи, но он способен усугубить существующее акне. Результаты исследований показывают, что при усилении стресса серьезность прыщей увеличивается. Угри могут ухудшиться, если подростки:
- слишком мало спят;
- едят определенные продукты, традиционные для западной диеты;
- используют жирную косметику и средства по уходу за кожей.
Почти у всех в подростковом возрасте случаются, по крайней мере, несколько высыпаний. Невозможно предсказать, у кого разовьются более серьезные прыщи, но повышенный риск определяется, если у одного или обоих родителей (или других близких кровных родственников) были серьезные прыщи, в результате которых остались шрамы.
Причины возникновения
С жалобами на потницу у малыша чаще всего к врачам обращаются родители, которые не придерживаются базовых правил ухода за ребенком: каждый день купают его с мылом, чрезмерно укутывают без учета реальной температуры окружающей среды. В группе риска также дети с кожной аллергией, сахарным диабетом, рахитом, себорейным дерматитом или частой диареей. Особо подвержены риску развития высыпаний пухлые малыши с лишним весом и на искусственном вскармливании.
Среди прочих причин развития потницы у детей выделяют:
- несоблюдение нормального температурного режима;
- слишком жаркая, тесная одежда или обувь, которая не пропускает воздух и не создает естественной вентиляции;
- чрезмерное использование косметических средств для кожи, которые нарушают кислотный баланс и вызывают повышенную чувствительность (мыла, детских кремов, масел и др.);
- редкая смена подгузников или их низкое качество, недостаточность ухода;
- вирусные болезни, которые сопровождаются повышенной температурой.