30 Июля 2020
Чтобы говорить о локальных воспалениях, следует сперва понимать, что в целом представляет лимфаденит. Это воспалительный процесс в лимфатических узлах, иногда сопровождающийся нагноением
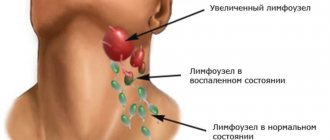
Чтобы говорить о локальных воспалениях, следует сперва понимать, что в целом представляет лимфаденит. Это воспалительный процесс в лимфатических узлах, иногда сопровождающийся нагноением. Проявляется он через увеличение одного или нескольких лимфоузлов и может возникать сразу в нескольких регионах тела. Клинические признаки заболевания зависят от формы и типа лимфаденита: острый или хронический, региональный (поражение лимфоузлов одной анатомической группы) и генерализованный (вовлечение нескольких групп лимфоузлов), серозный, гнойный, гангренозный, геморрагический, флегмонозный.
В организме лимфоузлы создают защитный барьер от вирусов, инфекций, раковых клеток, участвуют в образовании лимфоцитов (специальные клетки, которые уничтожают чужеродные микроорганизмы) и продуцирование фагоцитов, антител (иммунных клеток), участвуют в пищеварении и обменных процессах, распределяют межклеточную жидкость между тканями организма и лимфой.
В норме лимфатические узлы не пальпируются или прощупываются в виде эластичных, небольшого размера, не спаянных с соседними тканями и друг с другом образований. В зависимости от распространенности следует различать следующие варианты лимфаденита:
- локальная – увеличение одного ЛУ в одной из областей (единичные шейные, надключичные ЛУ);
- региональная – увеличение нескольких ЛУ одной или двух смежных областей (надключичные и подмышечные, надключичные и шейные, затылочные и подчелюстные ЛУ и т. д.);
- генерализованная – увеличение ЛУ трех и более областей (шейные, надключичные, подмышечные, паховые и др.).
При подмышечном лимфадените пальпируются увеличенные лимфоузлы подмышкой. Симптомы подмышечного лимфаденита:
- Увеличение лимфоузлов
- Болезненные ощущения при пальпации пораженного участка, повороте туловища, движении
- Воспаленные узлы спаиваются между собой и соседними тканями в один плотный конгломерат
- Кожа над воспаленными лимфоузлами гиперемирована
- Появляются симптомы интоксикации организма – лихорадка, слабость, головная боль, отсутствие аппетита, чувство разбитости, боль в мышцах
Часто заболевание сопровождается симптомами основного заболевания, дополнительно больного могут беспокоить:
- ночная потливость;
- потеря веса;
- длительное повышение температуры тела;
- частые рецидивирующие инфекции верхних дыхательных путей;
- патологические изменения на рентгенограмме лёгких;
- гепатомегалия;
- спленомегалия.
Причины лимфаденита
Функция лимфатических узлов заключается в предотвращении распространения в организме инфекционных процессов. Любой инфекционный агент, попавший в них, разрушается лимфоцитами. Когда поступает слишком много чужеродных микроорганизмов, лимфоциты не могут справиться с таким количеством бактерий, последние начинают активно размножаться. Это создает условия для проникновения в очаг воспаления других видов лейкоцитов, что и вызывает увеличение лимфоузлов. Воспалиться может один или несколько из них.
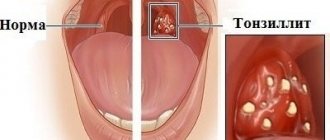
Воспаление бывает неспецифическим и специфическим. В первом случае причинами заболевания становятся бактерии и их токсины, вирусы, грибы. Лимфаденит лимфоузлов вызывают стафилококки и стрептококки, они представляют собой гноеродную флору. Первичным очагом инфекции при неспецифической форме заболевания становятся фурункулы, нагноившиеся раны, трофические язвы, кариес, рожистое воспаление, тромбофлебит. У детей воспаление лимфоузлов часто является осложнением воспалительных процессов лор-органов (ангина, тонзиллит, отит, грипп), детских инфекций (скарлатина, паротит, дифтерия) и кожных заболеваний (диатез, пиодермия).
Специфический вид заболевания запускается определенными видами микроорганизмов:
- туберкулезной микобактерией;
- чумной палочкой;
- бруцеллами (возбудителями бруцеллеза);
- бледной трепонемой (возбудителем сифилиса);
- туляремийными бактериями (вызывающими туляремию);
- актиномицетом (возбудителем актиномикоза).
При заражении этими видами микроорганизмов развивается особая симптоматика, характерная для конкретного заболевания. Лимфоузлы подвергаются специфическим изменениям, поскольку с током лимфы в них попадают возбудители инфекции.
Можно ли использовать народные методы для лечения?
Повальное увлечение народной медициной даёт свои плоды. Люди стремятся заменить таблетки природными средствами. Увы, запущенный лимфаденит этим не вылечишь. Народные методы могут стать дополнительным способом лечения болезни при начальных стадиях лимфаденита и только по согласованию с врачом.
Если вы проходите лечение у стоматолога, то возьмите на вооружение следующие средства, которые помогут справиться с воспалением:
- имбирный чай;
- компресс с настойкой эхинацеи;
- черничный напиток перед едой;
- свекольный сок;
- витамин C.
Эти средства помогут укрепить организм, активируют силы для борьбы с болезнью. По крайней мере, вреда не принесут.
Важно: не применяйте народную медицину без медицинского контроля. Ни одно народное средство не справится с гнойным воспалением. В результате вы всё равно обратитесь к врачу, только лечиться будете дольше.
В худшем случае, самолечение приведет к появлению хронического лимфаденита – аккумулированию болезни в лимфоузлах. При этом лимфатические узлы станут плотными, безболезненными. Но воспаление никуда не ушло – оно «дремлет» и ждёт часа поразить организм острым приступом при благоприятных условиях.
Симптомы лимфаденита
По характеру течения воспалительного процесса выделяют следующие формы заболевания:
- Острый лимфаденит. Длительность течения — до двух недель. Характерные симптомы: болезненность и увеличение размеров регионарных лимфоузлов, лихорадка, головная боль, общая слабость, потеря аппетита, отек и покраснение кожи в области пораженного узла.
- Хронический лимфаденит. Длительность заболевания от 1 месяца и более. Развивается при вялотекущей инфекции либо после недолеченного острого лимфаденита. При таком течении болевой синдром стерт, но сами лимфоузлы остаются увеличенными и плотными. Отмечается задержка лимфатической жидкости и отеки.
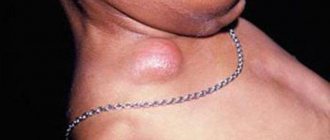
Лимфаденит классифицируется по локализации воспаленных лимфоузлов на подчелюстной, шейный, подмышечный и паховый. Для всех их характерна схожая симптоматика: увеличение размеров лимфоузлов, боль, покраснение кожных покровов, интоксикационный синдром. Различия обусловлены расположением воспалительного очага.
Так, при шейном лимфадените отмечается ограничение движения головой, при повороте или наклоне пациент ощущает острую сильную боль. Если шишка большая, то она может сдавливать органы шеи и вызывать затруднение дыхания, изменение голоса, нарушение глотания пищи.
Подчелюстной лимфаденит сопровождается болью в челюсти во время разговора или еды, но в состоянии покоя беспокоит редко. При подмышечном типе заболевания происходит нарушение движения рукой, нарастает отек верхней конечности на пораженной стороне и нарушение ее чувствительности.
Паховый лимфаденит отличается отеком ног на пораженной стороне. Такое проявление обусловлено нарушением оттока лимфы и сдавливанием крупных сосудов в паховой области. Если произошло нагноение, то температура тела может повышаться до 40 градусов, пациент ощущает слабость и боль внизу живота.
Как предотвратить лимфаденит?
Мало кто на себе хочет испытать симптомы лимфаденита. И чтобы воспаление не атаковало вас, применяйте простые правила:
- вовремя лечите все заболевания полости рта, для этого обращайтесь к стоматологу раз в полгода(запись он-лайн), для профилактического осмотра;
- избегайте травм, царапин в области челюсти;
- обрабатывайте все ранки антисептиками.
Студия эстетической стоматологии DaVinci поможет вылечить лимфаденит на любой стадии. Но с ещё больше радостью мы поможем вам предупредить его.
Добавить комментарий
Оставьте свой комментарий
Диагностика лимфаденита
Распознать острый лимфаденит не представляет сложностей. Для постановки диагноза изучают анамнез и совокупность симптомов. Затруднение может вызвать, когда инфицирование лимфатических узлов осложнено другими сопутствующими заболеваниями. Во всех случаях сначала необходимо определить локализацию первичного гнойного очага. При хронической болезни пациенту назначают проведение пункционной биопсии лимфатического узла и гистологию.
Для диагностики лимфаденита необходим общий анализ крови. По его результатам судят не только о наличии воспалительного процесса, но и о его масштабах. Лабораторными признаками заболевания лимфаденит будут повышение общего числа лейкоцитов и увеличение скорости оседания эритроцитов. При активном гнойном процессе обнаруживается снижение уровня моноцитов и эозинофилов.
Диагностическое обследование предполагает проведение инструментальных методов — УЗИ. С его помощью можно определить форму и размеры лимфатических узлов, их связь с окружающими тканями, наличие абсцесса. При необходимости применяют компьютерную или магнитно-резонансную томографию, рентгеноконтрастную лимфографию.
Неспецифический лимфаденит следует дифференцировать с другими заболеваниями, такими как лимфогранулематоз, лейкоз, ювенальный ревматоидный артрит, хроническая гранулематозная болезнь, системная красная волчанка, а также с метастазами от злокачественных опухолей.
Лечение лимфаденита
Лечение воспаленных лимфоузлов осуществляется по двум направлениям:
- определение источника воспалительного процесса и его устранение;
- купирование хронического и острого воспалительного процесса в лимфатическом узле.
В первую очередь необходимо принять меры для устранения основного заболевания, которое привело к инфицированию лимфоузлов. При развитии гнойного воспаления пациента госпитализируют в стационар, где абсцесс вскрывают хирургическим путем.
Шейный лимфаденит — симптомы и лечение
Устранение первичного очага инфекции
К шейному лимфадениту часто приводит острый или обострившийся периодонтит и осложнения запущенного кариеса, например острый гнойный периостит.
Если зуб можно сохранить, то корневые каналы очищают и пломбируют. Если восстановить зуб невозможно, то его удаляют. При сформировавшемся гнойном очаге больной зуб лечат или удаляют, абсцесс вскрывают. Если шейный лимфаденит развился из-за заболевания ЛОР-органов, также следует устранить очаг острого воспаления.
Медикаментозная терапия
- Антибактериальная терапия. Обычно применяются антибиотики широкого спектра, в основном с бактерицидным действием. Компоненты таких препаратов разрушают клеточную стенку бактерии или нарушают процессы её обмена веществ, что приводит к гибели микроба. Если состояние пациента не улучшается, исследуют биологический материал, полученный из лимфатического узла, и выявляют чувствительность микроорганизмов к лекарствам.
- Противовирусные препараты применяются при вирусном происхождении лимфаденита, например при герпесе.
- Противовоспалительные препараты подавляют воспаление на клеточном уровне, уменьшают боль и снижают температуру.
- Антигистаминные препараты уменьшают проницаемость капилляров, что предупреждает развитие отёков и застойных процессов. Также они не дают лейкоцитам проникнуть в очаг поражения и угнетают выработку веществ, способствующих развитию воспаления.
Физиотерапевтическое лечение
- УВЧ (ультравысокочастотная терапия) направлена на уменьшение отёчности, воспаления и боли.
- Ультразвук применяют, чтобы ускорить разрешение воспалительного процесса.
- УФО (ультрафиолетовое облучение) показан для уменьшения воспаления.
- Лазерная терапия направлена на уменьшение боли, улучшение питания и кровоснабжения поражённого участка.
- Электрофорез — метод, при котором лекарственное вещество проникает в ткани с помощью постоянного электрического тока. При лимфаденитах обычно проводится электрофорез с йодидом калия и протеолитическими ферментами.
- Магнитотерапия направлена на снижение боли, воспаления, отёчности и застойных процессов в тканях.
Физиотерапевтические методы применяют в России для уменьшения сроков медикаментозного лечения, однако научно обоснованных доказательств их эффективности недостаточно.
Хирургическое вмешательство
Вскрытие гнойного очага показано при гнойной форме лимфаденита и аденофлегмоне. В зависимости от размеров очага операция проводится под местной или общей анестезией. При хирургическом вмешательстве гнойное содержимое и ткани распавшегося лимфатического узла удаляются.
После хирургической обработки в рану помещают дренаж, который обеспечивает отток гноя и не даёт краям раны срастаться. Затем рану обрабатывают, обновляют её края и ушивают.
Дезинтоксикационная терапия
Снижает уровень токсинов в организме путём их разведения, поглощения продуктов распада и усиления диуреза. Для этого пьют больше жидкости, а при тяжёлом состоянии внутривенно вводят «Гемодез» и «Реоглюман».
Диета
Рекомендовано сбалансировано питаться и потреблять достаточно витаминов, макро- и микроэлементов.
Особенности лечения лимфаденита
Лечение шейного лимфаденита напрямую зависит от стадии и формы заболевания.
При остром серозном лимфадените особое внимание уделяется первичному очагу воспаления: воспалительным заболеваниям зубов, полости рта и ЛОР-органов. Если первичный воспалительный процесс остановить на ранних стадиях, то симптомы острого серозного лимфаденита также становятся менее выраженными.
Почти в 98 % случаев при остром лимфадените удаётся выявить первичный очаг поражения [10]. Его устраняют и назначают антибактериальную, противовирусную, противовоспалительную или антигистаминную терапию.
При развитии гнойной формы устраняют первичный очаг, вскрывают гнойник и удаляют ткани распавшегося лимфоузла. Пациент обычно находится в больнице под круглосуточным наблюдением. Проводятся ежедневные перевязки, назначают антибактериальную, противовоспалительную, антигистаминную и дезинтоксикационную терапию.
При хроническом гиперпластическом лимфадените поражённый лимфатический узел удаляют, лечение также проводится в больнице. Фрагменты тканей отправляют в лабораторию, обрабатывают и исследуют под микроскопом. Эта процедура позволяет исключить онкологическое заболевание и предупредить его развитие.
Медикаментозное лечение: препараты, которые чаще всего назначают
Лечение комплексное, включает применение различных групп лекарственных средств. Принято использовать следующие препараты при лимфадените:
- Антибиотики. Для устранения источника инфекции («Амоксициллин», «Цефазолин», «Цефуроксим», «Ванкомицин», «Линкомицин»).
- Анальгетики. Для устранения болевого синдрома («Трамадол», «Тримеперидин»).
- Нестероидные противовоспалительные препараты. Оказывают жаропонижающее и противовоспалительное действие («Кетопрофен», «Ибупрофен», «Парацетамол»).
- Антигистамины. Способствуют купированию воспалительного процесса («Цетиризин»).
- Антисептики для местного применения (мазь Вишневского).
Кроме медикаментозного лечения, применяют методы физиотерапии — УВЧ. Ультравысокочастотная терапия ускоряет устранение воспалительного процесса, усиливает местный иммунитет тканей. Такой метод лечения противопоказан, когда у больного отмечается стойкое повышение температуры тела, имеется опухолевый процесс, тахикардия, боли в мышцах.
Часто задаваемые вопросы про лимфаденит
Что такое подчелюстной лимфаденит?
Это воспаление лимфатических узлов, которые находятся под нижней челюстью. Такая форма заболевания развивается при наличии инфекционного очага в полости рта. Это может быть кариес, периодонтит, болезни десен, тонзиллит. Сопровождается такими симптомами, как боль в месте расположения узла и покраснение кожи над ней, повышение температуры тела, болевые ощущения в процессе приема пищи и во время разговора, общее недомогание, головная боль.
Сколько времени лечится лимфаденит?
Длительность лечения заболевания зависит от ряда факторов: формы течения заболевания; наличия гнойного процесса; возбудителя воспаления лимфоузла. Для полного устранения воспалительного процесса и ликвидации болезнетворных микробов при неосложненном лимфадените курс лечения составит около двух недель. При хронической форме заболевания терапия длительная.
Можно ли согревать лимфоузел?
Допускается тепловое воздействие на воспаленный лимфоузел, когда воспалительный процесс еще не осложнился образованием гноя. Считается, что согревающие компрессы камфорным маслом или настоем лекарственных трав способствуют снятию боли и воспаления. Тем не менее, прежде чем приступать к согревающим процедурам, необходимо проконсультироваться с врачом, поскольку такие действия могут усугубить течение инфекции. Если кожа над воспаленным лимфоузлом покраснела, то согревать его противопоказано, так как это признак нагноения.
Почему возникает лимфаденит?
Как и любое воспаление, лимфаденит возникает из-за деятельности бактерий: стрептококков и стафилококков. Причинами подчелюстного лимфаденита становятся заболевания полости рта и инфекция, попадающие непосредственно в лимфоузлы в результате возникновении таких заболеваний, как:
- кариес, пульпит, периодонтит;
- болезни дёсен;
- хронические заболевания (например, тонзиллит);
- бактерии сифилиса;
- туберкулёзная палочка;
- внешние инфекции, попадающие в организм в результате травмы.