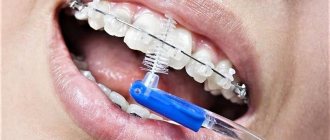
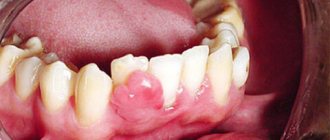
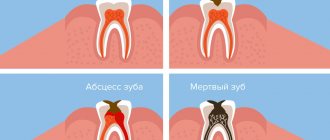
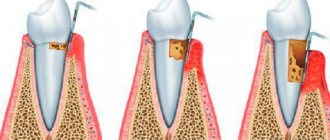
При воспалении десен врачи рекомендуют подходить к лечению комплексно. Одним из эффективных вариантов является применение коллагеновых пластин, такие выпускает компания Farmadont. Это средство уникально и не имеет аналогов, в составе содержится коллаген и природные растительные компоненты. Согласно отзывам пациентов, после курса лечения наблюдается положительная динамика. Пластинки разрешены к использованию в любом возрасте. Более подробно о видах и способе применения, рассмотрим далее.
Для чего они нужны?
Стоматологи рекомендуют использовать пластины в таких случаях:
- Гингивит.
- Пародонтит.
- Кровоточащие десна.
- Пародонтоз.
- Травмы и повреждения десен.
- Недавно перенесенное хирургическое вмешательство, например, удаление зуба или имплантация. Активные компоненты позволяют ускорить процесс регенерации тканей.
Из противопоказаний можно выделить лишь аллергическую реакцию. Она проявляется сильным зудом и увеличением отечности. В таком случае следует тщательно промыть рот антисептическим раствором и прекратить лечение Фармадонтом. Внимательно изучите состав, прежде чем использовать пластины. Перед применением рекомендована консультация специалиста.
В каких конкретно случаях нужна гингивопластика?
При подготовке к имплантации могут выявиться следующие показания к наращиванию десны:
- Убыль мягких тканей, вызванная рассасыванием кости в области длительно отсутствующего зуба.
- Выраженное отслоение десен, ставшее следствием пародонтита.
- Дефекты слизистых, появившиеся в результате травмирования этой области.
Достаточный объем мягких тканей при имплантации очень важен. Он помогает не только качественно установить искусственный корень, но и сформировать вокруг него эстетичную десневую манжету. Кроме того, если слизистые находятся в хорошем состоянии, это способствует нормальному питанию костных структур. Плотно охваченный десной имплант крепче держится в лунке, лучше защищен от проникновения бактерий. Поэтому стоматолог-хирург всегда исследует еще на подготовительном этапе, нужно ли наращивание десны для имплантации. И если такая необходимость выявляется, планируется гингивопластика.
Как правильно использовать
Пластинки очень просты в применении:
- Для начала проведите полноценную гигиеническую обработку ротовой полости. Почистите зубы пастой и щеткой, воспользуйтесь зубной нитью, ополаскивателем и ирригатором.
- Тщательно вымойте руки с мылом. Сделайте легкий массаж десен с помощью подушек пальцев в течение 2-3 минут.
- Затем возьмите упаковку и выньте пластину.
- Снимите защитную пленку и приложите изделие к десне, плотно фиксируя и ровно расправляя пластинку пальцами.
- Сомкните челюсти, дождитесь полного растворения. Обычно уходит около 10 минут, после чего пластина самостоятельно рассасывается.
После процедуры в течение 1,5 часов не рекомендовано употреблять пищу или пить воду. В зависимости от конкретного диагноза и степени тяжести патологического процесса врач может установить индивидуальный курс лечения. Обычно рекомендуется использовать лекарственное средство два раза в сутки на протяжении 7-10 суток. Удобно применять пластины на ночь, в таком случае лечебный эффект сохраняет на более длительное время.
Препарат для лечения десен отличается доступностью, его можно найти практически в любой аптеке. Цена весьма приемлема, в среднем упаковка пластин (24 штуки) не превышает 400 рублей.
Увеличение ширины участка кератинизированной десны.
Одной из разновидностей этого типа хирургических вмешательств является вестибулопластика:
Другое название подобных операций – “углубление преддверия полости рта”, “наращивание десны” и т. д.
Почему нужна?
Читая статьи на моём сайте, особенно эту или эту, вы улыбаетесь. Ну, или кривите рот в негодовании. Это происходит благодаря мимическим мышцам, окружающим ваш рот. Конечно, они нужны не только для улыбки – вы разговариваете, удерживаете пишу во рту во время жевания и, наконец, просто плюётесь тоже благодаря мимической мускулатуре.
Эти мышцы, в отличие от остальных произвольных поперечно-полосатых, во-первых, не имеют фасции (плотной соединительнотканной оболочки), во-вторых, прикрепляются к кости только одним концом – вторым концом они вплетаются в мягкие ткани, обеспечивая ту самую мимику.
Так вот, у некоторых людей, в силу морфологических особенностей, мимические мышцы (особенно подбородочная) прикрепляется к нижней челюсти настолько высоко и таким широким фронтом, что глубина преддверия полости рта существенно уменьшается. В совокупности с особенностями фенотипа слизистой оболочки, такая анатомия увеличивает риски развития заболеваний пародонта (особенно, если еще прикус неправильный) или, как минимум, рецессии десны со всеми вытекающими эстетическими и функциональными последствиями.
Особо подчеркну, что морфология мимической мускулатуры, как, впрочем, и фенотип слизистой о полости рта – это индивидуальная особенность, наследуемый признак, как, например, цвет глаз или форма ушей. Есть люди в низким прикреплением подбородочной мышцы, а есть, наоборот, с высоким.
У последних риск развития пародонтита и появления рецессий десны существенно выше, а потому логичным в таких случаях выглядит решение, с одной стороны, углубить преддверие полости рта, устранив высокое прикрепление мимической мускулатуры, с другой – увеличить ширину участка жевательной десны, создав, тем самым, “защитную буферную зону” для корней зубов.
Что такое “вестибулопластика”?
Суть операции заключается в перемещении переходной складки ниже естественного положения, в расчёте на заживление и последующую эпителизацию образовавшейся раны.
Известно множество вариантов операции углубления полости рта, одних только авторских методик ( по Гликману, Кручинскому-Артюшкевичу, Кларку, Эдлану-Мейхеру, Шмидту и т. д.) насчитывается около десятка. Некоторые из них не предполагают формирования открытой раны (например, т. н. “тоннельная техника”), другие проводятся с помощью лазера, радиоскальпеля или иных вундердевайсов. Я бы с удовольствием рассказал вам о сравнительной эффективности различных методик и целесообразности применения вундердевайсов для этой операции, но, к сожалению, ограничен темой – коллагеновыми матрицами, а потому далее мы рассмотрим самый простой и понятный способ вестибулопластики с их использованием.
Когда необходима?
Вестибулопластика необходима в случаях дефицита ширины участка прикреплённой (жевательной) десны.
В свою очередь, дефицит прикреплённой десны может естественным, обусловленным особенностями морфологического строения зубочелюстной системы, и приобретенным (например, как следствие ранее проведённых операций):
Основная цель операции – устранение рисков возникновения рецессии десны в области естественных зубов или имплантатов. В подавляющем большинстве клинических случаев – это профилактическая процедура (как удаление восьмёрок), призванная “снять натяжение десны” в преддверии полости рта.
Нередко это необходимо до, во время или после ортодонтического лечения, на этапах комплексного лечения пародонтита, периимплантита и т. д.
В оставшихся десяти процентах случаев мы рассматриваем вестибулопластику как один из этапов эстетической мукогингивопластики, например при подготовке к лоскутной операции устранения рецессии десны. И уж совсем редко вестибулопластика преследует какие-то иные цели (эстетические, функциональные и т. д.)
В нашей клинике чаще всего мы выполняем подобные операции в качестве подготовки к ортодонтическому лечению, либо в процессе ортодонтического лечения по направлению ортодонтов. На втором месте – профилактика периимплантитов и/или пародонтита. На третьем – пластика десны в рамках комплексной функционально-эстетической реабилитации.
Плюсы и минусы использования Mucograft при вестибулопластике.
Какую бы цель ни преследовала вестибулопластика, её проведение и последующий послеоперационный период связаны с рядом неприятных ощущений и риском возможных осложнений.
– открытая рана, образовавшаяся в результате перемещения и подшивания слизистой оболочки, кровоточит, долго и болезненно заживает. Иногда, хотя и очень редко, у пациентов длительное время сохраняется чувствительность области операции на температурные и химические раздражители.
– практически никогда не удаётся сохранить сформированную во время операции ширину кератинизированного участка десны – за счёт образования рубца рана стягивается, преддверие слегка уменьшается и глубина получается меньше запланированной. Существующее разнообразие методик пытается решить эту проблему, но ни один из методов надёжно её не решает. И это, кстати, вынуждает стоматологов вместо аккуратных и компактных операций превращать вестибулопластику в масштабное и очень травматичное хирургическое вмешательство.
– из-за неконтролируемого образования рубца может возникнуть обратный эффект – вместо прироста, десна будет стягиваться с корней зубов или имплантатов, формируя рецессии.
– в случае особенного усердия со стороны хирурга, есть риск инфицирования и некроза надкостницы со всеми вытекающими.
Ну и, в конце концов, это просто неприятная процедура с длительным реабилитационным периодом, и это часто является причиной отказа от её проведения.
Использование коллагеновой матрицы Geistlich Mucograft частично решает вышеозначенные проблемы:
Во-первых, мы не оставляем открытую рану. Имплантируемая в неё коллагеновая матрица в совокупности с удерживаемым в ней кровяным сгустком создаёт надёжную защиту для подлежащих тканей.
Во-вторых, коллагеновая матрица изолирует рану от внешних раздражителей, существенно повышая качество жизни пациента в послеоперационном периоде.
В-третьих, она удерживает сформированную ширину участка жевательной десны, препятствуя рубцовому стяжению. Конечно, идеально сохранить сформированную ширину всё равно не удаётся, но результат получается намного лучше, чем при использовании любой модификационной методики.
В-четвертых, поскольку использование коллагеновой матрицы повышает предсказуемость хирургической операции, у нас нет необходимости в намеренном увеличении размеров операционной раны. И даже в случае повреждения периоста, Мукографт изолирует его от внешней среды, препятствуя инфицированию и некрозу участков костной ткани.
Что касается минусов, то их два.
Первый и самый серьёзный – это цена. Да, использование биоматериалов увеличивает стоимость хирургического вмешательства, как минимум, на стоимость этих самых коллагеновых матриц. В некоторых случаях, в два и более раз. Поэтому, если мы говорим о рациональном использовании Мукографта, то важно учитывать и финансовый аспект. В частности, я не вижу целесообразности его применения во время небольших хирургических операций (в пределах 1-2 зубов) – в этих случаях использование ССТ или СДТ, даже открытое ведение раны, в таких случаях не будет слишком уж травматичным. И наоборот, при работе в области 4-6-8 зубов, травматичность, масштаб и стоимость операции уже так велики, что использование коллагеновой матрицы уже не выглядит чрезмерным решением или “разводом на деньги”.
Второй минус связан с тем, что Мукографт нужно правильно фиксировать, а это занимает много времени, требует терпения и особых мануальных навыков. Многие доктора отказываются от работы с коллагеновыми матрицами лишь по той причине, что “работа с ними – тот еще геморрой”, и это, вроде как, противоречит главному принципу использования биоматериалов (читай здесь>> – это облегчение нашей работы).
Как проводится?
В отличие от остеопластики или имплантации, операции на мягких тканях не требуют каких-то специальных инструментов:
И, тем не менее, я должен сделать акцент на выборе шовного материала и инструментов для ушивания раны.
Шовный материал и иглодержатель
Путём долгих и мучительных размышлений, мы пришли к решению использовать два вида шовных материалов для подобных операций.
Для фиксации слизистой оболочки к периосту мы используем резорбируемый полифиламентный шовный материал из полилактида диаметром 5-0 с обратно-режущей или колюще-режущей иглой 3/8.
Для фиксации самой коллагеновой матрицы нужен другой шовный материал – монофиламентный нерезорбируемый полипропилен диаметром 5-0 или 6-0 с колюще-режущей иглой 1/2. Обычно на вестибулопластику в области фронтальной группы зубов нижней челюсти уходит около 60-75 см такой нити.
И, поскольку вестибулопластика с коллагеновой матрицей – это как раз та операция, где нужно много-много шить, на мой профессиональный взгляд, больше всего для неё подходит иглодержатель Кастровьехо. Желательно, длиной 18 см.
Остальные инструменты, в принципе, могут быть любыми.
Анестезия
Мы проводим подобные операции ТОЛЬКО под местной анестезией.
Во-первых, она намного безопаснее седации, не говоря уже о наркозе.
Во-вторых, анестетик помогает нам сепарировать ткани во время операции (т. н. “гидропрепарирование”)
В-третьих, уменьшается кровотечение, что немаловажно при такой обширной ране
В-четвертых, она сильно дешевле любого другого вида анестезии.
Да и вообще, хирург, который не умеет (или боится) работать под местной анестезией – не хирург вовсе, а так… патологоанатом.
Разрез
Методики вестибулопластики различных авторов отличаются друг от друга, прежде всего, формой разреза.
Линия разреза проходит чуть выше переходной складки (в идеале, нужно захватить 1-2 мм кератинизированного участка десны) или прямо по переходной складке, если по-другому не получается. Длина разреза – на 10-20% больше длины предполагаемого участка вестибулопластики.
Мы проводим разрез следующим образом:
Скальпель следует вести одним движением, не прикладывая значительных усилий. Ключевой момент успешного разреза – сохранение периоста целым и невредимым. Это легко, если держать скальпель под углом к поверхности слизистой:
Применительно к описываемой клинической ситуации – обратите внимание на этот участок:
Мы нередко наблюдаем ситуации, когда участок прикреплённой десны в преддверии, в принципе, отсутствует, вдобавок всё это осложняется наличием рецессии десны. В таких случаях имеет смысл отступить на 2-3 миллиметра от зенита зуба, пусть даже разрез окажется в пределах подвижной слизистой оболочки.
Еще момент – сравните левую и правую картинки, до и после разреза. Заметили, что правой картинке “после разреза” рецессия десны в области центральных резцов немного уменьшилась? Это связано со снижением натяжения слизистой оболочки, прикрепляющейся к зубодесневой борозде, что, на мой взгляд, внятно обосновывает необходимость вестибулопластики перед этапом этапом закрытия рецессии с помощью лоскутной операции. Поэтому, как я уже написал выше, нередко вестибулопластика является одним из этапов работы с мягкими тканями полости рта и может предшествовать лоскутным операциям.
Сепарация тканей и создание преддверия
Это ключевой момент всей операции, поскольку от правильного разделения тканей будет зависеть как результат, так и безопасность вмешательства. Этот этап мы проводим с помощью распаторов или периотомов.
Кстати, очень удобно использовать инструменты для открытого синуслифтинга.
Как уже отмечалось выше, одним из факторов успеха операции является сохранение целостности периоста. Мы создаём рану “тупым” путём, без использования режущего инструмента. Волокна подбородочной мышцы отделяются от периоста, насколько это возможно, с помощью распаторов.
После создания необходимого по высоте преддверия (не забывайте добавить + 50-100% на мобильность слизистой), можно приступить к более сложному этапу – фиксации слизистой оболочки к периосту.
Фиксация слизистой оболочки к периосту
Для этого мы используем шовный материал Viclryl 5-0 c колюще-режущей или обратно-режущей иглой на 3/8. Выбор резорбируемого шовного материала связан с тем, что в процессе заживления раны лигатуры нередко врастают, и их снятие представляет собой серьёзную проблему. Викрил и подобные ему материалы снимать необязательно.
Первым делом в новое положение фиксируется уздечка нижней губы.
Далее накладываются остальные шовные лигатуры в определённом порядке:
Суть вышеописанного порядка – исключительно удобство в наложении и сохранение соотношения фиксируемых тканей. В результате этого этапа мы получаем запланированную ранее глубину преддверия полости рта. И было бы прекрасно её сохранить.
Однако, за счёт формирования рубца, нам это практически никогда не удаётся. В среднем, в процессе заживления раны, из-за стягивания тканей, она уменьшается на 50% и больше. Кроме того, открытая рана такой площади причиняет значительный дискомфорт, может осложниться инфекцией и довольно долго заживать.
Использование коллагеновой матрицы, как отмечалось выше, призвано устранить эти проблемы.
Наложение и фиксация коллагеновой матрицы
Пожалуй, это самый сложный, дорогой и долгий этап нашей операции. Отчасти, он противоречит изложенному принципу использования биоматериалов (“они должны упрощать нашу работу”), но использование коллагеновой матрицы позволяет решить ряд послеоперационных проблем и избежать осложнений, а потому я нахожу её использование при вестибулопластике необходимым.
Для углубления преддверия в области фронтальной группы зубов (от клыка до клыка) мы используем коллагеновую матрицу Mucograft размером 15х20 мм. Её более, чем достаточно в 99,99% клинических случаев, где требуется пластика преддверия полости рта.
Для начала, её нужно подготовить и адаптировать.
То есть, из одной коллагеновой матрицы размером 15х20 см мы получаем две 7,5х20, и этого более, чем достаточно для вестибулопластики в рассматриваемой клинической ситуации.
Накладывать и фиксировать Мукографт можно как в сухом, так и в увлажнённом виде. Это дело вкуса. Я предпочитаю использовать “сухой” вариант, поскольку в таком виде её проще зафиксировать:
Обратите внимание, что мы фиксируем адаптированные фрагменты матрицы по очереди. Для фиксации используем нерезорбируемый монофиламентный шовный материал (тот же Prolene или Полипропилен) диаметром 5-0 или 6-0 с колюще-режущей или колющей иглой.
Технология этого этапа выглядит просто – коллагеновая матрица фиксируется по краям узловыми швами, перекрывая, сначала одну половину раны, затем другую. Завершается фиксация наложением “прижимающих” швов, фиксирующих Мукографт к периосту:
Схематически, все швы, наложенные во время вестибулопластики будут выглядеть следующим образом:
В нашей клинике подобная операция длится не больше 60 минут:
Постоперационное наблюдение и рекомендации
Путём длительных наблюдений за множеством клинических случаев мы достоверно установили, что использование коллагеновой матрицы существенно снижает как дискомфорт, так и риск осложнений в послеоперационном периоде (см. выше).
Завершая приём, мы даём пациенту памятку с рекомендациями (у нас она общая для всех мукогингивальных операций, её можно ), суть которых сводится к следующему:
– во избежание излишнего травмирования области операции, следует отказаться от грубой, горячей, острой пищи, особенно сухомятки.
– во избежание кровотечения, усиления отёка и связанного с этим отрыва матрицы, стоит отказаться от горячей ванны, сауны, ограничить физические нагрузки, занятия спортом и т. д.
– во избежание инфицирования и последующего развития инфекционно-воспалительного процесса, следует поддерживать гигиену полости рта на приемлемом уровне: для чистки зубов использовать мягкую зубную щётку и минимальное количество зубной пасты, временно исключить ирригатор из процедуры индивидуальной гигиены.
– не нужно обрабатывать область операции мазями, нельзя делать примочки или ванночки. Это бессмысленно. Организм справится с регенерацией самостоятельно, без дополнительной помощи.
Лекарственная терапия:
В назначении антибактериальных средств (антибиотиков) чаще всего нет необходимости. Их применение оправдано только в случае существующих дооперационных (плохая гигиена или трудности с гигиеной полости рта) и возникших интраоперационных (повреждение периоста, сильное кровотечение и т. д.) факторов риска. К счастью, такое бывает редко. Очень редко.
Противовоспалительные обезболивающие препараты назначаются симптоматически, т. е. пациент сам решает, принимать их или нет. Чаще всего мы назначаем препараты ибупрофена в дозировке до 1200-1600 мг/сут. для купирования постоперационного болевого синдрома в первые два дня после операции. По факту, большинству пациентов для нормального качества жизни в послеоперационном периоде достаточно 200-800 мг/сут.
Витамин С (аскорбиновая кислота) участвует в синтезе коллагена из проколлагена, а потому его назначение после мукогингивальных операций я нахожу оправданным. Если иммуномодулирующая и противовирусная роль витамина С до сих пор является предметом для дискуссии, то его положительное влияние на регенерацию тканей в послеоперационном периоде бесспорно. Мы назначаем витамин С в дозировке до 2000 мг/сут на две недели – и это действительно помогает сократить реабилитационный период и способствует безопасному заживлению даже такой большой раны, какая остаётся после вестибулопластики.
На этом послеоперационные рекомендации заканчиваются. Нам остаётся только наблюдать за регенерацией раны и “превращением” коллагеновой матрицы в нормальную слизистую оболочку.
Мы приглашаем пациента на осмотр через 1-2 дня после операции:
Во время контрольного осмотра:
– выясняем жалобы и самочувствие пациента. Как правило, они отсутствуют, либо минимальны и сводятся к дискомфорту в области операции, наличию шовных лигатур и незначительному отёку. Болевой синдром после подобных операций – большая-большая редкость.
– при необходимости, корректируем лекарственную терапию, назначаем/отменяем антибактериальные препараты и т. д.
– напоминаем и/или обновляем рекомендации по уходу за полостью рта.
– назначаем приём для снятия швов. Обычно мы начинаем (именно, что начинаем) снятие швов через неделю после операции, убирая только те лигатуры, которые удобно снимать. Процесс снятия швов по мере их “прорезывания” через слизистую может занимать несколько недель.
Оценка результатов.
Череда контрольных осмотров в определённые промежутки послеоперационного периода позволяет нам контролировать и оценивать результаты проведённой операции.
1. Оценка качества жизни пациента в послеоперационном периоде. Несмотря на кажущуюся травматичность и масштабность хирургического вмешательства, послеоперационный период почти не отягощается такими симптомами как боль и кровотечение. Основные жалобы пациента в это время сводятся к незначительному отёку, наличию швов в полости рта и связанному с этим дискомфорту.
2. Оценка объективных изменений десны в области проведённой операции. Как я уже отмечал ранее, применение коллагеновых матриц не устраняет полностью, но существенно уменьшает рубцовое стяжение раны:
Иногда мы наблюдаем эффект “утолщения” слизистой оболочки:
К сожалению, этот эффект кратковременный, последующие наблюдения показали значительный откат к толщине естественной десны через 1-2 года после операции.
Изготовление и особенности конструкции
Изготовление пластин для исправления прикуса процесс непростой, требующий проведения предварительного рентгенологического обследования зубного ряда. Помимо этого, ему предшествует снятие слепков и изготовление контрольных моделей. Проводя предварительную оценку с их использованием, ортодонт решает, насколько точна модель и подходит ли она пациенту. При необходимости проводятся коррекция и повторная примерка.
Для изготовления основания пластины используется пластмасса. Форма основания в точности повторяет рельеф зубного контура и поверхности дёсен. Само основание отличается прочностью и умеренной жёсткостью. Дуга пластины изготавливается из стальной проволоки и располагает крючками, которые фиксируются на резцах. По мере изменения положения зубов и роста челюсти (когда речь идёт о ребёнке), осуществляется коррекция системы.