Головные боли часто возникают из-за стоматологических ошибок или хронических болезней зубов. Проблему может вызывать ряд факторов:
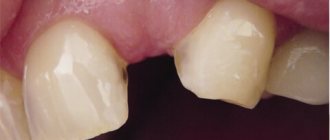
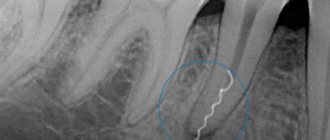
- остатки корней или отломки в лунке после сложного удаления зуба;
- пульпиты;
- периодонтиты;
- гальванизм из-за пломб и протезов, изготовленных из разных металлов;
- плохо установленные или слишком высокие протезы;
- заболевания пародонта;
- остеомиелит костей челюсти и другие болезни.
Чаще головная боль при патологиях зубочелюстной системы является симптомом одонтогенной невралгии тройничного нерва (более 60% случаев) или дентальной плексалгии (диагностируют у 12% пациентов), поэтому эти заболевания рассмотрим подробнее.
Лечение одонтогенных невралгий тройничного нерва
Обычно терапия предполагает комбинацию медикаментов и физиотерапии. На первом этапе больным назначают ненаркотические анальгетики. Если присутствует воспалительный процесс, то параллельно рекомендуют прием противоинфекционных препаратов.
Физиотерапия на этой стадии может включать:
- модулированные токи,
- ультразвук,
- УФО,
- умеренное прогревание.
После того как боли стихают, переходят ко второму этапу лечения. На этой стадии рекомендуют электрофорез новокаина или хлорида кальция. Если процесс воспалительный, то назначают фонофорез гидрокортизоном. Кроме того, важно начать лечение заболевания зубов, которое спровоцировало проблему.
На последнем восстановительном этапе полезны биостимуляторы, лечение грязью или парафином, местное применение озокерита.
Причины развития дакриоцистита
Причины заболевания у взрослых и детей различны. Для взрослых перечень более широк, а также он дополняется рядом факторов, которые могут спровоцировать патологию. Дакриоцистит может развиться по причине:
- наличия в носу полипов, синусита, которые при отечности сдавливают носослезный канал, провоцируя там застой жидкости и нарушая ее отток;
- риниты аллергического, вазомоторного и гипертрофического типа, которые связаны с отечностью слизистой оболочки;
- синуситы — этмоидит или гайморит;
- травмирование носовой перегородки;
- проникновение инородного тела;
- вирусные или инфекционные патологии, затрагивающие слизистую, например конъюнктивит;
- травмирование век в области носослезного канала;
- опухолевые новообразования.
Факторами развития дакриоцистита является снижение иммунитета, аллергические реакции, среди осложнений которых ринит и конъюнктивит, снижение защитных сил организма, тяжелые хронические патологии, системные заболевания, например сахарный диабет, метаболические нарушения, работа во вредных условиях.
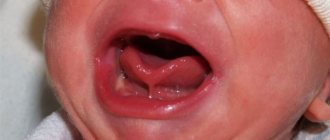
Причины возникновения дакриоцистита у детей другие. Проявления патологии можно заметить уже на 8–10 день после рождения. Врачи отмечают, что к дакриоциститу приводят:
- врожденные патологии носослезного канала (сращение, сужение);
- неправильное расположение отверстий, что затрудняет нормальный ток жидкости;
- сохранение у ребенка желатинозной пробки, которая должна рассосаться еще внутриутробно (по этой причине, например, диагностируют дакриоцистит у преждевременно рожденных малышей);
- задержка открытия части кости около носослезной системы;
- заражение инфекцией при родах — сифилис, герпес, хламидии, стафилококк или стрептококк.
Признаки и особенности терапии дентальной плексалгии
При этом заболевании источником головной боли являются структуры зубного сплетения. Боль может локализоваться в верхней и нижней челюсти. При этом у 50% пациентов отмечают неприятные ощущения только в верхней части челюсти из-за того, что многих людей нижнее нервное сплетение отсутствует.
При поражении верхней челюсти боль может иррадиировать в область неба, скул, глаза, затылка. Если поражено нижнее сплетение, боль может ощущаться в верхнем отделе шее, щечной и жевательной зоне. В некоторых случаях боль захватывает всю половину головы.
Признаки дентальной плексалгии:
- мучительные боли, которые захватывают область 3-7 зубов;
- может наблюдаться онемение кожи лица или языка;
- ощущения могут усиливаться на несколько часов, а затем возвращаться к обычной интенсивности;
- боли становятся сильнее при надавливании на зону зубного сплетения и уменьшаются во время приёма пищи.
При подозрении на эту болезнь важно обратиться к опытному врачу, потому что проблему часто путают с невралгией тройничного нерва. Из-за неверного диагноза пациенту могут назначить антиконвульсанты или блокады, которые неэффективны при этой патологии.
Комплексное лечение пациентов с диагнозом «глоссалгия»
Глоссалгия является распространенным стоматологическим заболеванием, которое снижает трудоспособность, угнетает психику, вызывает депрессивное состояние.
Это один из самых трудных и противоречивых диагнозов, с которыми приходится сталкиваться врачу-стоматологу. Наблюдается тенденция роста заболевания в современных развитых странах. По данным литературы, от 27 до 76 % пациентов врача-стоматолога имеют жалобы на жжение в полости рта. Данная патология у женщин встречается в 7 раз чаще, чем у мужчин [1, 2].
Разнообразие клинических проявлений глоссалгии определяется полиэтиологичностью развивающихся при данном состоянии патологических изменений, что усложняет его диагностику и лечение. Одним из социальных аспектов глоссалгии является бесконтрольный прием обезболивающих и седативных средств, самолечение, что часто приводит к хронической интоксикации и токсикомании. В последние годы становится все более распространенной точка зрения, согласно которой, развитие заболевания связано с нарушением регуляции симпатического отдела вегетативной нервной системы. Однако до сих пор отсутствует достаточно обоснованная концепция патогенеза глоссалгии. По современным представлениям, это сложный симптомокомплекс, в этилогии и патогенезе которого могут иметь значение различные экзогенные и эндогенные факторы.
В настоящей работе поставлена цель изучить патогенетическую связь глоссалгии с патологией желудочно-кишечного тракта; по данным литературы, парестезии могут возникать в организме при нарушении витаминного баланса, дефиците витаминов группы В и железа, при гиперацидном гастрите, атрофическом гастрите, колите.
Под нашим наблюдением в течение 3 лет находился 41 пациент с дигнозом «глоссалгия» (36 женщин и 5 мужчин) в возрасте от 20 до 60 лет.
Субъективные ощущения, свойственные глоcсалгии, у ряда больных распространялись на язык, губы, твердое небо, реже на слизистую оболочку альвеолярного отростка и другие отделы полости рта. Из общих симптомов отмечались повышенная раздражительность, нарушение сна, плаксивость, чувство тревоги; 21 человек, кроме того, страдал канцерофобией. У 33 пациентов были жалобы на нарушение функции желудочно-кишечного тракта, 17 из них длительно принимали per os антибиотики по поводу различных воспалительных заболеваний; 5 человек в прошлом перенесли дизентерию и сходные с ней расстройства; 32 пациента связывали появление симптомов глоссалгии с протезированием или удалением зубов. У большинства из них появлению заболевания предшествовала психическая травма.
При осмотре полости рта у 36 пациентов отмечена типичная для патологии желудочно-кишечного тракта картина: обложенность, отечность языка и слизистой оболочки. У некоторых больных изменения на языке носили характер очаговой десквамации, а жжение и боль часто локализовались именно в этих участках. В ряде случаев отмечались небольшие очаги гиперемии на языке. У 5 пациентов не выявлено изменений слизистой оболочки полости рта. Наряду с описанными изменениями во рту у 20 больных было нарушено слюноотделение: у 15 — ксеростомия, у 3 — гиперсаливация.
Всем пациентам провели санацию полости рта, включая протезирование. Одновременно их направляли к гастроэнтерологу для исследования желудочно-кишечного тракта (рентгеноскопия и рентгенография желудка и двенадцатиперстной кишки, по показаниям гастроскопия, холецистография, ирригоскопия, анализ желудочного сока, дуоденального содержимого). По показаниям производили исследование кала на наличие дисбактериоза и делали посев на грибки со слизистой оболочки полости рта.
Больных разделили на 2 группы. В 1-й группе (8 пациент) жалобы со стороны желудочно-кишечного тракта отсутствовали, в 2-й (33 пациента) больные предъявляли жалобы, связанные с состоянием желудочно-кишечного тракта. Контрольные осмотры проводили 3—4 раза в год в течение 3 лет.
В 1-й группе, несмотря на отсутствие жалоб, были выявлены хронический субацидный гастрит (у 4), гиперацидный гастрит (у 3) и гастрит с нормальной кислотностью (у 1 пациента).
Исходя из полученных данных больным 1-й группы назначили курс лечения, включавший применение препаратов, нормализующих секрецию желудочно-кишечного тракта (плантоглюцид, оразу, абомин, панзинорм или панкурмен, настои трав), в сочетании с тенатеном, инъекции витаминов В1 В6 и В12. Тенотен назначали утром и днем по 2 таблетки и 2 +2 таблетки для рассасывания под язык на ночь, не менее месяца.
Препарат тенотен разработан и выпускается для лечебной практики НПФ «Материа Медика Холдинг». Препарат обладает широким спектром психотропной и нейротропной фармакологической активности, подтвержденной в общепринятых экспериментальных моделях: анксиолитической, стресспротекторной, антигипоксической, антиагрессивной, антидепрессивной, антиастенической, ноотропной, нейропротекторной и некоторыми другими [2, 5].
При клиническом исследовании тенотен показал высокий анксиолитический эффект на взрослом и детском стоматологическом приеме и разрешен для широкого медицинского применения [3].
Лечение проводилось курсами, каждый курс длился 1,5—2 мес.
Уже после первого курса лечения жалобы на жжение в языке, губах и деснах исчезли у 6 из 8 пациентов. Второй и третий курсы лечения (через 6—8 мес.) способствовали исчезновению симптомов заболевания у 7 больных и стойкому закреплению эффекта к концу 3-го года наблюдений. У 1 пациента этой группы состояние улучшилось лишь после дополнительного курса лечения колибактерином.
Больные 2-й группы, помимо жалоб на болезненные ощущения в полости рта, предъявляли те или иные жалобы на состояние желудочно-кишечного тракта: тяжесть в подложечной области после еды, изредка боль, отрыжку, метеоризм, неустойчивый стул (до 2—3 раз в сутки). При обследовании у всех этих больных были выявлены хронический гастрит с секреторной недостаточностью и явления хронического энтероколита Г—II степени, дисбактериоз кишечника (по клиническим и в отдельных случаях лабораторным данным). Курс лечения включал прием в течение 1 недели эубиотиков (интестопана, энтеросептола, мексазы, мексоформа) с последующим 3—4-недельным курсом применения бификола, бифидумбактерина и колибактерина на фоне ферменто- и витаминотерапии и прием препарата тенотен в указанных дозах. Курс лечения 3 месяца, можно продлить до 6 месяцев, повторить через 1—2 месяца.
Больные обеих групп находились на диете, питание их было дробным и частым. Рекомендовалась механически и химически щадящая пища, исключались жирные, острые жареные блюда и консервированные продукты, а также продукты, усиливающие бродильные и гнилостные процессы в кишечнике (сласти, капуста, черный хлеб, виноград, свежие яблоки, цельное молоко). После 4-го курса лечения у всех больных 2-й группы были получены хорошие результаты.
У 28 исчезли, а у 5 значительно уменьшились проявления в полости рта. Для закрепления клинического эффекта курс указанного лечения проводили 2—3 раза в год, что позволило добиться стойких результатов у всех 28 пациентов, в том числе у 12 из 17 больных, которые длительно применяли антибиотики. У этих пациентов посев соскоба со слизистой оболочки полости рта дал рост грибка кандида, что послужило основанием для дополнительного назначения им курса лечения леворином в таблетках (до 3 000 000 ед./сут.) сразу после курса применения антибиотиков.
Количественную характеристику результатов лечения оценивали по шкале Спилбергера — Ханина и опроснику САН (самочувствие, активность, настроение). После курсового лечения ситуационная тревожность у пациентов снизилась на 82 %. Анализ показателей самочувствия и настроения по шкале САН выявил достоверное их увеличение (p<0,05) по отношению к исходным величинам. Наблюдалось общее успокоение, уменьшение отрицательных влияний окружающей обстановки, нормализация сна.
Была отмечена стабилизация гемодинамических сдвигов. Проведенное исследование лечебного и анксиолитического действия препарата тенотен показало хорошую переносимость, отсутствие побочных явлений, надежное снижение уровня тревожности, хороший терапевтический эффект препарата. Препарат оказался эффективным у пациентов с глоссалгией.
Таким образом, применение препарата тенотен в схеме комплексного лечения пациентов с глоссалгией показало надежный результат.
Одновременно проводимые курсы лечения позволили добиться у большинства больных улучшения самочувствия, настроения, состояния полости рта и желудочно-кишечного тракта.
Последующие аналогичные курсы лечения проводили 2—3 раза в год.
Обобщая результаты проведенного нами лечения, следует подчеркнуть необходимость комплексного обследования больных глоссалгией и назначения им общей целенаправленной терапии.
Все предложенные рекомендации могут быть использованы при лечении больных глоссалгией в условиях амбулаторного стоматологического приема.
ЛИТЕРАТУРА
- Гараева А. Г. Клинические аспекты синдрома жжения полости рта в стоматологической практике. Автореф. дисс. канд. мед. наук. — М.: 2003. — С. 25.
- Гришина Н. В. Психофизиологические и нейрофизиологические особенности больных с синдромом жжения полости рта // Нейростоматология. — 1999, № 1. — С. 39—40.
- Духина И. А. Особенности антистрессорного действия тенотена (антитела к мозгоспецифическому белку S-100) в зависимости от типа эмоциональной реакции (экспериментальное и клиническое исследование). Автореф. дисс.канд. мед. наук. — Старая Купавна, 2006. — С. 25.
- Хейфец И. А., Дугина Ю. Л. и др. // Тезисы докладов 4-й Международной конференции «Биологические основы индивидуальной чувствительности к психотропным средствам». — М., 2006. — С. 77.
- Эпштейн О. И. Регуляторные возможности сверхмалых доз // Бюлл. экспер. биол. мед. — 2002. — Приложение 4. — С. 8—14.
Хирургическое лечение дакриоцистита
При неэффективности консервативного лечения проводится хирургическое пособие для освобождения канала от гнойного содержимого. Есть несколько способов лечения, применяющихся сегодня:
- бужирование — зондирование слезного канала и промывание антисептическим раствором, что позволяет восстановить проходимость и обеззаразить канал;
- баллонная дакриоцистопластика — та же самая процедура, только вместе с зондом вводится и баллончик, который при прохождении расширяется в объеме, тем самым восстанавливая просвет канала;
- дакрицисториномия — формирование нового слезного мешка, если восстановить проходимость другими способами не удается (иногда при хирургическом лечении требуется пластика носовой раковины).
Выбор метода хирургической помощи определяется тяжестью патологии и теми изменениями, которые уже произошли во время воспалительного процесса. К сожалению, слизистая оболочка очень быстро нагнаивается, и есть риск возникновения спаек, заражения прохода, поэтому не стоит оттягивать визит к врачу.
Препараты для терапии
Основа консервативной терапии — различные капли для глаз, которые имеют выраженный противомикробный эффект. Среди них рекомендованы:
- Тобрекс — выпускается в форме мази или капель. Хорошо действует против различных типов патогенных микроорганизмов, поэтому широко используется не только для терапии дакриоцистита, но и для лечения других офтальмологических патологий, связанных с инфицированием. Применять нужно по 1–2 капли в течение нескольких дней. Закапывают глаза каждые три часа, но подробную схему терапии распишет специалист. Тобрекс обычно хорошо переносится пациентами, но иногда он провоцирует воспалительные реакции в виде зуда, жжения, отечности мягких тканей вокруг глаз. Не используется для детей и у беременных женщин.
- Альбуцид — антибактериальные капли, но они имеют ярко выраженный раздражающий характер, поэтому не рекомендованы для детей.
- Флоксал — антибиотик широкого спектра, который выпускается в форме мази или капель. Применение довольно экономное — достаточно всего одной капли или небольшого количества мази, чтобы эффективно обработать пораженную поверхность. Курс лечения длится 10 дней.
- Витабакт — очень эффективное лекарство против дакриоцистита, которое эффективно в отношении большинства известных возбудителей, провоцирующих патологию. Примечательно то, что действующее вещество не попадает в кровь, а работает исключительно местно, поэтому не вызывает побочных эффектов.
- Колларгол — препарат на основе серебра, обладающий высоким антисептическим эффектом, отлично убивает патогенную микрофлору. Назначается для закапывания и промывания воспаленного участка.
В тяжелых случаях течения патологии врач назначит антибиотики и для внутреннего применения в среднем на 7 дней. Преимущественно это группа цефалоспоринов и пенициллинов.
Причины
Наиболее частая причина развития тригеминальной невралгии – сдавливание тройничного нерва артериями или венами задней черепной ямки, сосудистой петлей при наличии сосудистой аномалии. Ветви тройничного нерва также могут подвергаться компрессии в костных каналах основания черепа, через которые они проходят. Сужение костных каналов может быть врожденным и приобретенным при хронических воспалительных процессах в смежных зонах (синуситы, кариес).
Невралгия тройничного нерва может возникнуть в результате механического сдавливания тройничного нерва опухолью, при развитии опухолевого процесса в одном из участков головного мозга или самом нерве. Нередки случаи возникновения данной патологии на фоне рассеянного склероза, в результате ущемления тройничного нерва склеротической бляшкой.
Другими причинами невралгии тройничного нерва являются:
- разного рода травмы головы с задеванием тройничного нерва;
- аномалии развития челюсти;
- инфекционные заболевания;
- воспалительные процессы в самом нерве.