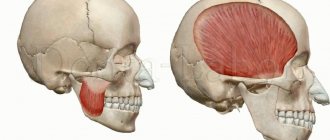
Тризмом называют спазматическое сжатие нижнечелюстной группы мышц (жевательной, височной, крыловидной). Челюсть теряет подвижность, застывает в одном положении, человек не в состоянии ничего с этим сделать. Ситуация сопровождается стискиванием зубов, набуханием и уплотнением мышц, повышением болезненности при пальпации.
Данное состояние относится к патологиям лицевой миалгии. Спазм может носить как односторонний, так и двусторонний (билатеральный) характер. В первом случае наблюдается лицевая асимметрия, лицо перекашивается в одну сторону. Во втором случае человек теряет способность принимать пищу и разговаривать. Тризм нижней челюсти оказывает отрицательное влияние на функции ЖКТ и приносит ощутимый психо-эмоциональный дискомфорт.
Причины сжатия челюсти при тризме
- воспаление жевательных мышц;
- воспаление десны;
- кариес;
- абсцесс;
- воспаление надкостницы нижней челюсти;
- травмы челюсти (трещины, переломы, вывихи);
- обливания холодной водой;
- укусы животных или насекомых.
Тризм также может быть следствием таких заболеваний:
- остеомиелит челюсти;
- периостит;
- невроз;
- эпилепсия;
- менингит;
- истерия;
- артроз челюстного сустава;
- раковые опухоли;
- судороги;
- бешенство;
- тетания;
- паралич;
- столбняк;
- пульпит в острой стадии и др.
Симптомы паратонзиллярного абсцесса
Типичным клиническим проявлением ПТА является сильная боль в горле (обычно односторонняя), лихорадка, приглушенный голос. Пациенты также могут жаловаться на слюнотечение и трудности при глотании.
Тризм (спазм жевательных мышц), связанный с раздражением и рефлекторным спазмом внутренней крыловидной мышцы, встречается почти у 2/3 пациентов и является важным отличительным признаком ПТА в сравнении с тяжелым течением острого тонзиллофарингита. Также пациенты могут жаловаться на припухлость шеи и боль в ухе на стороне поражения.
Основные стадии тризма
- третья – человек может приоткрыть рот на 10 мм, самая сложная стадия;
- вторая – пациент может приоткрыть рот на 10-20 мм;
- первая – пациент приоткрывает рот на 30-40 мм соответственно.
Во всех случаях человек должен в срочном порядке обратиться к врачу. Возможно, понадобиться лечение в условиях стационара. В процессе сжатия челюсти велика вероятность повреждения десны, скола зубов. Если вовремя не оказать помощь, может возникнуть кислородное голодание.
Стоматологическая диагностика тризма предполагает:
- визуальный осмотр пациента;
- для разжатия челюсти стоматолог выполняет инъекцию препарата, расслабляющего мускулатуру;
- для более комфортной для врача и пациента диагностики вводится также обезболивающий препарат;
- помимо стоматолога, может понадобиться консультация невролога, хирурга, травматолога.
Признаками непроизвольного сокращения мышц являются:
- при бруксизме – скрежетание зубами во сне, ощущение перенапряжения в челюстях после пробуждения;
- при спазмах мышц головы – обручевидная боль в висках, в области лба, затылка;
- давящий, пульсирующий, сжимающий характер болевых ощущений;
- чувство тяжести в области спазма;
- болезненность при нажатии на триггерные точки (попробуйте пропальпировать область головы, когда она болит: при нажатии на определенные точки болезненность значительно возрастает);
- тошнота, рвота, головокружение;
- болезненная реакция на свет, громкие звуки (нечасто).
Когда стоит обратиться к врачу:
- головные боли возникли внезапно и не проходят;
- вы столкнулись с мышечными болями впервые после 50 лет;
- боли сопровождаются головокружением, слабостью, онемением конечностей;
- боли длятся более двух недель подряд;
- обезболивающие препараты или не действуют вообще, или дают незначительный кратковременный эффект;
- боль локализована с одной стороны головы/шеи.
Мышечные спазмы, провоцирующие боль, говорят о нарушении здорового функционирования организма. Чтобы не допустить развития заболевания, важно вовремя обратиться к врачу. Мы советуем посетить терапевта, невролога, эндокринолога, которые назначат вам развернутую лабораторную диагностику. По результатам исследований к вашему лечению могут подключить специалистов другого профиля: ортопеда, кардиолога, мануального терапевта. Комплексное лечение может включать в себя прием лекарственных препаратов, курс массажа, лечебную гимнастику. Хороший врач обязательно даст вам рекомендации по питанию, режиму дня.
МИГУНОВА АНАСТАСИЯ АНДРЕЕВНА
Врач-косметолог
Первичная консультация: 4500 руб
ВЯТКИНА ИРИНА СЕРГЕЕВНА
Врач гинеколог-эндокринолог
Первичная консультация: 8500 руб
КАЛИНИНА ЕКАТЕРИНА АЛЕКСАНДРОВНА
Врач косметолог
Первичная консультация: 4500 руб
КОЗЛОВА ЕКАТЕРИНА НИКОЛАЕВНА
Врач-гинеколог, онколог
Первичная консультация: 5000 руб
КУСРАЕВА ДИАНА ТЕЙМУРАЗОВНА
Врач-косметолог, дерматовенеролог
Первичная консультация: 4500 руб
Как правильно лечить тризм жевательной мышцы?
Лечение проблемы подразумевает:
- обездвиживание челюсти путем наложения повязки или шины;
- устранение основной причины тризма (заболевания или определенного состояния);
- прием нейропсихических стимуляторов и седативных препаратов;
- курс приема мышечных релаксантов;
- курс антибиотиков (при воспалительных процессах);
- физиопроцедуры;
- покой и освобождение от физической работы.
Если состояние пациента тяжелое, необходимо наблюдение в стационаре под контролем челюстно-лицевого хирурга, невролога, травматолога и др.
После устранения острых симптомов человеку рекомендована специальная диета:
- обилие жидкости;
- измельченная пища;
- овощи и фрукты;
- натуральные соки.
При невозможности нормального приема пищи она подается через зонд, а жидкость – через кожу.
Для восстановления функций жевательной мышцы пациенту рекомендовано выполнять специальную лечебно-профилактическую гимнастику.
Важно полностью вылечить тризм, а не просто погасить его симптомы. Если не убрать причину, проблема будет повторяться снова. Спазмы оказывают мощную нагрузку на зубы, десна, нервную систему. Очень важно обратиться к опытному стоматологу с хирургическим профилем, который поможет вылечить недуг, расскажет, что делать в экстренных ситуациях. В сети клиник «32 Дент» в Москве работают специалисты, которые окажут такую комплексную помощь при тризмах жевательной мышцы и других серьезных проблемах.
Если у вас возникла проблема, похожая на описанную в данной статье, обязательно обратитесь к нашим специалистам. Не ставьте диагноз самостоятельно!
Почему стоит позвонить нам сейчас:
- Ответим на все ваши вопросы за 3 минуты
- Бесплатная консультация
- Средний стаж работы врачей – 12 лет
- Удобство расположения клиник
Единый контактный телефон: +7
Записаться на прием
Оссифицирующий миозит (ОМ) характеризуется ограниченным формированием кости в толще мышцы. ОМ — опухолеподобный процесс, локализующийся в мягких тканях [1]. Заболевание впервые описано в 1648 г., редко встречается у детей, за исключением лиц с наследственным заболеванием, известным как прогрессирующий ОМ (прогрессирующая оссифицирующая фибродисплазия, болезнь Мюнхмейера). Распространенность составляет 1 случай на 2 млн человек [4]. Выделяют также травматический ОМ или ограниченный ОМ [8, 16], у пациентов с повреждением спинного мозга — нейрогенный ОМ [3].
ОМ не связан с воспалением мышцы, поэтому некоторые клиницисты предпочитают называть это заболевание гетеротопическим окостенением. В 70-80% случаев заболевание локализуется на бедре, плече, ягодице [1, 8]. В большинстве случаев появлению ОМ предшествует однократная или многократная тупая травма [5, 6]. Время между получением травмы и обнаружением изменения мышцы может варьировать от 3 нед до 20 лет.
В научной литературе представлены единичные случаи ОМ m. masseter, m. temporalis, m. pterygoideus, m. buccinator, m. platysma, m. sternocleidomastoideus
[10, 14]. Поражение ОМ жевательных мышц чаще одностороннее, но описано и двустороннее поражение [7]. Наблюдались случаи ОМ жевательных мышц после сложного удаления нижнего третьего моляра [4, 16], 4-недельной интенсивной терапии онкологической больной c развившимся сепсисом, нейромиопатией и нефропатией [7].
Причина формирования кости в мышце неизвестна [5]. Патогенез ОМ остается неизученным. Согласно одной теории, травма мышцы стимулирует пролиферацию фибробластов, которые затем подвергаются костной метаплазии. Широко обсуждается также теория о том, что травма скелетной мышцы вызывает экспрессию костного морфогенетического белка на поврежденном участке, которая, в свою очередь, стимулирует примитивные стволовые клетки дифференцироваться в остеобласты, что приводит к гетеротопическому окостенению [16, 17]. По данным Е. Shore и соавт. [13], прогрессирующий ОМ вызван мутацией гена, кодирующего активины типа киназы, что приводит к изменению хондро- и остеогенеза [2, 12].
До настоящего времени недостаточно изучена патоморфология оссификации жевательных мышц, дифференциальная диагностика ОМ.
Цель исследования — изучение морфологических особенностей ОМ при поражении жевательных мышц.
Материал и методы
В исследование включено 8 пациентов (3 женщины, 5 мужчин) в возрасте от 19 до 60 лет (средний возраст 33,8 года). При обращении все пациенты предъявляли жалобы на выраженное ограничение открывания рта, нарушение функции жевания. По данным анамнеза, у 7 пациентов имела место предшествующая травма челюстно-лицевой области, у 1 пациентки ограничение открывания рта ни с чем не было связано. Длительность заболевания составила от 1 до 12 мес.
Всем пациентам проведены клиническое, рентгенологическое, лабораторное исследования. У 7 пациентов выполнено хирургическое лечение с последующим исследованием операционного материала. Послеоперационный период протекал без осложнений. Пациентам назначалась симптоматическая терапия, механотерапия, физиотерапия. Один пациент от операции отказался.
Операционный материал фиксировали в 10% растворе нейтрального формалина, декальцинировали в растворе Биодек R, проводили по спиртам возрастающей концентрации, заливали в парафин и микротомировали. Гистологические срезы окрашивали гематоксилином и эозином, пикрофуксином по Ван-Гизону.
Результаты и их обсуждение
У 7 пациентов был выявлен односторонний травматический ОМ с поражением только жевательных мышц: m. pterygoideus lateralis
— у 1,
m. temporalis
— у 2,
m. masseter
— у 4. Одна пациентка с ОМ
m. pterygoideus medialis
отрицала наличие травмы в анамнезе. Длительность заболевания составила: 1 мес — у 2 пациентов, 2 мес — у 2 пациентов, 3 мес — у 1 пациента, 6 мес — у 2 пациентов, 12 мес — у 1 пациента.
Поводом для обращения пациентов служило стойкое ограничение подвижности нижней челюсти, что нарушало прием пищи, речь. Максимальное открывание рта составляло 5-15 мм. При открывании рта нижняя челюсть смещалась в сторону пораженной мышцы, иногда с щелканьем в височно-нижнечелюстном суставе. Болевой синдром отсутствовал. Цвет кожи изменен не был. При поражении m. temporalis
и
m. masseter
пальпаторно определялся безболезненный, не смещаемый, с четкими границами участок уплотнения тканей. Пальпировать
m. pterygoideus
при клиническом осмотре не представилось возможным. Характерных клинических симптомов ОМ выявлено не было.
При компьютерной томографии было исключено поражение височно-нижнечелюстного сустава и выявлены участки окостенения в пораженных жевательных мышцах с четкими границами. Проведенное хирургическое лечение 7 пациентов позволило восстановить функцию нижней челюсти, жевание. Рецидивы ОМ не наблюдали.
При микроскопическом исследовании было выявлено разное морфологическое строение узлов ОМ в жевательных мышцах. Так, у пациента 19 лет при травматическом поражении m. masseter
слева 6 мес назад микроскопически определялся узел с хорошо сформированными костными балками, рыхлой соединительной тканью с небольшим количеством межтрабекулярной ткани со слабым обызвествлением
(рис. 1).
Рисунок 1. Пациент 19 лет. Оссифицирующий миозит. Микрофото. Окраска гематоксилином и эозином. ×400. а — сформировавшиеся костные балки среди фиброзной ткани, б — разделенные прослойкой рыхлой соединительной ткани, костные балки с признаками дистрофии. Фиброзная ткань плавно переходила в костную ткань. Мышечные волокна с признаками дистрофии.
У пациентки 60 лет при поражении m. masseter
справа 6 мес назад (после удаления зубов) микроскопически определялся узел, отграниченный от окружающей мышечной ткани грубоволокнистой соединительной тканью
(рис. 2).
Рисунок 2. Пациентка 60 лет. Оссифицирующий миозит, феномен зональности. Микрофото. Окраска гематоксилином и эозином. ×100. Отграниченный узел (а) среди фиброзной ткани с большим количеством фибробластов (б) с участками гиалиноза, сформированными костными балками (в) с признаками дистрофии.
Мышечные волокна с дистрофическими изменениями. В центре узла определялась фиброзная ткань с пролиферацией фибробластов. Средняя зона представлена незрелым остеоидом и развивающимися хрящевой и костной тканями. Периферия узла содержала строму с коллагеновыми волокнами, большое количество костных балок. Микроскопически выявлен «феномен зональности».
У пациента 44 лет при травматическом поражении m. temporalis
слева 12 мес назад был выявлен ОМ в зрелой стадии
(рис. 3).
Рисунок 3. Пациент 44 года. Оссифицирующий миозит. Микрофото. Окраска гематоксилином и эозином. ×100. а — участки дистрофии поперечно-полосатых мышечных волокон, б — очаг костной ткани с признаками некроза.
Микроскопическая картина характеризовалась наличием в мышечной ткани участков костных структур с признаками некробиоза. Мышечные волокна дистрофически изменены. В узле определялись хорошо дифференцированные костные балки неправильной формы, беспорядочно расположенные участки остеоида со слабым обызвествлением. «Феномен зональности» отсутствовал.
Для ОМ характерно возникновение плотного, неподвижного, безболезненного при пальпации узла. Диагноз травматического ОМ основывается на данных анамнеза о травме (хотя только в 70% случаев пациенты сообщают о наличии удара), клинических симптомах, рентгенологических признаках и микроскопическом исследовании биопсийного материала. Для пациентов с ОМ жевательных мышц характерно ограниченное открывание рта [11, 15]. По данным R. Wiggins и соавт. [16], развитие травматического ОМ проходит несколько гистологических фаз: 1) ранняя фаза — быстрая пролиферация фибробластов; 2) промежуточная фаза — образование остеоида, появление зонирования; 3) последняя фаза — образование на периферии губчатой кости и жира.
Микроскопическая картина ОМ характеризуется значительным разнообразием тканевых структур [1]. В ранней стадии отмечаются кровоизлияния среди волокнистой соединительной ткани, очаги миксоматоза, ангиоматоза, хондроматоза, фокусы кальцинации. Фибробласты, фиброциты местами образуют скопления в большом количестве. Фибробласты крупные или неправильной формы с гиперхромным ядром, зернистой цитоплазмой. Фигуры митоза малочисленны. Могут наблюдаться включения жировых клеток, очаги кроветворения. Очаги костеобразования наблюдаются в различных стадиях созревания. Это могут быть участки энхондральной оссификации, остеоида с разной степенью обызвествления и беспорядочно расположенных сформированных костных балок, нередко окруженных остеобластами.
В зрелой стадии ОМ определяется зональность строения [1, 5, 8, 16]. Центральная зона представлена недифференцированными веретеноообразными клетками с обильными митозами фиброзной, костномозговой ткани и некротической мышечной тканью. Средняя зона с активными остеобластами, незрелым остеоидом, развивающейся хрящевой и костной тканью отделена тонкостенными сосудистыми каналами [5, 16]. По периферии узла располагаются хорошо дифференцированные костные балки со зрелой губчатой костью, остеокластами и стромой, содержащей коллагеновые волокна [8]. Узел отделен от окружающей ткани слоем грубоволокнистой соединительной ткани с хрящевыми участками, костными балками, ориентированными по периферии [1, 16]. В узле определяются пучки мышечных волокон, отдельные волокна с дистрофическими изменениями, миобласты с эозинофильной цитоплазмой.
Зональную архитектонику гистологического строения ОМ при поражении жевательных мышц описывают многие исследователи [1, 5, 8, 16]. При гистологическом исследовании ОМ жевательных мышц S. Meng и соавт. [9] в 5 случаях обнаружили зональные изменения в участках оссификации мышц, в 10 случаях зональность отсутствовала. В нашем исследовании также определены случаи зонального и незонального строения узла ОМ при поражении жевательных мышц.
Заключение
Особенности морфологического строения ОМ: обилие остеоида, незрелые неравномерно минерализованные костные трабекулы с округлыми остеобластами и остеокластами в сосудистой основе. Эти структуры определяются и при остеоид-остеоме и остеобластоме, но в них «обратное зонирование», т.е. зрелая кость в центре и незрелый остеоид с пролиферацией клеток по краю.
ОМ необходимо дифференцировать с доброкачественными опухолями соединительной ткани, остеомой, остеобластомой, остеосаркомой, узловым фасциитом, рабдомиомой, хондромой, остеохондромой [1, 16].
Таким образом, ОМ жевательных мышц имеет разное морфологическое строение с наличием или отсутствием зональности при оссификации ткани. Предложенные Э.Л. Нейштадт и А.Б. Маркочевым [1] дифференциальные признаки ОМ: 1) отсутствие спикул, треугольника Кодмана при рентгенологическом исследовании, 2) малое количество или отсутствие фигур митозов в клетках, 3) большое количество зрелых костных балок, 4) зональность микроскопического строения, — необходимо дополнить непостоянным признаком зональности узла при поражении жевательных мышц, стойким нарушением подвижности нижней челюсти без болевого синдрома.
За сколько можно вылечить тризм?
Как правило, на полное восстановление мускулатуры может уйти от одной до трех недель, в зависимости от причины тризма. Больше времени понадобится при переломах челюсти, которая должна правильно срастись и впоследствии разработаться.
Чтобы не допустить тризма жевательной мышцы, необходимо:
- не запускать заболевания зубов и десен;
- вакцинироваться от бешенства и столбняка (бешенство и, как следствие, тризм могут привести к летальному исходу);
- при ударах, повреждениях челюсти в экстренном порядке обращаться за помощью в стоматологию;
- избегать стрессовых ситуаций, нервных перенапряжений;
- при занятиях контактными видами спорта носить специальные шлемы и капы для защиты;
- регулярно проходить профилактические осмотры у проверенного стоматолога. Именно такие доктора работают в сети клиник «32 Дент», где вас будут рады принять в любое время. Обращайтесь!
Что такое мышечный спазм, его виды и причины
Мышечные спазмы – это непроизвольные сокращения мышечной ткани. В отличие от естественных сокращений (например, в процессе переваривания пищи, при занятиях спортом, глотании воды), спазмы возникают без какой-либо внешней или внутренней причины, в отсутствие желания человека и непредсказуемо.
Как правило, мышечные спазмы в области головы затрагивают область висков, лба, затылка. Непроизвольные сокращения жевательных мышц могут возникнуть вследствие употребления стимулирующих веществ (кофеина, таурина, наркотических средств) или по внутренним физиологическим причинам. Во втором случае речь идет о:
- тризме – спазме, провоцирующем плотное сжатие челюстей;
- бруксизме – непроизвольных мышечных сокращениях, возникающих преимущественно во время сна, в ночное время, и сопровождающихся скрежетом верхнего ряда зубов и нижний.
Спазмы мышц в области шейного отдела позвоночника могут быть как односторонними, так и двусторонними. Часто они связаны с защемлением нервов или патологиями позвоночника (например, грыжей).
Преимущества
Смарт-медицина для смарт-людей
Безопасное, эффективное и естественное омоложение
Лучшие технологии для общения с пациентами
Мы не просто заботимся о вашей красоте – мы перезаряжаем вас!
Виды спазмов мышц головы:
- эпизодические непроизвольные сокращения мышц: головная, шейная мышечная боль длится не более 14 дней за период 1 месяца;
- хронические спазмы: от 15 дней в месяц и более.
Обычно причинами спазмов мышц головы, челюстей, шеи являются:
- нарушение обмена веществ;
- недостаточная физическая активность;
- заболевания опорно-двигательного аппарата;
- сосудистые патологии;
- дефициты витаминов, микроэлементов;
- стресс: физиологическое, психологическое, эмоциональное перенапряжение;
- переохлаждение;
- повышенная температура тела;
- ожирение;
- генетическая предрасположенность;
- травмы;
- ущемление нервных волокон.
Что можно предпринять дома при:
Спазме мышц головы
Для купирования спазма и боли можно выпить аспирин, обезболивающую таблетку вроде Ибупрофена, обезболивающий лекарственный препарат в виде порошка (например, Нимесил). Обеспечьте себе покой. Можете попробовать понажимать на триггерные точки, размять мочки ушей.
Спазме мышц челюсти
При проявлении тризма до приезда врача вы можете сделать себе самомассаж жевательных мышц, разгоняя в них кровь, попеременно надавливая на скованные спазмом мышцы. Также возможно применение компрессов (чередуйте теплые и холодные компрессы, прикладывайте их в область нижней трети лица).
Спазме мышц шейного отдела
Совершайте аккуратные вращательные движения головой, опускайте и поднимайте ее (не запрокидывая сильно), поворачивайте вправо и влево. Можете попробовать размять мышцы шеи руками. Эффективны теплые компрессы, растирание.
*Внимание! Информация носит ознакомительный характер и не является врачебной рекомендацией.
Отзывы
Татьяна
Счастлива быть среди ваших гостей в клинике, наслаждаюсь нашим общением, благодарна за супер профессионализм, за то, что дарите красоту и чувство уверенности в ваших профессиональных действиях, защищенность от « возрастных изменений» ?! Восхищаюсь сочетанием красоты, нежности , интеллигентности, силы духа! С уважением, благодарностью и любовью ???
Ольга
Современная клиника, с доброжелательным персоналом и высокопрофессиональными врачами. Получала консультацию по омоложению лица, была предложена процедура, которая меня полностью устроила, консультирование было очень подробным. Посещением довольна.
Ирина Николаевна
Чистая, уютная клиника, вежливый персонал, профессиональные специалисты. Услуги прекрасного качества, почти полтора года пользуюсь услугами, ни разу не было проблем с парковкой.
Анна и Александр
Марина Владимировна, хотели выразить вам благодарность за процедуру омоложения Fotona 2D. Кожа прям супер, и рубцы у обоих заметно лучше. Муж прям каждый день говорит, какая кожа стала красивая, ровная, у него носогубные складки пропали. Мы очень довольны, придём к вам ещё!
Медикаментозное лечение мышечного спазма
Универсального средства от мышечных спазмов головы и шеи нет. Если боли эпизодические, может хватить приема обезболивающих препаратов в сочетании с саплементацией витаминами и минералами. Если речь идет о хроническом непроизвольном сокращении мышц, пациенту могут назначить противоэпилептические лекарственные средства, мышечные релаксанты, антидепрессанты, нейролептики. Врач также может порекомендовать вам препараты для укрепления сосудов и нормализации процесса кровообращения.
Всем пациентам с болями мышечного типа рекомендуется обеспечить себе достаточную физическую активность, исключить употребление алкоголя, снизить уровень стресса, питаться полноценно и достаточно спать.
Особенности лечения возрастных пациентов
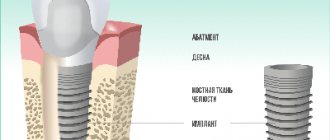
Среди распространенных возрастных изменений нижней челюсти отмечается изменение содержания воды, органических и неорганических веществ, часто выявляется остеопороз, атрофия и истончение костной ткани. Кроме того, у пациентов в возрасте часто присутствуют сопутствующие заболевания, например, сахарный диабет. Все эти факторы могут сильно ограничить возможности лечения. Например, если требуется протезирование зубов, то в некоторых ситуациях стоматолог может предложить лишь съемные протезы. Установка имплантов будет рискованной и неэффективной.
Тем не менее современные возможности стоматологии позволяют найти выход из любой, даже самой сложной ситуации. Большое разнообразие материалов и методик позволяет устранить имеющиеся проблемы и существенно улучшить качество жизни пациента.